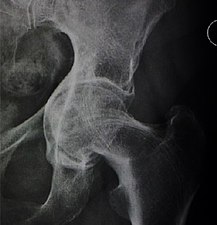
Рентген дисплазии тазобедренного сустава - X-ray of hip dysplasia
Рентген дисплазии тазобедренного сустава являются одним из двух основных методов медицинская визуализация чтобы диагностировать дисплазия бедра, другой медицинское УЗИ.[1].[2] Ультразвуковая визуализация дает лучшие результаты, определяя анатомию до тех пор, пока хрящ окостеневший. Когда ребенку около 3 месяцев, можно получить четкое рентгенографическое изображение. К сожалению, когда сустав дает хороший рентгеновский снимок, это также момент, когда нехирургические методы лечения перестают давать хорошие результаты.
Дети
Проверка качества изображения

Достоверность измерений повышается, если учитывать показатели тазового выравнивания:
- Соотношение диаметров запирательного отверстия (Tönnis): Частное вращения таза путем деления горизонтального диаметра запирательного отверстия с правой стороны и с левой стороны. При нейтральном вращении соотношение равно 1, но считается приемлемым, когда оно составляет от 0,56 до 1,8.[3]
- Зубо-седалищный угол симфиза (Tönnis): оценивает положение таза в сагиттальной плоскости. Линии проводятся от самой высокой точки седалищной кости до самой выступающей точки симфиза, соединяясь с внутренней стороной таза. Диапазон нормальных значений составляет от 90 до 135 ° и зависит от возраста младенца.[3]
Измерения
Наиболее полезные линии и углы, которые можно нарисовать в детском тазу для оценки дисплазии тазобедренного сустава, следующие:[3]
- (А) Линия Hilgenreiner, соединяет нижние кончики подвздошных костей,[4] в трехлучевом хряще. Эта линия используется для измерения вертлужного угла и в качестве ориентира для линии Перкина.
- (В) Линия Perkin перпендикулярна линии Hilgenreiner, касаясь бокового края крыши вертлужной впадины.[5] Это приводит к четырем квадрантам, и нормальная головка бедренной кости должна располагаться в нижнемедиальном квадранте. Мы можем измерить латеральное смещение головки бедренной кости относительно линии Перкина, разделив ширину головки, которая пересекает линию Перкина, на диаметр головки. Значение для пациентов младше 3 лет должно быть 0, а для детей старшего возраста оно колеблется от 0 до 22%.
- (С) Линия Шентона представляет собой непрерывную дугу, идущую от внутреннего края шейка бедра к превосходящему пределу запирательное отверстие. У детей в возрасте от 3 до 4 лет эта линия должна быть гладкой и непрерывной, иначе это может указывать на перелом или дисплазию бедра.[6] Однако у младенцев эта линия может быть ненадежной, так как зависит от вращения бедра при съемке изображения.[7]
- (D) вертлужный указатель измеряет уклон крыши вертлужной впадины. Это наиболее эффективный метод измерения дисплазии вертлужной впадины до 6 лет. Он образуется между линией Хильгенрайнера и крышей вертлужной впадины. У новорожденных нормальными считаются значения у мужчин и женщин. Обычно с возрастом он уменьшается:
- (E) медиальная суставная щель измеряется между медиальной границей головки или шейки бедренной кости (когда эпифиз не окостенел) и платформой вертлужной впадины. Нормальные значения колеблются от 5 до 12 мм. Расхождения между двумя сторонами более 1,5 мм считаются ненормальными.

- Индекс миграции Реймера (MI), также называемый индекс экструзии бедренной кости,[3] рассчитывается при обнаружении дисплазии тазобедренного сустава. Может использоваться для обозначения вывих бедра. Это горизонтальное расстояние (параллельно Hilgenreiner Line) между линией Перкина и боковой границей центра окостенения головки бедренной кости, деленной на горизонтальную ширину центра окостенения. Индекс миграции обычно составляет менее 33% по большинству источников,[9] но также предлагалось 25% и 30%.[10]
Взрослые
Достопримечательности

В тазобедренном суставе взрослого есть важные ориентиры, которые следует распознать на рентгенограммах:[3]

- В подвздошно-гребешковая или подвздошно-лобковая линия образован дугообразной линией подвздошной кости и верхней границей верхней лобковой ветви до лобкового симфиза. Он соответствует внутреннему краю тазового кольца и является частью передней колонны вертлужной впадины.
- В подвздошно-ишиальная линия Келера начинается на медиальной границе крыла подвздошной кости и продолжается вдоль медиальной границы седалищной кости до седалищного бугра. Это часть задней колонны вертлужной впадины.
- В дно вертлужной впадины.
- В слеза представляет собой суммирование теней. Его медиальная часть соответствует внутренней коре таза, а латеральному краю соответствует вертлужная выемка и передне-нижняя часть четырехугольной пластинки. Он отсутствует при рождении, но постепенно развивается из-за давления головки бедренной кости.
Измерения
- Ямка / подвздошно-ишиальная связь: В нормальных условиях дно вертлужной впадины располагается латеральнее подвздошно-ишиальной линии на 2 мм у мужчин и на 1 мм у женщин. Когда дно вертлужной впадины перекрывает или выходит за пределы подвздошно-ишиальной линии, можно диагностировать глубокий тазик. Тем не менее, coxa profunda была обнаружена в 76% бессимптомных тазобедренных суставов, в основном у женщин. Следовательно, этого критерия в качестве изолированного критерия недостаточно для постановки диагноза соударения клещевого типа. Более тяжелым заболеванием является протрузия вертлужной впадины, который диагностируется, когда головка бедренной кости перекрывает или выходит за пределы подвздошно-ишиальной линии.[3]
- Совместное пространство: В тазобедренном суставе взрослого нормальная суставная щель составляет от 3 до 5 мм и должна быть однородной. Значения менее 2 мм соответствуют сужению суставной щели.[3]
| Измерение | Изображение | Цель | Нормальное значение |
|---|---|---|---|
| Соотношение глубины вертлужной впадины |  | Глубина вертлужной впадины. | >250
|
| Центрально-краевой угол Wiberg |  | Верхне-латеральное покрытие головки бедренной кости. |
|
| Индекс миграции Реймера[9] |  | Процент головки бедренной кости, который находится за пределами крыши вертлужной впадины. Его еще называют индекс экструзии бедренной кости. | <25% |
| Угол Тённиса |  | Наклон источника (склеротическая несущая часть вертлужной впадины) | От 0 до 10 °
|
| Угол Caput-sourcil[12] | 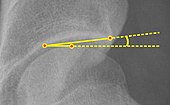 | Превосходит угол Тённиса в случаях без сужения или подвывиха суставной щели.[12] Медиальная точка источника определяется как находящаяся на той же высоте, что и самая верхняя точка головки бедра. | От −6 до 12 °[12]
|
| Острый угол |  | Вертлужный наклон | <45°
|
| Шейный диафизарный угол |  | Угол между шейкой бедра и диафизом бедра | От 120 ° до 140 °
|
На КТ передний центральный край угол Лекена могут быть измерены в виде ложного профиля бедра или сагиттальной компьютерной томографии. В этом случае касательная линия касается переднего края вертлужной впадины. Значения ниже 20 ° указывают на недостаточное покрытие головки бедренной кости.[3]
В признаки седалищного нерва и задней стенки другие признаки, связанные с ретроверсией вертлужной впадины. Первый считается положительным, когда седалищный отдел позвоночника проецируется медиальнее подвздошно-гребенчатой линии на рентгенограмме позвоночника в прямом направлении, что указывает на то, что ретроверсия искривлена не только вертлужной впадиной, но и всем гемипельвисом. Второй признак считается положительным, когда край задней стенки расположен медиальнее центра головки бедренной кости, что указывает на недостаточность задней стенки.[3]
Хотя вариант бедренной кости или перекрут можно измерить с помощью рентгенограмм, компьютерная томография преодолевает несоответствия, продемонстрированные в измерениях, выполненных с помощью бипланной рентгенографии.[3]
Классификация Кроу
В 1979 г. д-р Джон Ф. Кроу и др. предложила классификацию для определения степени деформации и вывиха. Сгруппированы от наименее тяжелой дисплазии Кроу I до наиболее тяжелой формы Кроу IV.[13] Эта классификация очень полезна для изучения результатов лечения.
Вместо того, чтобы использовать угол Виберга, поскольку он затрудняет количественную оценку степени дислокации, они использовали 3 ключевых элемента для определения степени подвывих: Контрольная линия на нижнем крае «капли», место соединения головки бедренной кости и шейки соответствующего сустава и высота таза (вертикальное измерение). Они учили переднезадний рентгеновские снимки органов малого таза и проведенные горизонтальные линии через нижний край так называемой «слезинки». Расстояние между этой линией и средними линиями соединения между головкой и шеей бедра давало им представление о степени подвывиха головки бедра. Они также установили, что «нормальный» диаметр головки бедренной кости составляет 20% от высоты таза. Если средняя линия соединения шеи и головы была более чем на 10% высоты таза выше контрольной линии, они считали, что сустав смещен более чем на 50%.[13]
Получились следующие типы:[13]
| Учебный класс | Описание | Вывих |
| Кроу I | Бедренная кость и вертлужная впадина имеют минимальные отклонения от нормы. | Вывих менее 50% |
| Кроу II | Вертлужная впадина имеет аномальное развитие. | Вывих от 50% до 75% |
| Кроу III | Вертлужная впадина развернута без крыши. Ложная вертлужная впадина развивается напротив вывихнутой головки бедренной кости. Сустав полностью вывихнут. | От 75% до 100% вывиха |
| Кроу IV | Вертлужная впадина развита недостаточно. Поскольку бедренная кость расположена высоко над тазом, этот класс также известен как "высокий вывих бедра ". | 100% вывих |
Примечания
Рекомендации
- ^ «Ультразвуковое обнаружение DDH - Международный институт дисплазии тазобедренного сустава».
- ^ «Рентгенологический скрининг дисплазии тазобедренного сустава - Международный институт дисплазии тазобедренного сустава».
- ^ а б c d е ж грамм час я j k л м п о Первоначально в основном скопировано из: Руис Сантьяго, Фернандо; Сантьяго Чинчилла, Алисия; Ансари, Афшин; Гусман Альварес, Луис; Кастеллано Гарсия, Мария дель Мар; Мартинес Мартинес, Альберто; Терседор Санчес, Хуан (2016). «Визуализация боли в бедре: от рентгенографии до методов поперечной визуализации». Радиологические исследования и практика. 2016: 1–15. Дои:10.1155/2016/6369237. ISSN 2090-1941. ЧВК 4738697. PMID 26885391. Attribution 4.0 International (CC BY 4.0) лицензия
- ^ Стр. Решебника 298 в: Ребекка Штайн-Векслер; Сандра Л. Вуттон-Ущелье; М. Б. Озонов (2014). Детская ортопедическая визуализация. Springer. ISBN 9783642453816.
- ^ Ким, Сон Ми; Сим, Ын Геол; Лим, Сон Гю; Пак, Ын Сук (2012). «Надежность индекса миграции тазобедренного сустава у детей с церебральным параличом: классический и модифицированный методы». Анналы восстановительной медицины. 36 (1): 33. Дои:10.5535 / arm.2012.36.1.33. ISSN 2234-0645. ЧВК 3309325. PMID 22506233.
- ^ Стр. 1000 в: Вуд В. Ловелл; Роберт Б. Винтер; Раймонд Т. Моррисси; Стюарт Л. Вайнштейн (2006). Детская ортопедия Ловелла и Винтера. Липпинкотт Уильямс и Уилкинс. ISBN 9780781753586.
- ^ «Рентгенографические признаки: DDH». Учебник ортопедии Уилесса.
- ^ а б Акель, Ибрагим (2013). «Значения вертлужного индекса у здоровых турецких детей в возрасте от 6 месяцев до 8 лет: поперечное радиологическое исследование». Acta Orthopaedica et Traumatologica Turcica. 47 (1): 38–42. Дои:10.3944 / AOTT.2013.2832. ISSN 1017-995X.
- ^ а б Пьетро ПЕРСИАНИ; Яков МОЛАЕМ; Алессандро КАЛИСТРИ; Стефано Роси; Марко БОВЕ; Чиро ВИЛЛАНИ (2008). «Подвывих и вывих бедра при церебральном параличе: результат операции на кости 21 бедра» (PDF). Acta Orthop. Бельг.
- ^ Стотт, Н. Сьюзен; Пьедрахита, Луис (2007). «Эффекты хирургических выпусков приводящей мышцы при подвывихе бедра при церебральном параличе: отчет о доказательствах AACPDM *». Медицина развития и детская неврология. 46 (9): 628–645. Дои:10.1111 / j.1469-8749.2004.tb01029.x. ISSN 0012-1622.
- ^ а б Лабори, Лене Бьерке; Энгесетер, Ингвильд Овстебё; Леманн, Трюде Гундерсен; Сера, Франческо; Dezateux, Кэрол; Энгестер, Ларс Биргер; Розендаль, Карен (2013). «Рентгенографические измерения дисплазии тазобедренного сустава при зрелости скелета - новые референтные интервалы, основанные на 2 038 19-летних норвежцах». Скелетная радиология. 42 (7): 925–935. Дои:10.1007 / s00256-013-1574-у. ISSN 0364-2348.
- ^ а б c Фа, Лянго; Ван, Цин; Ма, Сянсин (2014). «Превосходство модифицированного угла Тённиса над углом Тённиса в рентгенографической диагностике дисплазии вертлужной впадины». Экспериментальная и лечебная медицина. 8 (6): 1934–1938. Дои:10.3892 / etm.2014.2009. ISSN 1792-0981. ЧВК 4218684. PMID 25371759.
- ^ а б c Кроу Дж. Ф., Мани В. Дж., Ранават С. С. (1979). «Тотальное эндопротезирование тазобедренного сустава при врожденном вывихе и дисплазии бедра». J Bone Joint Surg Am. 61 (1): 15–23. Дои:10.2106/00004623-197961010-00004. PMID 365863.