Гайморовая пазуха - Maxillary sinus - Wikipedia
| Гайморовая пазуха | |
|---|---|
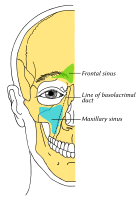 Очертание костей лица с указанием положения воздушных пазух. Верхнечелюстная пазуха показана синим цветом. | |
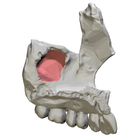 Левая верхняя челюсть, вид медиально. Вход в верхнечелюстную пазуху показан красным. | |
| Подробности | |
| Артерия | подглазничная артерия, задняя верхняя альвеолярная артерия |
| Нерв | задний верхний альвеолярный нерв, средний верхний альвеолярный нерв, передний верхний альвеолярный нерв, и подглазничный нерв |
| Идентификаторы | |
| латинский | верхнечелюстная пазуха |
| MeSH | D008443 |
| TA98 | A06.1.03.002 A02.1.12.023 |
| TA2 | 780 |
| FMA | 57715 |
| Анатомическая терминология | |
В форме пирамиды гайморовая пазуха (или же антрум из Хаймор ) является самым большим из околоносовых пазух, и стекает в средний ход носа через остеомеатальный комплекс.[1]
Структура
Это самая большая воздушная пазуха в организме. Найдено в тело верхней челюсти, эта пазуха имеет три углубления: альвеолярное углубление, направленное снизу, ограниченное альвеолярный отросток верхней челюсти; скуловое углубление, заостренное сбоку, ограниченное скуловая кость; и подглазничное углубление, направленное вверх, ограниченное нижним орбитальная поверхность верхней челюсти. Медиальная стенка состоит в основном из хрящ. Дренажные устья расположены высоко на медиальной стенке и открываются в полулунный перерыв бокового носовая полость; из-за положения устьев, сила тяжести не может дренировать содержимое гайморовой пазухи при вертикальном положении головы (см. патологию). Устье гайморовой пазухи находится высоко на медиальной стенке и в среднем составляет 2,4 мм в диаметре; со средним объемом около 10 мл.[1][2]
Пазуха выстлана слизистая надкостница, с ресничками, которые направляются к устью. Этот перепончатый подкладку также называют Шнайдерова мембрана, который гистологически биламинарная мембрана с псевдостратифицированные мерцательные столбчатые эпителиальные клетки на внутренней (или кавернозной) стороне и надкостница на костный сторона. Размер пазух варьируется в зависимости от черепа, и даже на двух сторонах одного черепа.[2]
В подглазничный канал обычно выступает в полость в виде хорошо заметного гребня, идущего от крыши до передней стенки; дополнительные гребни иногда видны на задней стенке полости и вызваны альвеолярные каналы.[нужна цитата ]
Слизистые оболочки получают свои постганглионарный парасимпатический нервная иннервация для слизистый секреция происходящий из большой каменистый нерв (филиал лицевой нерв ). Верхние альвеолярные (передний, средний и задний) нервы, ветви верхнечелюстной нерв предоставлять сенсорная иннервация.[нужна цитата ]
Стены
Носовая стенка или основание верхнечелюстной пазухи представляет в разорванной кости большое отверстие неправильной формы, сообщающееся с носовая полость.[нужна цитата ] В сочлененном черепе это отверстие значительно уменьшено следующими костями:
- то крючковидный отросток решетчатой кости над,
- решетчатый отросток нижняя носовая раковина ниже,
- вертикальная часть небный позади,
- и небольшая часть слезный сверху и спереди.
Пазуха сообщается через отверстие в полулунный перерыв на боковой стенке носа.[нужна цитата ]
На задней стене альвеолярные каналы, передавая задние верхние альвеолярные сосуды и нервы к коренной зуб зубы.[нужна цитата ]

Пол образован альвеолярный отросток, и, если пазуха среднего размера, находится на уровне дна носа; если пазуха большая, она опускается ниже этого уровня.[нужна цитата ] В дно антрального отдела выступают несколько конических отростков, соответствующих корням первой и второй верхней челюсти. коренные зубы; в некоторых случаях пол может быть перфорирован вершинами зубов.[нужна цитата ]
Крыша образована полом орбиты. Его пересекают подглазничные нервы и сосуды.[нужна цитата ]
Разработка
Это первая пазуха, которая выглядит как неглубокая бороздка. При рождении его размеры около 7 * 4 * 4 мм. Он продолжает развиваться в детстве со скоростью 2 мм в год по вертикали и 3 мм в переднезаднем направлении. Окончательного размера он достигает на семнадцатом-восемнадцатом году жизни.
Клиническое значение
Гайморит

Верхнечелюстной синусит является воспаление гайморовых пазух. В симптомы синусита - это головная боль, обычно около пораженной пазухи, и выделения из носа или глотки с неприятным запахом, возможно, с некоторыми системными признаками инфекции, такими как жар и слабость. Кожа над пораженной пазухой может быть нежной, горячей и даже покрасневшей из-за воспалительного процесса в этой области. На рентгенограммах обычно наблюдается помутнение (или помутнение) обычно полупрозрачного синуса из-за задержанной слизи.[3]
Гайморит верхнечелюстной пазухи является распространенным явлением из-за близкого анатомического родства лобной пазухи, решетчатая пазуха и зубы верхней челюсти, что облегчает распространение инфекции. Дифференциальная диагностика стоматологических проблем должна проводиться из-за непосредственной близости к зубам, поскольку боль от синусита может казаться зубной.[1] Кроме того, дренажное отверстие находится возле свода пазухи, поэтому гайморовая пазуха плохо дренирует, и инфекция развивается быстрее. Верхнечелюстная пазуха может стекать в рот через ненормальное отверстие, ороантральный свищ, особый риск после удаления зуба.
Оро-антральная коммуникация (ОАК)
ОАК - это ненормальная физическая связь между гайморовой пазухой и ртом. Это отверстие присутствует только тогда, когда структуры, которые обычно разделяют ротовую полость и пазуху на 2 отдельных отсека, утрачены.[4]
Есть много причин OAC. Наиболее частая причина - удаление задней верхней челюсти (верхней). премоляр или же коренной зуб зуб. Другие причины включают травму, патологию (например, опухоли или кисты), инфекцию или ятрогенное повреждение во время операции. Ятрогенные повреждения во время стоматологического лечения составляют почти половину случаев стоматологического гайморита.[5] Всегда остается тонкий слой слизистой оболочки (Шнайдерова мембрана) и обычно кость между корнями верхних задних зубов и дном гайморовой пазухи. Однако толщина кости у разных людей может варьироваться от полного отсутствия до толщины 12 мм.[5] Следовательно, у некоторых людей мембрана +/- костное дно пазухи может легко перфорироваться, создавая отверстие во рту при удалении зуба.[6]
OAC размером менее 2 мм может зажить спонтанно, то есть закрыть отверстие.[7] Те, что больше 2 мм, имеют больше шансов превратиться в оро-антральный свищ (ОАФ).[7] Отрывок определяется как OAF только в том случае, если он постоянен и ограничен эпителий.[7] Эпителизация происходит, когда ОАК сохраняется в течение как минимум 2–3 дней, а эпителиальные клетки ротовой полости пролиферируют до дефекта. Большие дефекты (более 2 мм) следует как можно быстрее закрыть хирургическим путем, чтобы избежать скопления пищи и слюны, которые могут загрязнить верхнечелюстную пазуху и привести к инфекции (синусит).[7] Для лечения OAF могут использоваться различные хирургические методы, но наиболее распространенными являются вытягивание и ушивание мягких тканей десны, чтобы закрыть отверстие (например, лоскут мягких тканей).[7]
Лечение синусита
Традиционно лечение острого гайморита обычно проводится по рецепту широкого спектра действия. цефалоспорин антибиотик, устойчивый к бета-лактамазе, вводят в течение 10 дней. Недавние исследования показали, что причина хронических инфекций носовых пазух лежит в носовой слизи, а не в тканях носа и носовых пазух, на которые распространяется стандартное лечение. Это предполагает положительный эффект при лечении, направленном в первую очередь на лежащее в основе и предположительно вызывающее повреждение воспаление слизистой оболочки носа и пазух, а не на вторичную бактериальную инфекцию, которая была основной целью прошлых методов лечения этого заболевания. Кроме того, хирургические процедуры при хронических инфекциях носовых пазух теперь меняются на прямое удаление слизи, которая содержит токсины из воспалительных клеток.[нужна цитата ], а не воспаленные ткани во время операции. Если оставить слизь позади, это может привести к раннему рецидиву хронической инфекции носовых пазух. Если проводится какая-либо операция, она заключается в увеличении устья в боковых стенках полости носа, обеспечивая адекватный дренаж.[3]
Рак
Карцинома верхнечелюстной пазухи может проникнуть в небо и вызвать зубную боль. Он также может блокировать носослезный канал. Причины распространения опухоли на орбиту проптоз.[1]

Рак гайморовой пазухи, распространившийся на головной мозг

Рак гайморовой пазухи, распространившийся на лимфатические узлы
Возраст
С возрастом увеличивающаяся верхнечелюстная пазуха может даже начать окружать корни задних зубов верхней челюсти и расширять свои границы в тело скуловой кости. Если задние зубы верхней челюсти потеряны, верхнечелюстная пазуха может расшириться еще больше, истончая костное дно альвеолярного отростка, так что остается только тонкая костная оболочка.[3]
История
Верхнечелюстная пазуха была впервые обнаружена и проиллюстрирована Леонардо да Винчи, но самое раннее значение придавалось Натаниэль Хаймор, британский хирург и анатом, подробно описавший это в своем трактате 1651 года.[8]
Смотрите также
Рекомендации
- ^ а б c d Анатомия человека, Jacobs, Elsevier, 2008, стр. 209-210.
- ^ а б Белл, Г.В. и др. Заболевание верхнечелюстной пазухи: диагностика и лечение, Британский стоматологический журнал 210, 113 - 118 (2011) на http://www.nature.com/bdj/journal/v210/n3/full/sj.bdj.2011.47.html
- ^ а б c Иллюстрированная анатомия головы и шеи, Ференбах и Херринг, Elsevier, 2012, стр. 67
- ^ Киран Кумар Кришанаппа, Салиан; Эачемпати, Прашанти; Кумбаргере-Наград, Сумант; Шетти, Нареш Йедтаре; Мо, Соэ; Аггарвал, Химанши; Мэтью, Ребекка Дж (2018-08-16). «Вмешательства для лечения оро-антральных коммуникаций и свищей в результате стоматологических процедур». Кокрановская база данных систематических обзоров. 2018 (8): CD011784. Дои:10.1002 / 14651858.CD011784.pub3. ISSN 1469-493X. ЧВК 6513579. PMID 30113083.
- ^ а б Регимантас Симунтис; Ричардас Кубилюс; Саулюс Вайткус (2014). «Одонтогенный гайморит: обзор» (PDF). Стоматология, Балтийский стоматологический и челюстно-лицевой журнал.
- ^ Franco-Carro, B .; Barona-Dorado, C .; Мартинес-Гонсалес, М.-Х.-С .; Рубио-Алонсо, Л.-Дж .; Мартинес-Гонсалес, Х.-М. (01.08.2011). «Метааналитическое исследование частоты и лечения оральных антральных коммуникаций». Medicina Oral, Patologia Oral и Cirugia Bucal. 16 (5): e682–687. Дои:10.4317 / medoral.17058. ISSN 1698-6946. PMID 20711106.
- ^ а б c d е Ханделвал, Пулкит; Хаджира, Неха (январь 2017 г.). «Лечение орально-антральной коммуникации и свищей: различные хирургические варианты». Всемирный журнал пластической хирургии. 6 (1): 3–8. ISSN 2228-7914. ЧВК 5339603. PMID 28289607.
- ^ Настольный медицинский словарь Merriam-Webster, пересмотренное издание. 2002, стр.49.
внешняя ссылка
- Рентгенологическое изображение: Голова шеи: 17 Максилл из Атласа радиологии в Медицинском центре SUNY Downstate (необходимо включить Java)
- Изображение в поперечном сечении: череп / x-спереди —Лаборатория пластики Венского медицинского университета
- урок9 на Уроке анатомии Уэсли Нормана (Джорджтаунский университет) (латназальная стена3, носовая полость )
- Верхнечелюстная пазуха: нормальная анатомия и варианты при http://uwmsk.org/sinusanatomy2/Maxillary-Normal.html
- Рак гайморовой пазухи, Стэнфордский университет, г. http://cancer.stanford.edu/headneck/sinus/sinus_max.html


