Хондромаляция надколенника - Chondromalacia patellae
| Хондромаляция надколенника | |
|---|---|
| Другие имена | CMP |
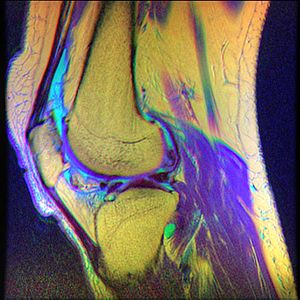 | |
| Специальность | Ортопедия |
Хондромаляция надколенника (также известный как CMP) является воспаление изнанки надколенник и смягчение хрящ.
Хрящ под коленной чашечкой является естественным амортизатором, и чрезмерное использование, травмы и многие другие факторы могут вызвать усиление разрушения и разрушения хряща. Хрящ больше не гладкий, поэтому движение и использование очень болезненны.[1] Хотя он часто поражает молодых людей, занимающихся активными видами спорта, он также поражает пожилых людей, которые перегружают колени.[2][3]
Хондромаляция надколенника иногда используется как синоним пателлофеморальный болевой синдром.[4] Однако есть общее мнение, что пателлофеморальный болевой синдром применяется только к лицам без повреждения хряща.[4][5]
Причина
Состояние может быть результатом острого повреждения надколенника или хронического трения между надколенником и бороздкой в бедренной кости, через которую оно проходит во время сгибания колена.[6] Возможные причины: подвздошно-большеберцовый бандаж, невромы, бурсит, чрезмерное использование, смещение, нестабильность сердечника и смещение надколенника.[нужна цитата ]
Боль в передней или внутренней стороне колена характерна для взрослых любого возраста, особенно при занятиях футболом, гимнастикой, ездой на велосипеде, греблей, теннисом, балетом, баскетболом, верховой ездой, волейболом, бегом, единоборствами, фигурным катанием, сноубордом и т. Д. скейтбординг и даже плавание. Боль обычно ощущается после длительного сидения.[7] Скейтбордисты чаще всего получают травму недоминантной стопы из-за того, что от нее требуются постоянные удары ногами и скручивания.[нужна цитата ] Пловцы осваивают его, выполняя брасс, требующий необычного движения колена. Наибольшему риску подвержены люди, ведущие активный образ жизни с сильным воздействием на колени. Правильное ведение физической активности может помочь предотвратить ухудшение состояния. Спортсменам рекомендуется проконсультироваться с врачом для дальнейшего медицинского диагноза, поскольку симптомы могут быть похожи на более серьезные проблемы в колене. Тесты не обязательно нужны для диагностики, но в некоторых ситуациях они могут подтвердить диагноз или исключить другие причины боли. Обычно используемые тесты - это анализы крови, МРТ и артроскопия.[8]
Хотя срок хондромаляция иногда относится к ненормальному виду хряща в любом месте тела,[9] это чаще всего означает раздражение нижней части коленной чашечки (или «надколенника»). Задняя поверхность надколенника покрыта слоем гладкого хряща, основание которого бедренная кость обычно плавно скользит, когда колено согнуто. Однако у некоторых людей коленная чашечка имеет тенденцию тереться об одну сторону коленного сустава, раздражая хрящ и вызывая боль в колене.[10]
Диагностика
Этот раздел пуст. Вы можете помочь добавляя к этому. (Октябрь 2020) |
Уход
При отсутствии повреждения хряща боль в передней части колена из-за чрезмерного использования можно контролировать с помощью комбинации РИС (отдых, лед, сжатие, высота ), противовоспалительные препараты, и физиотерапия.[11]
Обычно хондромаляция развивается без отека и синяков, и большинству людей помогает отдых и соблюдение соответствующей программы физиотерапии. После того, как воспаление утихнет, но при одновременном отказе от раздражающих занятий в течение нескольких недель, следует постепенное возобновление. Перекрестные тренировки, такие как плавание, с использованием гребков, отличных от брасса, могут помочь поддерживать общую физическую форму и композицию тела. Это полезно до тех пор, пока не будет проведена программа физиотерапии, направленная на укрепление и гибкость мышц бедра и бедра. Использование нестероидных противовоспалительных препаратов также помогает минимизировать отек, усиливающий боль в надколеннике. Популярность хирургического лечения снижается из-за положительных нехирургических результатов и относительной неэффективности хирургического вмешательства.[10]
Смотрите также
- Колено
- Боль в колене
- Пателлофеморальный болевой синдром
- Остеоартроз коленного сустава
- Синдром Plica
- Синдром подвздошно-большеберцового бандажа
Рекомендации
- ^ «Хондромалия надколенника». Клиника Майо. Фонд Мэйо для медицинского образования и исследований (MFMER). Получено 9 декабря 2013.
- ^ Грелсамер, Рональд П. (2005). «Пателлярная номенклатура». Клиническая ортопедия и смежные исследования (436): 60–5. Дои:10.1097 / 01.blo.0000171545.38095.3e. PMID 15995421.
- ^ «Изолированный пателлофеморальный артрит часто упускается из виду». Новости Академии. Американская академия хирургов-ортопедов. 6 февраля 1999 г.
- ^ а б Heintjes, E; Бергер, MY; Bierma-Zeinstra, SM; Бернсен, РМ; Verhaar, JA; Коэс, Б.В. (2004). «Фармакотерапия пателлофеморального болевого синдрома». Кокрановская база данных систематических обзоров (3): CD003470. Дои:10.1002 / 14651858.CD003470.pub2. PMID 15266488.
- ^ Диксит, S; ДиФиори, JP; Бертон, М. Mines, B (15 января 2007 г.). «Лечение пателлофеморального болевого синдрома». Американский семейный врач. 75 (2): 194–202. PMID 17263214.
- ^ Шил, Уильям С .; Кунья, Джон П. (27 июня 2012 г.). «Хондромаляция надколенника». MedicineNet. Получено 19 мая, 2013.
- ^ Гауреш. "Боль в коленях".[ненадежный медицинский источник? ]
- ^ «Хондромаляция надколенника». Информация о здоровье Patient.info. Egton Medical Information Systems Ltd. Получено 9 декабря 2013.
- ^ Шиндлер, Оливер С. (2004). «Синовиальная складка колена». Современная ортопедия. 18 (3): 210–9. Дои:10.1016 / j.cuor.2004.03.005.
- ^ а б Клютт, Джонатан (14 июня 2011 г.). «Хондромаляция». About.com.
- ^ Дженкинс, Марк А .; Кэрин Хониг (2005-06-02). «Пателло-бедренный синдром». Архивировано из оригинал на 2008-10-09. Получено 2008-10-06.[ненадежный медицинский источник? ]
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |
