Факоматоз - Phakomatosis
| Факоматозы | |
|---|---|
| Другие имена | Факоматоз, PPV, пигментно-васкулярный факоматоз |
| Специальность | Медицина, Дерматология |
| Симптомы | Кожные, глазные и опухолевые проявления |
| Осложнения | Системное участие |
| Обычное начало | Генетическая предрасположенность, требующие дополнительных исследований |
| Продолжительность | На всю жизнь |
| Причины | Генетические причины |
| Уход | Некоторые проявления не требуют лечения, в то время как другие требуют пожизненного наблюдения за опухолями, лазерной терапии или удаления опухолей или новообразований. |
Факоматозы, или пигментно-васкулярный факоматоз (PPV),[1] это термин, используемый для группы редких синдромов[2] вовлекающие структуры, возникающие из эмбриональных эктодерма. Для них характерны сосудистые и пигментные родинки.[1] или кожные поражения, часто затрагивающие несколько систем органов тела.[2] Этот термин используется для описания «ассоциации сосудистой невус с обширным пигментным невусом ».[3]
Эти мультисистемные расстройства включают эктодермальные структуры, такие как Центральная нервная система, кожа и глаза.[4] Поражения имеют разную степень тяжести.[5][6] Однако впоследствии было установлено, что мезодермальный и энтодермальный ткани тоже задействованы.
Эти заболевания часто связаны с поражением незлокачественных клеток кожи,[2] меланоциты, которые производят пигмент в виде родинок, родинок[2] или рост[3] на поверхности кожи или под ней,[2] которые могут быть грубыми, плоскими или приподнятыми.[2] Эти кожные новообразования, включая пятна от портвейна, родинки, изменение цвета, кафе с молоком и гиперпигментация, часто состоят из кровеносных сосудов[2] которые могут вызвать функциональные или косметические проблемы,[2] а также доброкачественные опухоли, расположенные на поверхности или чуть ниже кожи.[2]
Эти физические симптомы вызваны системным опухолевидным разрастанием глаза, мозга, кожи, внутренних органов и костей.[3] Склонность состояния к вовлечению нескольких систем организма означает, что состояния также известны как окулярно-кожные синдромы,[3] около половины людей с PPV[1] испытывают системные симптомы, часто страдают неврологическими, глазными или мышечными аномалиями.[1]
Эти состояния обычно присутствуют при рождении, хотя бывают случаи, когда синдромы проявляются позже в жизни.[3]
История
Термин «факоматоз» появился в 1923 году, когда голландский офтальмолог ван дер Хов,[3] использовали термин «факома» для обозначения «материнского пятна или родинки»,[3] физическая характеристика, общая для многих подтвержденных случаев.[3] Термин «факоматозы» происходит от слова «факос»,[7] греческий термин, обозначающий родимое пятно.[7] Первоначально он использовал эту фразу для описания двух болезней: нейрофиброматоз и туберозный склероз.[7]
Первые задокументированные случаи факоматозов относятся к 1910 году.[3]
С тех пор он превратился в целый спектр заболеваний, в том числе и другие кожно-нервные заболевания, объединенные под общим термином.[7]
В 1985 году факоматозы стали термином, используемым для описания четырех типов состояний, дифференцированных по пигментным поражениям, связанным с каждым из них.[3]
С тех пор, как этот термин получил признание в медицинском мире, большинство сообщений о PPV поступило из Японии, Мексики и Аргентины.[3] Наиболее часто встречающееся состояние - нейрофиброматоз типа IIb (45% случаев),[1] затем следует нейрофиброматоз IIa типа (30% случаев).[1] Остальные типы факоматозов были зарегистрированы гораздо реже.[3]
Теперь этот термин используется для обозначения нескольких основных состояний, все из которых входят в зону «факоматозов», в том числе:
- Синдром фон Реклингхаузена (нейрофиброматоз ) – Тип I и Тип II
- Синдром Борневилля (туберозный склероз )
- Синдром Стерджа-Вебера (энцефало-лицевой гемангиоматоз)
- Синдром фон Хиппеля-Линдау (гемангиоматоз)
Типы факоматозов: признаки и характеристики
Нейрофиброматоз I типа (болезнь фон Реклингхаузена)

Нейрофиброматоз I типа - это генетическое заболевание, вызванное тем, что пораженный человек унаследовал одну копию мутантного гена и один нормальный ген на паре аутосомные хромосомы.[8] Состояние приводит к множественным нейрофибромам.[8] (доброкачественные опухоли оболочек нервов в периферической нервной системе),[7] и иногда неврилеммомы.[8]
Нейрофибромы часто протекают бессимптомно, если только они не оказывают давления на участки тела, такие как корешки нервов спинного мозга.[8] Эти опухоли могут искажать внешний вид пораженных участков, как и гиперпигментация кожи, которая является обычным явлением в этом состоянии.[8]
Неопухолевые характеристики нейрофиброматоза I типа включают пятна кофе с молоком, веснушку на кожной складке,[7] Узелки радужной оболочки глаза и оптическая глиома в глазу, а также дисплазии скелета.[7]
Менее распространенные осложнения включают эпилепсию и нарушения обучения,[8] согласно исследованиям, по крайней мере, половина детей с нейрофиброматозом I типа страдают от трудностей в обучении, многие из них синдром дефицита внимания.[7] В редких случаях нейрофиброматоз I типа был связан с синдромом нейроэндокринной аденомы,[8] и способствовал ранней смертности от злокачественных опухолей и сосудистых заболеваний.[7]
Нейрофиброматоз II типа
Нейрофиброматоз II типа характеризуется двусторонними вестибулярными шванномами,[7] с пораженными людьми также часто испытывают шванномы других черепных нервов, корешков спинномозговых нервов и периферических нервов. Эти шванномы могут возникать на коже в виде утолщения по мере роста волос. Синдром также может вызывать опухоли в нервной системе, например: менингиомы, эпендимомы, глиомы, и нейрофибромы.[7] В отличие от нейрофиброматоза I типа, пятна с молоком[7] и поражения кожи, общие для типа I[8] редко встречаются при типе II.
Неопухолевые проявления могут включать: катаракта и глухота.[8]
Туберозный склероз (синдром Борневилля)
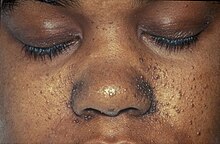
Другая ветвь факоматоза, туберозный склероз, также вызывается аутосомно-доминантным признаком,[8] и характеризуется листковидными депигментированными родинками на коже, эпилепсией, нарушениями обучения и ангиофибромы или куполообразные поражения, обычно обнаруживаемые на щеках, носу, лбу и подбородке.[8] Опухоли лица регулярно определяют состояние.[8]
Это состояние влияет на несколько систем организма, включая мозг, кожу, сердце, глаза, почки и другие ткани.[7] Чаще всего синдром вызывает неврологические осложнения, особенно эпилепсия и судороги[8],,[7] проблемы в изучении[8],,[7] сахарный диабет и другие сердечные и почечные осложнения.[8] Дефекты зубов, включая гиперпластический гингивит, также являются симптомами этого состояния.[8]
Синдром Стерджа-Вебера (энцефалохирургический ангиоматоз)
Синдром Стерджа-Вебера чаще всего характеризуется красной или розовой родинкой «портвейн» и ангиома, часто располагается на верхней части лица или черепа.[8] Это состояние препятствует развитию кровеносных сосудов в организме, что с рождения приводит к осложнениям в мозгу, коже и глазах. Люди с синдромом также часто имеют аномалии головного мозга,[1] лептоменингеальная ангиома, или глаукома в глаза.[3] Эти три физических симптома могут проявляться разной степени тяжести, и у многих людей с синдромом не проявляются все три осложнения.[3]
Воздействие этого состояния на мозг зависит от расположения ангиомы. Если расположен на нижней части лица, теменный и фронтальные доли мозга могут быть затронуты,[8] в добавок к затылочный доля головного мозга, которая обычно поражается.[8] Другие осложнения, возникающие при этом состоянии, включают судороги, частичный паралич тела и трудности в обучении.[8]
Синдром фон Гиппеля-Линдау (гемангиоматоз)
Синдром фон Гиппеля-Линдау чаще всего определяется по возникновению гемангиобластомы, опухоли, состоящие из сосудистых элементов,[7] особенно в мозжечок, сетчатка и спинной мозг.[7] Опухоли эндолимфатического мешка также распространены.[7] и может привести к глухоте, как и кисты почек, кисты поджелудочной железы, печени и придатка яичка.[7]
Генетические причины
Есть некоторые споры о генетических причинах факоматозов, при этом установлено, что одни типы вызваны генетическими факторами, а другие нет.[9],.[10]
Исследования показали, что некоторые случаи факоматоза вызваны соматической мутацией в GNA11 или же Ген GNAQ, который присутствует только в пораженных тканях организма.[1] Поскольку эти мутации не обнаруживаются в крови или непораженных участках тела, это предполагает, что синдромы могут быть вызваны ненаследственными мутациями, случайно приобретенными после зачатия.[1] Никаких доказательств наследственной причины синдрома Стерджа-Вебера не обнаружено.[9]
Однако было обнаружено, что некоторые типы факоматозов вызываются генетическими факторами.[9] Клинические исследования показали, что синдром фон Хиппеля-Линдау вызван доминантной наследственной или de novo мутацией зародышевой линии,[9] с наследственным синдромом семейного рака, предрасполагающим к генетическим мутациям в Ген ВХЛ.[9] Фактически, в клиническом исследовании 80% людей с синдромом фон Хиппеля-Линдау имели больного родителя.[9]
Аналогичным образом, у людей с нейрофиброматозом I типа случаи, когда оба родителя не были затронуты, были чрезвычайно редкими, что свидетельствует о некоторой генетической корреляции,[7] хотя необходимы дополнительные исследования для определения генетических причин.[7] В отличие от типа I, исследования предполагают корреляцию генотип-фенотип у людей с диагнозом нейрофиброматоз типа II,[7] у людей с делециями целого гена часто наблюдаются более легкие проявления заболевания.[7]
Дальнейшие исследования проводятся для определения генетических или других причин остальных ветвей факоматозов.[10]
Диагностика
Поскольку факоматозы являются редкими состояниями с широким спектром потенциальных симптомов и осложнений в их клиническом проявлении,[1] диагностика может быть сложной. Большинство исследований и литературы оценивают только отдельные случаи[1] Диагноз может быть поставлен при неотложной помощи.[11]
Согласно исследованию 15 случаев факоматозов диагноз в основном был клиническим; Наиболее частым клиническим проявлением был nevus anemicus, или более светлые участки кожи, которые присутствовали в 50% случаев, а пятна от кофе с молоком и депигментация также были общими отличительными характеристиками при диагностике.[1]
Клинические испытания показали, что примерно у 50% пациентов с факоматозами наблюдаются системные симптомы и что неврологические состояния развиваются в первые несколько месяцев жизни, если вообще развиваются.[2] Различные аномалии, присутствующие у разных пациентов, вызванные факоматозами, трудно определить при разных синдромах. Доказано, что наиболее частая глазная аномалия глазной меланоз,[2] врожденное заболевание глаз. Продолжают появляться новые клинические данные, связанные с потенциальными отклонениями[12] в результате этих условий.
Уход
Хотя большинство случаев факоматозов, особенно без систематических осложнений, являются доброкачественными и не требуют лечения,[3] в некоторых случаях просто требуется удаление образовавшейся родинки, кожного поражения или выпуклой опухоли.[3]
Лечение синдрома фон Хиппеля-Линдау - это простое хирургическое удаление,[7] а лицам с диагнозом ВХЛ требуется пожизненное наблюдение[7] для потенциальных опухолей.
Случаи без системных осложнений, особенно синдром Стерджа-Вебера, требуют лечения только для предотвращения воздействия на образ тела и самооценку пострадавших людей.[2] особенно данные поражения могут расти по мере роста тела[2],.[12]
Исследование Fernández-Guarino et. al. обнаружил, что обработка винных пятен с помощью импульсный лазер на красителе,[2] и лечение кожных следов / родинок с помощью Лазеры с модуляцией добротности,[3] может улучшить качество жизни человека.
В настоящее время проводятся клинические испытания, которые на сегодняшний день имеют некоторый успех, чтобы найти более надежный подход к лечению.[3]
Рекомендации
- ^ а б c d е ж грамм час я j k л «Пигментно-васкулярный факоматоз | Информационный центр по генетическим и редким заболеваниям (GARD) - программа NCATS». rarediseases.info.nih.gov. Получено 2020-05-25.
- ^ а б c d е ж грамм час я j k л м п Шилдс, Кэрол Л .; Шилдс, Джерри А. (2013), «Факоматозы», Сетчатка, Elsevier, стр. 2170–2183, Дои:10.1016 / b978-1-4557-0737-9.00132-6, ISBN 978-1-4557-0737-9
- ^ а б c d е ж грамм час я j k л м п о п q р Фернандес-Гуарино, Монтсе; Бойшеда, Пабло; де лас Эрас, Елена; Aboin, Sonsoles; Гарсиа-Миллан, Кристина; Оласоло, Педро Хаэн (январь 2008 г.). «Пигментно-васкулярный факоматоз: клинические данные у 15 пациентов и обзор литературы». Журнал Американской академии дерматологии. 58 (1): 88–93. Дои:10.1016 / j.jaad.2007.08.012. PMID 18045734.
- ^ Neau, JP; Годенеш, G; Матис, S; Гийе, G (2014). «Нейродерматология». Справочник по клинической неврологии. 121: 1561–94. Дои:10.1016 / B978-0-7020-4088-7.00104-8. ISBN 9780702040887. PMID 24365436.
- ^ Артур Рук; Тони Бернс (FRCP.) (2004). Учебник дерматологии Рока. Вили-Блэквелл. С. 5–. ISBN 978-0-632-06429-8. Получено 27 октября 2010.
- ^ Barbagallo, JS; Kolodzieh, MS; Silverberg, NB; Вайнберг, JM (июль 2002 г.). «Нейрокожные расстройства». Дерматологические клиники. 20 (3): 547–60, viii. Дои:10.1016 / s0733-8635 (02) 00005-0. PMID 12170887.
- ^ а б c d е ж грамм час я j k л м п о п q р s т ты v ш Икс у Huson, Susan M .; Корф, Брюс Р. (2013), «Факоматозы», Принципы и практика медицинской генетики Эмери и Римоина, Elsevier, стр. 1–45, Дои:10.1016 / b978-0-12-383834-6.00128-2, ISBN 978-0-12-383834-6
- ^ а б c d е ж грамм час я j k л м п о п q р s т Скалли, Криспиан (2014), Медицинские проблемы Скалли в стоматологии, Elsevier, стр. 3–23, Дои:10.1016 / b978-0-7020-5401-3.00001-1, ISBN 978-0-7020-5401-3 Отсутствует или пусто
| название =(помощь);| chapter =игнорируется (помощь) - ^ а б c d е ж Перлман, Сьюзан (2018), Нейрогенетика, часть 2, Справочник по клинической неврологии, Elsevier, 148, стр. 823–826, Дои:10.1016 / b978-0-444-64076-5.00053-3, ISBN 978-0-444-64076-5, PMID 29478617 Отсутствует или пусто
| название =(помощь);| chapter =игнорируется (помощь) - ^ а б Руис-Мальдонадо, Рамон; Тамайо, Лурдес; Laterza, Amelia M .; Браун, Габриэла; Лопес, Артуро (ноябрь 1987 г.). «Пигментно-васкулярный факоматоз: новый синдром? Отчет о четырех случаях». Детская дерматология. 4 (3): 189–196. Дои:10.1111 / j.1525-1470.1987.tb00777.x. ISSN 0736-8046. PMID 3422849. S2CID 898239.
- ^ Озполат, Хасан Тахсин; Баран, Бюлент; Акюз, Филиз (сентябрь 2020 г.). «Поражения кожи указывают на причину острого желудочно-кишечного кровотечения: нейрофиброматоз 1 типа». Ланцет. 396 (10255): e52. Дои:10.1016 / с0140-6736 (20) 31909-7. ISSN 0140-6736. PMID 32979981. S2CID 221883681.
- ^ а б Айер, Рамеш С. (29 сентября 2015 г.). Педиатрическая визуализация: главное. Чепмен, Тереза, 1972-. Филадельфия. ISBN 978-1-4963-2956-1. OCLC 938870724.
внешняя ссылка
| Классификация |
|---|
- OMIM это онлайн-каталог генов человека и генетических заболеваний
