Трансплантация сердца - Heart transplantation
Эта статья нужны дополнительные цитаты для проверка. (Январь 2020) (Узнайте, как и когда удалить этот шаблон сообщения) |
| Трансплантация сердца | |
|---|---|
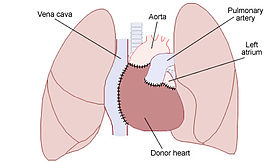 Схема, иллюстрирующая размещение донора сердце в ортотопическая процедура. Обратите внимание, как на спине пациента левое предсердие и большие сосуды остаются на месте. | |
| Специальность | кардиология |
| МКБ-9-СМ | 37.51 |
| MeSH | D016027 |
| MedlinePlus | 003003 |
А пересадка сердца, или пересадка сердца, это хирургический пересадить процедура, проводимая пациентам с терминальной стадией сердечная недостаточность или серьезный ишемическая болезнь сердца когда другие медицинские или хирургические методы лечения оказались безуспешными. По состоянию на 2018 год[Обновить], наиболее распространенной процедурой является снятие работоспособности сердце, с обоими легкими или без них, от недавно умершего донор (смерть мозга это стандарт [1] ) и имплантации пациенту. Собственное сердце пациента удаляется и заменяется донорским сердцем (ортотопическая процедура ) или, что гораздо реже, больное сердце реципиента оставляют на месте для поддержки донорского сердца (гетеротопическая, или «совмещенная», процедура трансплантации).
Ежегодно во всем мире выполняется около 3500 операций по пересадке сердца, более половины из которых - в США.[2] Послеоперационный период выживания в среднем 15 лет.[3] Трансплантация сердца не считается лекарством от сердечных заболеваний; скорее, это спасительное лечение, предназначенное для улучшения качества и продолжительности жизни реципиента.[4]
История
Американский медицинский исследователь Саймон Флекснер был одним из первых, кто упомянул о возможности трансплантации сердца. В 1907 году он написал статью «Тенденции в патологии», в которой сказал, что однажды хирургическим путем станет возможным заменить больные человеческие органы - включая артерии, желудок, почки и сердце.[5]
Не имея доступного человеческого донорского сердца, Джеймс Д. Харди из Медицинский центр Университета Миссисипи пересадили сердце шимпанзе в грудь умирающего Бойд Раш ранним утром 24 января 1964 года. Харди использовал дефибриллятор, чтобы разрядить сердце, чтобы возобновить биение. Это сердце действительно билось в груди Раша от 60 до 90 минут (источники расходятся), а затем Раш умер, не приходя в сознание.[6][7][8] Хотя Харди был уважаемым хирургом, который год назад провел первую в мире трансплантацию легких от человека к человеку,[9][10] автор Дональд МакРэй утверждает, что Харди мог почувствовать «ледяное презрение» со стороны коллег-хирургов на Шестой международной конференции по трансплантологии через несколько недель после этой попытки с сердцем шимпанзе.[11] Харди был вдохновлен ограниченным успехом Кейт Реемтсма в Тулейнский университет при трансплантации почек шимпанзе пациентам с почечной недостаточностью.[12] Форма согласия, которую Харди попросил подписать сводную сестру Раша, не включала возможность использования сердца шимпанзе, хотя Харди заявил, что он действительно включил это в устные обсуждения.[7][12][13] А ксенотрансплантация это технический термин, обозначающий трансплантацию органа или ткани от одного вида к другому.
Первая в мире трансплантация сердца от человека к человеку была проведена Южноафриканский кардиохирург Кристиан Барнард используя методы, разработанные американскими хирургами Норман Шамуэй и Ричард Лоуэр.[14][15] Пациент Луи Вашкански получил трансплантат 3 декабря 1967 г. Больница Groote Schuur в Кейптаун, Южная Африка. Вашканский, однако, умер 18 дней спустя от пневмония.[14][16][17]
6 декабря 1967 г. в г. Больница Маймонида в Бруклине, Нью-Йорк, Адриан Кантровиц выполнил первый в мире педиатрический пересадка сердца.[14][18] Новое сердце младенца перестало биться через 7 часов и не могло быть перезапущено. На следующей пресс-конференции Кантровиц подчеркнул, что не считает операцию успешной.[19]
Норман Шамуэй выполнил первую пересадку сердца взрослому в США 6 января 1968 г. Больница Стэнфордского университета.[14] Команда во главе с Дональд Росс провел первую пересадку сердца в Великобритании 3 мая 1968 года.[20] Это были аллотрансплантаты, технический термин, обозначающий трансплантат от генетически не идентичной особи того же вида. Смерть мозга это действующий этический стандарт, когда разрешается донорство сердца.
В 1968 году во всем мире разными докторами было выполнено более 100 трансплантаций.[21] Только треть этих пациентов прожила более трех месяцев.[22]
Следующий большой прорыв произошел в 1983 году, когда циклоспорин вошел в широкое употребление. Этот препарат позволил значительно уменьшить количество кортикостероиды для предотвращения многих случаев отторжения («кортикостероидсберегающий» эффект циклоспорина).[23]
9 июня 1984 г. "JP" Lovette IV of Денвер, Колорадо, стала первой в мире успешной трансплантацией сердца у детей. Колумбийский пресвитерианский медицинский центр хирурги пересадили сердце 4-летнего Джона Натана Форда из Гарлема 4-летнему JP через день после того, как ребенок из Гарлема умер от травм, полученных при падении с пожарной лестницы в его доме. JP родился с множественными пороками сердца. Трансплантация была проведена хирургической бригадой под руководством доктора Эрика А. Роуза, директора отделения трансплантации сердца в Нью-Йорк – пресвитерианская больница. Доктора Кейт Реемтсма и Фред Боуман также были членами команды, проводившей шестичасовую операцию.[24]
В 1988 году была проведена первая трансплантация сердца «домино», при которой пациенту, нуждающемуся в трансплантации легкого со здоровым сердцем, будет сделана трансплантация. трансплантация сердце-легкое, и их изначальное сердце будет трансплантировано кому-то другому.[25]
Ежегодно во всем мире проводится около 3500 операций по пересадке сердца. Подавляющее большинство из них выполняется в Соединенных Штатах (2 000–2300 ежегодно).[2] Седарс-Синайский медицинский центр в Лос-Анджелесе, штат Калифорния, в настоящее время является крупнейшим центром трансплантации сердца в мире, в котором только в 2015 году было выполнено 132 трансплантации взрослых.[26] Около 800000 человек имеют Симптомы сердечной недостаточности IV класса по классификации NYHA указывает на серьезную сердечную недостаточность.[27] Огромное несоответствие между количеством пациентов, нуждающихся в трансплантации, и количеством выполняемых процедур стимулировало исследования по трансплантации нечеловеческих сердец человеку после 1993 года. Ксенотрансплантаты от других видов и искусственные сердца две менее успешные альтернативы аллотрансплантаты.[3]
Возможности медицинских бригад по трансплантации продолжают расширяться. Например, Шри-Ланка первая пересадка сердца была успешно проведена в Общая больница Канди 7 июля 2017 г.[28]
Во время трансплантации сердца блуждающий нерв разрывается, таким образом удаляя парасимпатический влияние на миокард. Однако некоторый ограниченный возврат симпатические нервы был продемонстрирован на людях.[29]
Противопоказания
Некоторым пациентам менее подходит пересадка сердца, особенно если они страдают другим заболеванием. кровообращение состояния, связанные с состоянием их сердца. Следующие состояния у пациента увеличивают шансы осложнения.
Абсолютные противопоказания:
- Передовой почка, легкое, или же печень болезнь[нужна цитата ]
- Активный рак, если он может повлиять на выживаемость пациента
- Опасные для жизни заболевания, не связанные с причиной сердечная недостаточность, включая острую инфекцию или системное заболевание, такое как системная красная волчанка, саркоидоз или же амилоидоз
- Сосудистые заболевания артерий шеи и ног.
- Высокое легочное сосудистое сопротивление - более 5 или 6 Деревянные блоки.
Относительные противопоказания:
- Инсулин -зависимый сахарный диабет с тяжелой органной дисфункцией
- Недавний тромбоэмболия Такие как Инсульт
- Тяжелое ожирение
- Возраст старше 65 лет (некоторые различия между центрами) - пожилые пациенты обычно обследуются индивидуально.
- Злоупотребление активными веществами, такими как алкоголь, легкие наркотики или табак курение (увеличивает вероятность заболевания легких)
Пациенты, которые нуждаются в пересадке сердца, но не соответствуют требованиям, могут быть кандидатами на искусственное сердце[2] или вспомогательное устройство левого желудочка (LVAD).
Осложнения
Возможные осложнения включают:[31]
- Послеоперационный осложнения включают инфекцию, сепсис. Смертность от хирургических вмешательств в 2011 г. составила 5–10%.[32]
- Острое или хроническое отторжение трансплантата
- Предсердная аритмия
- Лимфопролиферативная злокачественная опухоль
- Повышенный риск вторичных инфекций из-за иммунодепрессанты
- Сывороточная болезнь, вызванная антитимоцитарным глобулином
- Регургитация трикуспидального клапана Повторная эндомиокардиальная биопсия может вызвать
Отказ
Поскольку пересаженное сердце происходит от другого организма, иммунная система реципиента обычно пытается отторгнуть его. Риск отторжения никогда полностью не исчезнет, и пациент будет принимать иммунодепрессанты всю оставшуюся жизнь. Эти препараты могут вызывать нежелательные побочные эффекты, такие как повышенная вероятность инфекций или развития определенных видов рака. Реципиенты могут получить заболевание почек в результате трансплантации сердца из-за побочных эффектов иммунодепрессантов. Многие недавние достижения в уменьшении осложнений, связанных с отторжением тканей, связаны с процедурами трансплантации сердца мыши.[33]
За людьми, перенесшими трансплантацию сердца, наблюдают различными способами, чтобы выявить отторжение.[34]
Прогноз
Прогноз для пациентов после трансплантации сердца после ортотопической процедуры улучшился за последние 20 лет, и по состоянию на 5 июня 2009 г. показатели выживаемости составляли:[35]
- 1 год: 88,0% (мужчины), 86,2% (женщины)
- 3 года: 79,3% (мужчины), 77,2% (женщины)
- 5 лет: 73,2% (мужчины), 69,0% (женщины)
В 2007 г. исследователи из Медицинский факультет Университета Джона Хопкинса обнаружили, что «у мужчин, получавших женские сердца, риск скорректированной совокупной смертности увеличился на 15%» за пять лет по сравнению с мужчинами, получавшими мужские сердца. Показатели выживаемости для женщин существенно не различались в зависимости от доноров-мужчин или женщин.[36]
Смотрите также
Рекомендации
- ^ Килич А., Эмани С., Сай-Судхакар С.Б., Хиггинс Р.С., Уитсон Б.А. и др. (2014). «Подбор донора при трансплантации сердца». Журнал торакальных заболеваний. 6 (8): 1097–1104. Дои:10.3978 / j.issn.2072-1439.2014.03.23. ЧВК 4133543. PMID 25132976.
- ^ а б c Cook JA, Shah KB, Quader MA и др. (2015). «Тотальное искусственное сердце». Журнал торакальных заболеваний. 7 (12): 2172–2180. Дои:10.3978 / j.issn.2072-1439.2015.10.70. ЧВК 4703693. PMID 26793338.
- ^ а б Тилль Леманн (режиссер) (2007). Создатели сердца: будущее трансплантологии (документальный фильм). Германия: СМОТРИТ кино и телевидение.
- ^ Burch M .; Аврора П. (2004). «Текущее состояние педиатрической трансплантации сердца, легких и сердце-легкое». Архив детских болезней. 89 (4): 386–389. Дои:10.1136 / adc.2002.017186. ЧВК 1719883. PMID 15033856.
- ^ МОЖЕТ ПЕРЕСАДИТЬ СЕРДЦЕ ЧЕЛОВЕКА (.PDF ), Нью-Йорк Таймс, 2 января 1908 г.
- ^ Харди Джеймс Д., Чавес Карлос М., Куррус Фред Д., Нили Уильям А., Эраслан Садан, Тернер М. Дон, Фабиан Леонард В., Лабеки Таддеус Д. (1964). «Трансплантация сердца у человека». JAMA. 188 (13). Дои:10.1001 / jama.1964.03060390034008.CS1 maint: несколько имен: список авторов (связь)
- ^ а б Каждая секунда на счету: гонка за пересадку первого человеческого сердца, Дональд Макрей, Нью-Йорк: Пингвин (Беркли / Патнэм), 2006, Гл. 7 "Миссисипи Гэмблинг", страницы 123-127. В этом источнике указано сердцебиение в течение примерно одного часа.
- ^ Джеймс Д. Харди, 84 года, умер; Асфальтированный путь для пересадки, Некролог, Нью-Йорк Таймс (Associated Press), 21 февраля 2003 г. В этом источнике говорится, что пересаженное сердце шимпанзе билось в течение 90 минут.
- ^ Харди Джеймс Д. (1963). «Гомотрансплантация легких у человека». JAMA. 186 (12): 1065–74. Дои:10.1001 / jama.1963.63710120001010. PMID 14061414. Смотрите также ГРИСКОМ NT (1963). «Трансплантация легких». JAMA. 186 (12): 1088. Дои:10.1001 / jama.1963.03710120070015. PMID 14061420. в том же номере.
- ^ Второе дыхание: устные истории выживших после трансплантации легких, Мэри Джо Фестл, Palgrave MacMillan, 2012.
- ^ Каждая секунда на счету, Макрей, стр. 126, вверху.
- ^ а б Купер Д.К. (2012). «Краткая история межвидовой трансплантации органов». Proc (Bayl Univ Med Cent). 25 (1): 49–57. Дои:10.1080/08998280.2012.11928783. ЧВК 3246856. PMID 22275786. '. . бланк согласия на операцию Харди, подписанный близким родственником с учетом полуматозного состояния пациента, оговаривал, что пересадка сердца никогда не проводилась, но не упоминал о том, что сердце животного может быть использовано для операции. процедура. В то время судебно-медицинская ситуация была такова, что это «осознанное» согласие никоим образом не считалось неадекватным. . '
- ^ Ксенотрансплантация: закон и этика, Шейла Маклин, Лора Уильямсон, Университет Глазго, Великобритания, Ashgate Publishing, 2005 г., стр.50.
- ^ а б c d Макрей, Д. (2006). Каждая секунда на счету: гонка за пересадку первого человеческого сердца, Нью-Йорк: Пингвин (Беркли / Патнэм).
- ^ Норман Шамуэй: отец трансплантации сердца, который также провел первую в мире трансплантацию сердце-легкое., Некролог, Независимый [Великобритания], 16 февраля 2006 г.
- ^ «Воспоминания сердца». Daily Intelligencer. Дойлстаун, Пенсильвания. 29 ноября 1987 г. с. А – 18.
- ^ "Пневмония, виновная в смерти пациента после трансплантации". Нью-Йорк Таймс. 1967-12-21. Получено 2018-01-08.
- ^ Лайонс, Ричард Д. «Пересадка сердца не спасла двухнедельного ребенка в Бруклине; трансплантация сердца не спасла от операции младенцев. Усердная работа бок о бок дает коллеге должное», Нью-Йорк Таймс, 7 декабря 1967 г. Проверено 19 ноября 2008 г.
- ^ Сердце: американская медицинская одиссея, Дик Чейни, Ричард Б. Чейни, Джонатан Райнер, доктор медицины, с Лиз Чейни, Скрибнер (подразделение Simon & Schuster), 2013 г. «Три дня спустя, 6 декабря 1967 года, доктор Адриан Кантровиц»
- ^ Тилли Тэнси; Лоис Рейнольдс, ред. (1999), Ранняя операция по пересадке сердца в Великобритании, Добро пожаловать, свидетели современной медицины, История современной исследовательской группы биомедицины, ISBN 978-1-84129-007-2, Викиданные Q29581627
- ^ ОСНОВНЫЕ МЕДИЦИНСКИЕ ВЕХИ, ПРЕДВАРИТЕЛЬНЫЕ К ПЕРВОЙ ТРАНСПЛАНТАЦИИ СЕРДЦА ЧЕЛОВЕКА, Кейт Эльзинга, из Материалы 18-й ежегодной конференции «Дни истории медицины 2009»: Медицинский факультет Университета Калгари, Альберта, Канада, Cambridge Scholars Publishing, 2011. «... после знаменательной трансплантации сердца Барнарда 3 декабря 1967 года в 1968 году 64 хирургических бригады в 24 странах провели 107 операций по трансплантации сердца человека».
- ^ Документы Адриана Кантровица, Замена сердца: вспомогательные устройства для левого желудочка и трансплантаты, 1960–1970 гг., Национальные институты здравоохранения, Национальная медицинская библиотека США.
- ^ Трансплантация сердца: обзор 40-летнего клинического и исследовательского опыта в больнице Groote Schuur и Университете Кейптауна, Южноафриканский медицинский журнал, «Часть I. Хирургический опыт и клинические исследования». J Hassoulas, Vol. 102, № 6 (2012).
- ^ "РАЗГОВОР О ПАРНЕ С БОЛЬШИМ СЕРДЦЕМ Первый ребенок, получивший новый тикер, хочет быть доктором" NY Daily News, 13 апреля 2003 г.
- ^ Raffa, G.M .; Pellegrini, C .; Вигано, М. (ноябрь 2010 г.). «Трансплантация сердца домино: долгосрочные результаты реципиентов и их живых доноров: опыт единого центра». Трансплантация. 42 (9): 3688–3693. Дои:10.1016 / j.transproceed.2010.09.002. PMID 21094839.
- ^ «SRTR - Научный регистр реципиентов трансплантата». www.srtr.org. Архивировано из оригинал на 2016-10-25. Получено 2016-10-24.
- ^ Райнер Кёрфер (интервьюируемый) (2007). Создатели сердца: будущее трансплантологии (документальный фильм). Германия: СМОТРИТ кино и телевидение.
- ^ Первая в Шри-Ланке успешная пересадка сердца, Hiru News, Воскресенье, 9 июля 2017 г.
- ^ Arrowood, James A .; Минизи, Энтони Дж .; Гудро, Эвелин; Дэвис, Аннет Б .; Кинг, Энн Л. (1997-11-18). «Отсутствие парасимпатического контроля сердечного ритма после ортотопической трансплантации сердца человеку». Тираж. 96 (10): 3492–3498. Дои:10.1161 / 01.CIR.96.10.3492. ISSN 0009-7322. PMID 9396446.
- ^ Мехра М.Р., Кантер С.Е., Ханнан М.М., Семигран М.Дж., Убер П.А. и др. Критерии трансплантации сердца, составленные Международным обществом трансплантации сердца и легких в 2016 году: обновление за 10 лет. J Пересадка сердца и легких. 2016. 35 января (1): 1-23.
- ^ Лудвани, Дипеш; Fan, Ji; Канмантаредди, Арун. «Отказ от трансплантации сердца». StatPearls. PMID 30725742. Получено 25 июн 2020 - через NCBI Bookshelf. Последнее обновление: 23 декабря 2019 г.
- ^ Jung SH, Kim JJ, Choo SJ, Yun TJ, Chung CH, Lee JW (2011). «Долгосрочная смертность взрослых реципиентов ортотопического трансплантата сердца». J. Korean Med. Наука. 26 (5): 599–603. Дои:10.3346 / jkms.2011.26.5.599. ЧВК 3082109. PMID 21532848.
- ^ Бишай Р. (2011). «Модель« Могучая мышь »в экспериментальной трансплантации сердца». Гипотеза. 9 (1): e5. Дои:10.5779 / hypothesis.v9i1.205.
- ^ Костанцо, MR; Костанцо, MR; Дипчанд, А; Starling, R; Андерсон, А; Чан, М; Desai, S; Fedson, S; и другие. (2010). «Рекомендации Международного общества по трансплантации сердца и легких по уходу за реципиентами трансплантата сердца». Журнал трансплантации сердца и легких. 29 (8): 914–56. Дои:10.1016 / j.healun.2010.05.034. PMID 20643330.
- ^ Статистика сердечных заболеваний и инсультов - обновление 2012 г. В Американская Ассоциация Сердца. Проверено 27 ноября 2012 года.
- ^ Weiss, E. S .; Allen, J. G .; Patel, N.D .; Russell, S.D .; Baumgartner, W.A .; Shah, A. S .; Конте, Дж. В. (2009). «Влияние совпадения пола донор-реципиент на выживаемость после ортотопической трансплантации сердца: анализ 18 000 трансплантатов в современную эпоху». Циркуляция: сердечная недостаточность. 2 (5): 401–408. Дои:10.1161 / CIRCHEARTFAILURE.108.844183. PMID 19808369.
внешняя ссылка
- Стандартная ортотопическая трансплантация сердца - Видео из серии «Мастера кардиоторакальной хирургии» с комментариями
- Первая в США трансплантация сердца от человека к человеку в Государственный университет Уэйна Библиотека содержит изображения высокой четкости из этой процедуры, выполненной доктором Адрианом Кантровицем.
- Официальный музей трансплантации сердца - Сердце Кейптауна
- Фотография первой пересадки сердца в США
- Правительство Западного Кейпа; Южная Африка (21 февраля 2005 г.). «Крис Барнард выполняет первую в мире трансплантацию сердца». Cape Gateway. Получено 2007-01-10.
- Отделение кардиоторакальной хирургии. «Руководство пациента по хирургии трансплантации сердца». Университет Южной Калифорнии. Получено 2007-01-10.
- Нэнси Рид (22 сентября 2005 г.). «Пересадка сердца: как это делается?». Мудрый. Архивировано из оригинал 1 мая 2007 г.. Получено 2007-01-10.
- Документы Адриана Кантровица Профили в области науки от Национальной медицинской библиотеки для Адриана Кантровица, первого, кто провел педиатрическую трансплантацию сердца
- Ортотопическая трансплантация сердца: бикавальная техника
- [1] Национальные институты здравоохранения США
- Доктор Кевал Кришан Эксперт по трансплантации сердца в Дели
