Злокачественная опухоль оболочки периферических нервов - Malignant peripheral nerve sheath tumor
Эта статья фактическая точность оспаривается. (Март 2018 г.) (Узнайте, как и когда удалить этот шаблон сообщения) |
| Злокачественная опухоль оболочки периферических нервов | |
|---|---|
| Другие имена | Злокачественная шваннома,[1] Нейрофибросаркома,[1] и Нейросаркома[1] |
 | |
| Микрофотография злокачественной опухоли оболочки периферических нервов с типичной узор в елочку. H&E пятно. | |
| Специальность | Онкология |
А злокачественная опухоль оболочки периферических нервов (MPNST) является формой рак из соединительная ткань окружающий нервы. Учитывая его происхождение и поведение, он классифицируется как саркома. Около половины случаев диагностируется у людей с нейрофиброматоз; пожизненный риск MPNST у пациентов с нейрофиброматоз 1 типа составляет 8–13%.[2] MPNST с рабдомиобластоматозный компонент называется злокачественные тритоновые опухоли.
Лечение первой линии - хирургическая резекция с широкими полями. Химиотерапия (например, высокие дозы доксорубицин ) и часто лучевая терапия проводятся в качестве адъювантного и / или неоадъювантного лечения.
Признаки и симптомы

Симптомы могут включать:
- Отеки конечностей (рук или ног), также называемые периферический отек; припухлость часто безболезненна.
- Затрудненное движение конечности с опухолью, в том числе хромота.
- Болезненность, локализованная в области опухоли или в конечности.
- Неврологические симптомы.[3]
- Боль или дискомфорт: онемение, жжение или «иголки».[3]
- Головокружение и / или потеря равновесия.[3]
Причины
Саркомы мягких тканей связаны внутри семей, поэтому предполагается, что нейрофибросаркома может быть генетической, хотя исследователи до сих пор не знают точную причину заболевания. Доказательства, подтверждающие эту гипотезу, включают потерю гетерозиготность на хромосоме 17р. В p53 (ген-супрессор опухоли в нормальной популяции) геном 17p у пациентов с нейрофибросаркомой мутирован, что увеличивает вероятность рака. Нормальный ген p53 будет регулировать рост клеток и подавлять любой неконтролируемый рост клеток в здоровой популяции; поскольку р53 инактивирован у пациентов с нейрофибросаркомой, они гораздо более восприимчивы к развитию опухолей.
Генетика
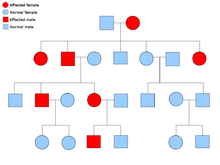
Злокачественная опухоль оболочки периферических нервов встречается редко, но является одной из наиболее частых сарком мягких тканей в педиатрии. Около половины этих случаев также происходит вместе с нейрофиброматозом типа 1 (NF-1), который является генетической мутацией на 17-й хромосоме, которая вызывает опухоли вдоль нервной системы. Риск развития MPNST у пациентов с NF-1 оценивается в 8–13%, в то время как у пациентов с только MPNST этот показатель составляет 0,001% в общей популяции.[4]NF-1 и MPNST относятся к категории аутосомно-доминантных заболеваний. Это означает, что когда кто-то получает аномальный ген от одного из родителей, у него в конечном итоге возникает это заболевание. У этого человека есть 50/50 шансов передать этот ген своему потомству. Родословная справа описывает этот генетический образец.
Диагностика
Наиболее убедительным тестом для пациента с потенциальной нейрофибросаркомой является опухоль. биопсия (взятие образца клеток непосредственно из самой опухоли). МРТ, Рентгеновские лучи, Компьютерная томография, и сканирование костей может помочь в обнаружении опухоли и / или возможном метастаз.
Классификация
Злокачественные опухоли оболочки периферических нервов - это редкий тип рака, который возникает из мягких тканей, окружающих нервы. Это разновидность саркомы. Большинство злокачественных опухолей оболочек периферических нервов возникают из нервные сплетения которые распределяют нервы по конечностям - плечевой и поясничный сплетения - или нервы, исходящие от ствола.[5]
Уход
Лечение нейрофибросаркомы аналогично лечению других видов рака. Возможна операция; Удаление опухоли вместе с окружающей тканью может иметь жизненно важное значение для выживания пациента. В случае дискретных локализованных опухолей после операции часто следует радиация терапия иссеченной области для снижения вероятности рецидива. Для пациентов, страдающих нейрофибросаркомой конечности, если опухоль васкуляризована (имеет собственное кровоснабжение) и имеет много нервов, проходящих через нее и / или вокруг нее, ампутация конечности может быть необходимо. Некоторые хирурги утверждают, что ампутация должна быть предпочтительной процедурой, когда это возможно, из-за повышенных шансов на лучшее качество жизни. В противном случае хирурги могут выбрать лечение, спасающее конечности, путем удаления меньшего количества окружающей ткани или части кости, которая заменяется металлическим стержнем или трансплантатом.Радиация также будет использоваться в сочетании с хирургическим вмешательством, особенно если конечность не была ампутирована. Облучение редко используется в качестве единственного лечения, в некоторых случаях онколог может выбрать химиотерапия препараты при лечении пациента с нейрофибросаркомой, обычно в сочетании с хирургическим вмешательством. Пациенты, принимающие химиотерапию, должны быть готовы к побочным эффектам, возникающим при любом другом химиотерапевтическом лечении, например: выпадение волос, вялость, слабость и др.
Прогноз
Реакция пациента на лечение будет зависеть от возраста, состояния здоровья и толерантности к лекарствам и методам лечения.
Метастаз возникает примерно у 39% пациентов, чаще всего в легких. Особенности, связанные с плохим прогнозом, включают большую первичную опухоль (более 5 см в диаметре), высокую оценка заболевание, сопутствующий нейрофиброматоз и наличие метастазов.[5]
Это редкий тип опухоли с относительно плохим прогнозом у детей.[6]
Кроме того, в NF1 чрезвычайно опасны MPNST. В 10-летнем институциональном обзоре по лечению химиотерапии MPNST при NF1, который отслеживал случаи 1 случая на 2500 на 3300 живорожденных, химиотерапия, похоже, не снижала смертность, и ее эффективность следует поставить под сомнение. Несмотря на недавние подходы к молекулярной биологии MPNSTs, исследуются новые методы лечения и прогностические факторы.[7]
Смотрите также
Рекомендации
- ^ а б c Рапини, Рональд П .; Болонья, Жан Л .; Йориццо, Джозеф Л. (2007). Дерматология: 2-томный набор. Сент-Луис: Мосби. ISBN 978-1-4160-2999-1.
- ^ Evans DG, Baser ME, McGaughran J, Sharif S, Howard E, Moran A (май 2002 г.). «Злокачественные опухоли оболочек периферических нервов при нейрофиброматозе 1». J. Med. Genet. 39 (5): 311–4. Дои:10.1136 / jmg.39.5.311. ЧВК 1735122. PMID 12011145.
- ^ а б c Валери-Алланор, Л. (2005). «Симптомы, связанные со злокачественными новообразованиями оболочек периферических нервов: ретроспективное исследование 69 пациентов с нейрофиброматозом 1». Британский журнал дерматологии. 153 (1): 79–82. Дои:10.1111 / j.1365-2133.2005.06558.x. PMID 16029330.
- ^ Феррари, Андреа; Джанни Бизоньо; Модесто Карли (2007). "Ведение детской злокачественной опухоли оболочки периферического нерва". Педиатрические препараты. 9 (4): 239–48. Дои:10.2165/00148581-200709040-00005. PMID 17705563.
- ^ а б Panigrahi, S .; Mishra, S .; Das, S .; Дхир, М. (2013). «Первичная злокачественная опухоль оболочки периферических нервов в необычном месте». Журнал неврологии в сельской практике. 4 (5): S83-6. Дои:10.4103/0976-3147.116480. ЧВК 3808069. PMID 24174807.
- ^ Невилл Х, Корпрон С., Блейкли М.Л., Андрасси Р. (2003). «Детская нейрофибросаркома». J. Pediatr. Surg. 38 (3): 343–6, обсуждение 343–6. Дои:10.1053 / jpsu.2003.50105. PMID 12632346.
- ^ Зехоу, Уидад (2013). «Химиотерапия для лечения злокачественных опухолей оболочки периферических нервов при нейрофиброматозе 1: 10-летний институциональный обзор». Журнал редких заболеваний Orphanet. 8 (1): 127. Дои:10.1186/1750-1172-8-127. ЧВК 3766199. PMID 23972085.
внешняя ссылка
| Классификация |
|---|
