Острый промиелоцитарный лейкоз - Acute promyelocytic leukemia
Эта статья должна быть обновлено. (Май 2015 г.) |
| Острый промиелоцитарный лейкоз | |
|---|---|
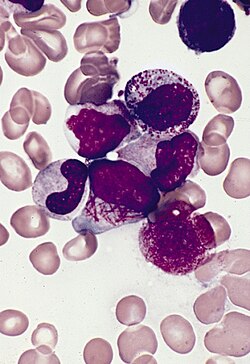 | |
| Костный мозг мазок от пациента с острым промиелоцитарным лейкозом, показывающий характерные отклонения от нормы промиелоцит с несколькими Стержни Ауэра | |
| Специальность | Гематология и онкология |
Острый промиелоцитарный лейкоз (APML, APL) является подтипом острый миелоидный лейкоз (AML), a рак из белые кровяные клетки.[1] В APL наблюдается аномальное скопление незрелых гранулоциты называется промиелоциты. Заболевание характеризуется хромосомная транслокация с участием рецептор ретиноевой кислоты альфа (RARα или же RARA) гена и отличается от других форм ОМЛ своей чувствительностью к все-транс ретиноевая кислота (ATRA; также известный как третиноин) терапия. Острый промиелоцитарный лейкоз впервые был охарактеризован в 1957 г.[2][3] французскими и норвежскими врачами как острейшее смертельное заболевание,[1] со средним временем выживания менее недели.[4] Сегодня прогнозы резко улучшились; По данным одного исследования, 10-летняя выживаемость составляет примерно 80-90%.[5][4][6]
Признаки и симптомы
Симптомы, как правило, похожи на ОМЛ в целом со следующими возможными симптомами:[7]
- Анемия
- Усталость
- Слабое место
- Озноб
- Депрессия
- Затрудненное дыхание (одышка )
- Низкие тромбоциты (тромбоцитопения ) приводит к легкому кровотечению
- Высокая температура
- Заражение в результате низкого уровня нейтрофилов (нейтропения )
- Повышенные лейкоциты (лейкоцитоз )
- Коагулопатия (включая DIC )
Легкое кровотечение из-за низкого уровня тромбоцитов может включать:
- Синяки (экхимоз )
- Десневое кровотечение
- Носовое кровотечение (носовое кровотечение )
- Увеличение менструального кровотечения (меноррагия )
Патогенез
Острый промиелоцитарный лейкоз характеризуется хромосомной транслокацией с участием рецептор ретиноевой кислоты-альфа ген на хромосома 17 (RARA).[1] В 95% случаев APL, рецептор ретиноевой кислоты-альфа (RARA) ген на хромосома 17 участвует в реципрокной транслокации с ген промиелоцитарной лейкемии (PML) на хромосома 15, транслокация обозначается как t (15; 17) (q24; q21).[1] Рецептор RAR зависит от ретиноевая кислота для регуляции транскрипции.[1]
При слиянии APL описано восемь других редких генных перестроек. RARA к промиелоцитарный лейкоз цинковый палец (PLZF также известен как ZBTB16),[8] нуклеофозмин (NPM1), ядерная матрица, ассоциированная (NUMA1), преобразователь сигнала и активатор транскрипции 5b (STAT5B), регуляторная субъединица протеинкиназы A 1α (PRKAR1A), фактор, взаимодействующий с PAPOLA и CPSF1 (FIP1L1), Корепрессор BCL6 (BCOR) или олигонуклеотид / олигосахарид-связывающая складка, содержащая 2A (OBFC2A также известен какNABP1) гены. Некоторые из этих перестроек чувствительны к ATRA или обладают неизвестной чувствительностью к ATRA, потому что они очень редки; STAT5B / RARA и PLZF / RARA известны своей устойчивостью к ATRA.[1]
Слияние PML и RARA приводит к экспрессии гибридного белка с измененными функциями. Этот гибридный белок с повышенным сродством связывается с участками клеточной ДНК, блокируя транскрипцию и дифференцировку гранулоцитов. Это достигается за счет усиления взаимодействия ядерной корепрессорной молекулы (NCOR) и гистондеацетилазы (HDAC). Хотя хромосомная транслокация с участием RARA считается инициирующим событием, для развития лейкемии необходимы дополнительные мутации.[1]
Слияние генов RAR-α / PLZF дает подтип APL, который не реагирует на терапию третиноином и менее чувствителен к стандартной химиотерапии антрациклинами, что приводит к худшим долгосрочным результатам у этой подгруппы пациентов.[1]
Диагностика
Острый промиелоцитарный лейкоз можно отличить от других типов ОМЛ на основании микроскопического исследования мазка крови или аспират костного мозга или биопсия, а также обнаружение характерной перестройки. Наличие промиелоцитов, содержащих несколько Стержни Ауэра (названный клетки для педиков ) в мазке периферической крови с высокой вероятностью указывает на острый промиелоцитарный лейкоз. Окончательный диагноз требует тестирования на PML / RARA ген слияния. Это может быть сделано полимеразной цепной реакции (ПЦР), флуоресцентная гибридизация in situ (РЫБА) или обычная цитогенетика периферической крови или костного мозга. Эта мутация включает в себя транслокацию длинного плеча хромосом 15 и 17. В редких случаях может происходить криптическая транслокация, которую невозможно обнаружить с помощью цитогенетического тестирования; в этих случаях для подтверждения диагноза необходимо провести ПЦР.[1]
Уход
Начальное лечение
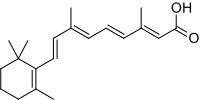
APL является уникальным среди лейкозов благодаря своей чувствительности к все-транс ретиноевая кислота (ATRA; третиноин), кислотная форма витамин А.[1] Обработка ATRA диссоциирует комплекс NCOR-HDACL от RAR и позволяет транскрипцию ДНК и дифференцировку незрелых лейкемических промиелоцитов в зрелые гранулоциты путем воздействия на онкогенный фактор транскрипции и его отклоняющийся от нормы действие.[1] В отличие от других химиотерапевтических препаратов, ATRA не убивает злокачественные клетки напрямую.[1] ATRA вызывает терминальную дифференцировку лейкемических промиелоцитов, после чего эти дифференцированные злокачественные клетки сами по себе подвергаются спонтанному апоптозу. Сама по себе ATRA способна вызвать ремиссию, но она недолговечна в отсутствие сопутствующей «традиционной» химиотерапии.[1] С 2013 года стандарт лечения одновременной химиотерапии стал триоксид мышьяка, который в сочетании с ATRA относится к ATRA-ATO;[9][10] до 2013 года стандарт лечения был антрациклин (например. даунорубицин, доксорубицин, идарубицин или же митоксантрон ) на основе химиотерапии. Оба вида химиотерапии приводят к клинической ремиссии примерно у 90% пациентов с триоксидом мышьяка, имеющим более благоприятный профиль побочных эффектов.[5]
Терапия ATRA связана с уникальным побочным эффектом: синдром дифференциации.[11] Это связано с развитием одышка, лихорадка, прибавка в весе, периферические отек и лечится дексаметазон.[12] Этиология синдрома ретиноевой кислоты приписывается синдрому утечки капилляров в результате высвобождения цитокинов из дифференцирующихся промиелоцитов.[12]
Моноклональные антитела, гемтузумаб озогамицин, успешно использовался в качестве лечения APL,[13] хотя он был снят с рынка США из-за опасений относительно потенциальной токсичности препарата, и в настоящее время он не продается в Австралии, Канаде или Великобритании.[13][14] В сочетании с ATRA он дает ответ примерно у 84% пациентов с APL, что сопоставимо с частотой, наблюдаемой у пациентов, получавших ATRA и терапию на основе антрациклинов.[13] Он вызывает меньшую кардиотоксичность, чем лечение на основе антрациклина, и, следовательно, может быть предпочтительнее для этих пациентов.[13]
Поддерживающая терапия
После достижения стабильной ремиссии стандартным лечением ранее было 2 года лечения. поддерживающая химиотерапия с метотрексат, меркаптопурин и ATRA.[15] У значительной части пациентов без консолидационной терапии возник рецидив.[12] В европейском исследовании APL 2000 г. частота рецидивов в течение 2 лет для тех, кто не получал консолидирующую химиотерапию (без ATRA), составляла 27% по сравнению с 11% у тех, кто получал консолидирующую терапию (p <0,01).[16] Аналогичным образом, в исследовании APL в США в 2000 году выживаемость пациентов, получавших поддерживающую терапию ATRA, составила 61% по сравнению с 36% без поддерживающей терапии ATRA.[17]
Однако недавние исследования по консолидации терапии после ATRA-ATO, который стал стандартом лечения в 2013 году, показали, что поддерживающая терапия у пациентов с низким риском после этой терапии может оказаться ненужной, хотя это спорно.[10]
Рецидивирующее или рефрактерное заболевание
Триоксид мышьяка (В качестве2О3) в настоящее время оценивается для лечения рецидивирующего / рефрактерного заболевания. Сообщалось о ремиссии при приеме триоксида мышьяка.[18]Исследования показали, что мышьяк реорганизует ядерные тела и разрушает мутантный слитый белок PML-RAR.[19] Мышьяк также увеличивает активность каспазы, которая затем вызывает апоптоз.[20] Это снижает частоту рецидивов у пациентов с высоким риском.[21] В Япония синтетический ретиноид, тамибаротен, лицензирован для использования в качестве лечения резистентных к ATRA APL.[22]
Следственные агенты
Некоторые данные подтверждают потенциальную терапевтическую пользу гистоновая деацетилаза ингибиторы, такие как вальпроевая кислота или же вориностат в лечении APL.[23][24][25] Согласно одному исследованию, экстракт корицы влияет на процесс апоптоза в клетках HL-60 острого миелоидного лейкоза.[26]
Прогноз
По сравнению с другими лейкозами прогноз обычно благоприятный. Из-за остроты начала по сравнению с другими лейкозами ранняя смерть встречается сравнительно чаще. При отсутствии лечения средняя выживаемость составляет менее месяца. Она превратилась из смертельной болезни в очень излечимую. Причиной ранней смерти чаще всего является сильное кровотечение. внутричерепное кровоизлияние. Ранняя смерть от кровотечения наступает у 5–10% пациентов в странах с адекватным доступом к здравоохранению и у 20–30% пациентов в менее развитых странах. Факторы риска ранней смерти из-за кровотечения включают позднюю диагностику, позднее начало лечения и высокую количество лейкоцитов при поступлении.[27] Несмотря на успехи в лечении, показатели ранней смертности оставались относительно постоянными, как описано несколькими группами, включая Скотта Макклеллана, Бруно Медейроса и Аш Ализаде в Стэндфордский Университет.[28]
Частота рецидивов крайне низка. Большинство смертей после ремиссии происходит от других причин, таких как вторичные злокачественные новообразования, которые в одном исследовании произошли у 8% пациентов. В этом исследовании вторичные злокачественные новообразования составляли 41% смертей, а болезни сердца - 29%. Выживаемость составила 88% через 6,3 года и 82% через 7,9 года.[29]
В другом исследовании 10-летняя выживаемость оценивалась примерно в 77%.[5]
Эпидемиология
Острый промиелоцитарный лейкоз составляет 10–12% случаев ОМЛ.[13] Средний возраст составляет примерно 30–40 лет,[30] который значительно моложе других подтипов ОМЛ (70 лет). Заболеваемость выше среди лиц латиноамериканского или южноевропейского происхождения.[31] Это также может возникать как вторичное злокачественное новообразование у тех, кто получает лечение ингибиторами топоизомеразы II (такими как антрациклины и этопозид ) из-за канцерогенного действия этих агентов, причем большинство таких пациентов составляют пациенты с раком груди.[32][33][34] Около 40% пациентов с APL также имеют хромосомные аномалии, такие как трисомия 8 или изохромосома 17, которые, по-видимому, не влияют на долгосрочные результаты.[1]
Рекомендации
- ^ а б c d е ж грамм час я j k л м п Kotiah, SD; Беса, ЕС (3 июня 2013 г.). Саркоди-Аду, К; Talavera, F; Захер, РА; McKenna, R; Беса, ЕС (ред.). «Острый промиелоцитарный лейкоз». Ссылка на Medscape. WebMD. Получено 14 января 2014.
- ^ Таллман М.С., Альтман Дж. К. (2008). «Лечебные стратегии при остром промиелоцитарном лейкозе». Образовательная программа Hematology Am Soc Hematol. 2008: 391–9. Дои:10.1182 / asheducation-2008.1.391. PMID 19074116.
- ^ Хиллестад, LK (ноябрь 1957 г.). «Острый промиелоцитарный лейкоз». Acta Med Scand. 159 (3): 189–94. Дои:10.1111 / j.0954-6820.1957.tb00124.x. PMID 13508085.
- ^ а б Coombs, C.C .; Тавакколи, М .; Таллман, М. С. (17 апреля 2015 г.). «Острый промиелоцитарный лейкоз: с чего мы начали, где мы сейчас и в будущем». Журнал рака крови. 5 (4): e304. Дои:10.1038 / bcj.2015.25. ЧВК 4450325. PMID 25885425.
- ^ а б c Adès, L; Guerci, A; Раффу, Э; Санс, М; Chevallier, P; Лапусан, S; Recher, C; Томас, X; Вискоза, C; Castaigne, S; Tournilhac, O; де Боттон, S; Ifrah, N; Cahn JY; Solary E; Гардин, К; Fegeux, N; Bordessoule, D; Феррант, А; Мейер-Монар, S; Вей, Н; Домбрет, H; Degos, L; Chevret, S; Fenaux, P; Европейская группа APL (март 2010 г.). «Очень отдаленный исход острого промиелоцитарного лейкоза после лечения полностью транс-ретиноевой кислотой и химиотерапией: опыт Европейской группы APL» (PDF). Кровь. 115 (9): 1690–1696. Дои:10.1182 / кровь-2009-07-233387. PMID 20018913.[постоянная мертвая ссылка ]
- ^ Си Си, Кумбс (17 апреля 2015 г.). «Острый промиелоцитарный лейкоз: с чего мы начали, где мы сейчас и в будущем». Журнал рака крови. 5 (4): 304. Дои:10.1038 / bcj.2015.25. ЧВК 4450325. PMID 25885425.
- ^ Kotiah, SD; Беса, ЕС (3 июня 2013 г.). Саркоди-Аду, К; Talavera, F; Захер, РА; McKenna, R; Беса, ЕС (ред.). «Клиническая картина острого промиелоцитарного лейкоза». Ссылка на Medscape. WebMD. Получено 14 января 2014.
- ^ Чен З, Брэнд Нью-Джерси и др. (Март 1993 г.). «Слияние нового Krüppel-подобного гена цинкового пальца и локуса рецептора ретиноевой кислоты-альфа из-за варианта транслокации t (11; 17), связанного с острым промиелоцитарным лейкозом». EMBO J. 12 (3): 1161–7. Дои:10.1002 / j.1460-2075.1993.tb05757.x. ЧВК 413318. PMID 8384553.
- ^ Франческо Ло-Коко, доктор медицины; и другие. (Июль 2013). «Ретиноевая кислота и триоксид мышьяка для лечения острого промиелоцитарного лейкоза». Медицинский журнал Новой Англии. 369 (2): 111–121. Дои:10.1056 / NEJMoa1300874. PMID 23841729.
- ^ а б Cingam, Shashank R .; Коши, Небу В. (2018), «Рак, лейкоз, промиелоцитарный, острый (APL, APML)», StatPearls, StatPearls Publishing, PMID 29083825, получено 2018-12-11,
Таким образом, ATRA-ATO для индукции и консолидации превратился в новый стандарт лечения пациентов с острым промиелоцитарным лейкозом низкого (среднего) риска. Терапия ATRA-ATO также является разумным выбором для пациентов с тяжелыми сопутствующими заболеваниями, пожилых людей, пациентов с сердечной дисфункцией, которые не переносят схемы на основе антрациклинов или в целом плохое функциональное состояние. Поддерживающая терапия после первичной консолидации широко обсуждается. Поддержание может не потребоваться пациентам, получающим интенсивную индукцию / консолидацию, включая АТО.
- ^ Breccia, M; Latagliata, R; Кармозино, I; Cannella, L; Диверио, Д; Гуарини, А; Де Проприс, MS; Petti, MC; Аввисати, G; Чимино, G; Mandelli, F; Ло-Коко, Ф (декабрь 2008 г.). «Клинические и биологические особенности пациентов с острым промиелоцитарным лейкозом, у которых развивается синдром ретиноевой кислоты во время индукционного лечения полностью транс-ретиноевой кислотой и идарубицином». Haematologica. 93 (12): 1918–20. Дои:10.3324 / haematol.13510. PMID 18945746.
- ^ а б c Kotiah, SD; Беса, ЕС (3 июня 2013 г.). Саркоди-Аду, К; Talavera, F; Захер, РА; McKenna, R; Беса, ЕС (ред.). «Лечение и лечение острого промиелоцитарного лейкоза». Ссылка на Medscape. WebMD. Получено 14 января 2014.
- ^ а б c d е Ravandi, F; Estey, EH; Аппельбаум, Франция; Ло-Коко, ф. Шиффер, Калифорния; Ларсон, РА; Бернетт, AK; Кантарджян, HM (ноябрь 2012 г.). «Гемтузумаб Озогамицин: время воскресать?». Журнал клинической онкологии. 30 (32): 3921–3923. Дои:10.1200 / JCO.2012.43.0132. ЧВК 4874205. PMID 22987091.
- ^ Мартиндейл: полный справочник лекарств. Фармацевтическая пресса. 23 сентября 2011 г.
- ^ Котиах, SD (28 октября 2013 г.). Ананд, Дж; Брейден, CD; Харрис, Дж. Э. (ред.). «Протоколы лечения острого промиелоцитарного лейкема». Ссылка на Medscape. WebMD. Получено 14 января 2014.
- ^ Fenaux, P; Частанг, C; Chevret, S; Санс, М; Домбрет, H; Archimbaud, E; Фей, М; Вискоза, C; Huguet, F; Сотто, JJ; Гардин, К; Махоул, ПК; Travade, P; Solary, E; Fegueux, N; Bordessoule, D; Miguel, JS; Ссылка, H; Desablens, B; Stamatoullas, A; Деконинк, E; Maloisel, F; Castaigne, S; Preudhomme, C; Дегос, Л. (август 1999). «Рандомизированное сравнение всей трансретиноевой кислоты (ATRA) с последующей химиотерапией и химиотерапией ATRA Plus и роль поддерживающей терапии при недавно диагностированном остром промиелоцитарном лейкозе» (PDF). Кровь. 94 (4): 1192–1200. Дои:10.1182 / кровь.V94.4.1192. PMID 10438706.[постоянная мертвая ссылка ]
- ^ Таллман, MS; Андерсен, JW; Шиффер, Калифорния; Аппельбаум, Франция; Feusner, JH; Woods, WG; Огден, А; Вайнштейн, H; Шеперд, L; Уиллман, C; Блумфилд, компакт-диск; Роу, Дж. М.; Верник, PH (декабрь 2002 г.). «Полностью трансретиновая кислота при остром промиелоцитарном лейкозе: анализ отдаленных результатов и прогностических факторов по протоколу Североамериканской межгрупповой» (PDF). Кровь. 100 (13): 4298–4302. Дои:10.1182 / кровь-2002-02-0632. PMID 12393590.[постоянная мертвая ссылка ]
- ^ Soignet SL, Maslak P, Wang ZG и др. (Ноябрь 1998 г.). «Полная ремиссия после лечения острого промиелоцитарного лейкоза триоксидом мышьяка». N. Engl. J. Med. 339 (19): 1341–8. Дои:10.1056 / NEJM199811053391901. PMID 9801394.
- ^ Soignet,Полная ремиссия после лечения АПЛ триоксидом мышьяка 1998, 1346
- ^ Soignet, 1998, 1347 г.
- ^ Соединение мышьяка улучшает выживаемость пациентов с острым промиелоцитарным лейкозом. Сентябрь 2007 г.
- ^ Мивако, я; Кагечика, Х (август 2007 г.). «Тамибаротен». Наркотики сегодня (Barc). 43 (8): 563–568. Дои:10.1358 / dot.2007.43.8.1072615. PMID 17925887.
- ^ Martens, JH; Бринкман, AB; Simmer, F; Francoijs, KJ; Неббиозо, А; Феррара, Франция; Altucci, L; Штунненберг, HG (февраль 2010 г.). «PML-RARa / RXR меняет эпигенетический ландшафт при остром промиелоцитарном лейкозе» (PDF). Раковая клетка. 17 (2): 173–185. Дои:10.1016 / j.ccr.2009.12.042. PMID 20159609. Архивировано из оригинал (PDF) на 2013-03-15. Получено 2014-01-15.
- ^ Лейва, М; Моретти, S; Соилихи, Н; Паллавичини, I; Перес, Л; Меркурио, К; Даль Цуффо, Р. Минуччи, S; де Те, H (июль 2012 г.). «Вальпроевая кислота индуцирует дифференцировку и временную регрессию опухоли, но сохраняет активность, вызывающую лейкемию, в мышиных моделях APL». Лейкемия. 26 (7): 1630–1637. Дои:10.1038 / leu.2012.39. PMID 22333881.
- ^ Он ЛЗ; Толентино Т; Грейсон П; и другие. (Ноябрь 2001 г.). «Ингибиторы гистон-деацетилазы вызывают ремиссию на трансгенных моделях устойчивого к терапии острого промиелоцитарного лейкоза». Журнал клинических исследований. 108 (9): 1321–1330. Дои:10.1172 / JCI11537. ЧВК 209432. PMID 11696577.
- ^ Ассадоллахи В., Паривар К., Роудбари Н.Х., Халатбары А.Р., Мотамеди М., Эзатпур Б., Дашти Г.Р. (2013). «Влияние водного экстракта корицы на апоптотический процесс в клетках HL-60 острого миелоидного лейкоза». Adv Biomed Res. 2: 25. Дои:10.4103/2277-9175.108001. ЧВК 3748636. PMID 23977653.
- ^ Брекчиа, Массимо; Латальята, Роберто; Каннелла, Лаура; Минотти, Клара; Мелони, Джованна; Ло-Коко, Франческо (01.05.2010). «Ранняя геморрагическая смерть до начала терапии при остром промиелоцитарном лейкозе: связь с высоким количеством лейкоцитов, поздней диагностикой и отсроченным началом лечения». Haematologica. 95 (5): 853–854. Дои:10.3324 / haematol.2009.017962. ISSN 0390-6078. ЧВК 2864399. PMID 20015875.
- ^ Макклеллан, Джеймс Скотт; Kohrt, Holbrook E .; Кутр, Стивен; Готлиб, Джейсон Р .; Маджети, Равиндра; Ализаде, Эш А .; Медейрос, Бруно К. (01.01.2012). «Достижения в области лечения не улучшили раннюю смертность от острого промиелоцитарного лейкоза». Haematologica. 97 (1): 133–136. Дои:10.3324 / haematol.2011.046490. ISSN 0390-6078. ЧВК 3248942. PMID 21993679.
- ^ Шетти, Адитья Виттал; Раванди, Фархад; Алапати, Наги; Бортакур, Гаутам; Гарсия-Манеро, Гильермо; Kadia, Tapan M .; Виерда, Уильям; Эстров, Зеев; Пирс, Шерри (2014-12-06). «Выживаемость пациентов с острым промиелоцитарным лейкозом (APL) после сохранения полной ремиссии (CR) в течение как минимум 3 лет». Кровь. 124 (21): 954. Дои:10.1182 / кровь.V124.21.954.954. ISSN 0006-4971.
- ^ Шиффер, Калифорния; Стоун, РМ (2000). "Глава 124: Острый миелоидный лейкоз у взрослых". In Bast, RC; Куфе, DW; Pollock, RE (ред.). Holland-Frei Cancer Medicine (5-е изд.). Гамильтон, Онтарио: BC Decker. Получено 15 января 2014.
- ^ Douer, D; Сантильяна, S; Рамезани, L; Samanez, C; Словацкий, ML; Ли, MS; Уоткинс, К; Уильямс, Т; Валлехос, К. (август 2003 г.). «Острый промиелоцитарный лейкоз у пациентов из Латинской Америки связан с повышенной частотой подтипа bcr1 слитого гена PML / RARalpha». Британский журнал гематологии. 122 (4): 563–70. Дои:10.1046 / j.1365-2141.2003.04480.x. PMID 12899711.
- ^ Раванди, Ф (апрель 2011 г.). «Острый промиелоцитарный лейкоз, связанный с лечением». Haematologica. 96 (4): 493–495. Дои:10.3324 / haematol.2011.041970. ЧВК 3069223. PMID 21454880.
- ^ Эллиотт, Массачусетс; Летендре, L; Tefferi, A; Hogan, WJ; Крючок, C; Кауфманн, SH; Прути, РК; Парданани, А; Begna, KH; Ашрани, АА; Воланский, А.П .; Аль-Кали, А; Литцов, MR (март 2012 г.). «Острый промиелоцитарный лейкоз, связанный с терапией: наблюдения, касающиеся патогенеза и терапии APL». Европейский журнал гематологии. 88 (3): 237–243. Дои:10.1111 / j.1600-0609.2011.01727.x. PMID 22023492.
- ^ Рашиди, А; Фишер, SI (2013). «Острый промиелоцитарный лейкоз, связанный с терапией: систематический обзор». Медицинская онкология. 30 (3): 625. Дои:10.1007 / s12032-013-0625-5. PMID 23771799.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |
