Розацеа - Rosacea - Wikipedia
| Розацеа | |
|---|---|
| Другие имена | Розовые угри |
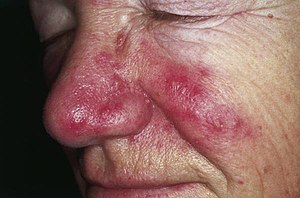 | |
| Розацеа на щеках и носу[1] | |
| Произношение | |
| Специальность | Дерматология |
| Симптомы | Лицевой покраснение, прыщи, припухлость, и мелкие и поверхностные расширенные кровеносные сосуды[2][3] |
| Осложнения | Ринофима[3] |
| Обычное начало | 30–50 лет[2] |
| Продолжительность | Длительный срок[2] |
| Типы | Эритематотеленгиэктатическая, папулопустулезная, фиматозная, окуляр[2] |
| Причины | Неизвестный[2] |
| Факторы риска | История семьи[3] |
| Диагностический метод | На основании симптомов[2] |
| Дифференциальная диагностика | Угревая сыпь, периоральный дерматит, себорейный дерматит, дерматомиозит, волчанка[2] |
| Медикамент | Антибиотики внутрь или на кожу[3] |
| Частота | ~5%[2] |
Розацеа это долгосрочный состояние кожи это обычно влияет на лицо.[2][3] Это приводит к покраснение, прыщи, припухлость, и мелкие и поверхностные расширенные кровеносные сосуды.[2] Часто больше всего поражаются нос, щеки, лоб и подбородок.[3] Красный увеличенный нос может возникнуть при тяжелом заболевании - состоянии, известном как ринофима.[3]
Причина розацеа неизвестна.[2] Считается, что факторы риска включают семейный анамнез заболевания.[3] Факторы, которые потенциально могут ухудшить состояние, включают жару, физические упражнения, солнечный свет, холод, острую пищу, алкоголь, менопауза, психологический стресс, или же стероидный крем на лице.[3] Диагноз ставится на основании симптомов.[2]
Хотя лечение не поддается лечению, оно обычно улучшает симптомы.[3] Лечение обычно с метронидазол, доксициклин, миноциклин, или же тетрациклин.[4] Когда поражены глаза, азитромицин глазные капли могут помочь.[5] Другие методы лечения с предварительным преимуществом включают: бримонидин крем, ивермектин сливки и изотретиноин.[4] Дермабразия или же лазерная хирургия также могут быть использованы.[3] Использование солнцезащитный крем обычно рекомендуется.[3]
Розацеа поражает от 1 до 10% людей.[2] Чаще всего это женщины в возрасте от 30 до 50 лет.[2] Кавказцы поражаются чаще.[2] Состояние было описано в Кентерберийские рассказы в 1300-х годах и, возможно, уже в 200-х годах до нашей эры Феокрит.[6][7]
Признаки и симптомы
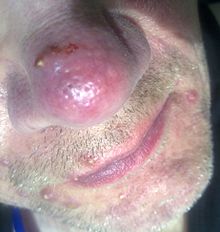
Признаки включают лицо покраснение, мелкие и поверхностные расширенные кровеносные сосуды на коже лица, папулы, пустулы, и припухлость.[2]
Эритематотелангиэктатическая розацеа
Эритематотелангиэктатическая розацеа[8] розацеа (также известная как «сосудистая розацеа»)[8]) характеризуется выраженной историей длительных (более 10 минут) промывание реакция на различные стимулы, Такие как эмоциональный стресс, горячие напитки, алкоголь, острая пища, упражнение, холодная или жаркая погода, или жаркая ванны и душ.[9]
Железистая розацеа
При железистом розацеа преобладают мужчины с толстой сальной кожей - заболевание, при котором папулы отечный, а пустулы часто имеют размер от 0,5 до 1,0 см, часто присутствуют узловато-кистозные поражения.[9]
Причина

Точная причина розацеа неизвестна.[2] Триггеры, вызывающие приступы покраснения и покраснения, играют определенную роль в его развитии. Воздействие экстремальных температур, физических нагрузок, тепла от солнечного света, тяжелых солнечный ожог стресс, беспокойство, холодный ветер и переход в теплое или жаркое место из холодного, например, в отапливаемых магазинах и офисах зимой, могут вызвать покраснение лица.[2] Некоторые продукты и напитки также могут вызывать приливы, например алкоголь, продукты и напитки, содержащие кофеин (особенно горячий чай и кофе), продукты с высоким содержанием гистамины, и острая еда.[10]
Также известно, что лекарства и раздражители местного действия вызывают вспышки розацеа. Немного угревая сыпь и средства от морщин, которые, как сообщается, вызывают розацеа, включают: микродермабразия и химический пилинг, а также высокие дозировки изотретиноин, перекись бензоила, и третиноин.
Стероидный препарат -индуцированная розацеа вызвана использованием актуальных стероиды.[11] Эти стероиды часто назначают при себорейный дерматит. Дозировку следует постепенно уменьшать, а не прекращать сразу, чтобы избежать обострения.
Кателицидины
В 2007, Ричард Галло и коллеги заметили, что у пациентов с розацеа высокий уровень антимикробный пептид кателицидин[12] и повышенный уровень роговой слой триптический ферменты (SCTE ). Антибиотики в прошлом использовались для лечения розацеа, но они могут работать только потому, что ингибируют некоторые SCTE.[12]
Демодекс клещи
Исследования розацеа и Демодекс клещи показали, что у некоторых людей с розацеа увеличилось количество клещей,[10] особенно с розацеа, вызванной стероидами. В других случаях демодицидоз (широко известное как «чесотка») - это отдельное заболевание, которое может иметь вид «розацеа».[13]
2007 г., Национальное общество розацеа финансируемое исследование показало, что Демодекс фолликулорум клещи могут быть причиной или усугубляющим фактором розацеа.[14] Исследователи определили Bacillus oleronius как отдельные бактерии, связанные с Демодекс клещи. При анализе образцов крови с помощью анализа пролиферации мононуклеарных клеток периферической крови они обнаружили, что Б. олероний стимулировал ответ иммунной системы у 79 процентов из 22 пациентов с подтипом 2 (папулопустулезная) розацеа по сравнению только с 29% из 17 пациентов без заболевания. Они пришли к выводу: «Иммунный ответ приводит к воспалению, о чем свидетельствуют папулы (бугорки) и пустулы (прыщи) розацеа 2 подтипа. Это говорит о том, что Б. олероний бактерии, обнаруженные в клещах, могут быть ответственны за воспаление, связанное с этим заболеванием ».[14]
Кишечные бактерии
Избыточный бактериальный рост в тонком кишечнике (SIBO) чаще встречается у пациентов с розацеа, а лечение антибиотиками местного действия привело к улучшению очагов розацеа в двух исследованиях. И наоборот, у пациентов с розацеа, которые были отрицательными по SIBO, антибактериальная терапия не оказывала никакого эффекта.[15] Эффективность лечения СИБР у пациентов с розацеа может предполагать, что кишечные бактерии играют роль в патогенезе поражений розацеа.
Диагностика
У большинства людей с розацеа наблюдается лишь легкое покраснение, и они никогда не получают официального диагноза и лечения. Неизвестно ни одного теста на розацеа. Во многих случаях для постановки диагноза достаточно простого визуального осмотра квалифицированным специалистом в области здравоохранения. В других случаях, особенно при наличии прыщиков или покраснений на менее часто встречающихся участках лица, для подтверждения подозреваемого диагноза полезно пробовать обычные методы лечения. Расстройство можно спутать или сосуществовать с юношеские угри или себорейный дерматит. Присутствие сыпи на коже черепа или ушах предполагает другой или сосуществующий диагноз, поскольку розацеа - это в первую очередь лицевой диагноз, хотя иногда она может появляться и в этих других областях.
Классификация


Существует четыре подтипа розацеа:[18] и у пациента может быть более одного подтипа:[19]:176
- Эритематотелангиэктатическая розацеа проявляет стойкое покраснение (эритема) с тенденцией к покраснению и краснеть с легкостью.[10] Также небольшие расширенные кровеносные сосуды, видимые на поверхности кожи (телеангиэктазии ) и, возможно, сильное жжение, покалывание и зуд являются обычными явлениями.[10] Люди с этим типом часто имеют чувствительную кожу. Кожа также может стать очень сухой и шелушащейся. Помимо лица, признаки могут также появляться на ушах, шее, груди, верхней части спины и волосистой части головы.[20]
- Папулопустулезная розацеа проявляется постоянным покраснением с красными бугорками (папулами); некоторые гнойные пустулы могут длиться 1–4 дня или дольше. Этот подтип часто путают с прыщами.
- Фиматозная розацеа чаще всего связана с ринофима, увеличение носа. Признаки включают утолщение кожи, неровности поверхности и увеличение. Фиматозная розацеа также может поражать подбородок (гнатофима), лоб (метофима), щеки, веки (блефарофима) и уши (отофима).[21] Могут присутствовать телеангиэктазии.
- В глазная розацеа, пораженные глаза и веки могут покраснеть из-за телеангиэктазии и воспаление, может ощущаться сухость, раздражение или песок. Другие симптомы включают ощущение инородного тела, зуд, жжение, покалывание и чувствительность к свету.[22] Глаза могут стать более восприимчивыми к инфекции. Около половины людей с подтипами 1–3 также имеют глазные симптомы. Расплывчатое зрение и потеря зрения могут произойти, если роговица подвергается воздействию.[22]
Варианты
Варианты розацеа включают:[23]:689
- Пиодермия лицевая, также известная как молниеносная розацеа,[23] представляет собой конглобатное узловое заболевание, резко возникающее на лице.[8][23]
- Конглобатная розацеа - это тяжелая форма розацеа, которая может имитировать Конглобатные угри, с геморрагическими узелковыми абсцессами и уплотненными бляшками.[23]
- Фиматозная розацеа - это кожное состояние характеризуется чрезмерным ростом сальные железы.[8] Phyma является Греческий для опухоли, образования или луковицы, и они могут возникнуть на лице и ушах.[23]:693
Лечение
Лечение зависит от имеющихся типов.[24] Легкие случаи часто вообще не лечат или просто прикрываются нормальная косметика.
Терапия для лечения розацеа не является лечебной и лучше всего измеряется с точки зрения уменьшения количества покраснений лица и воспалительных поражений, уменьшения количества, продолжительности и интенсивности обострений и сопутствующих симптомов зуда, жжения и нежность. Двумя основными способами лечения розацеа являются местные и пероральные антибиотики.[25] Лазерная терапия также классифицируется как форма лечения.[25] Хотя лекарства часто вызывают временную ремиссию покраснения в течение нескольких недель, покраснение обычно возвращается вскоре после приостановки лечения. Длительное лечение, обычно 1-2 года, может привести к постоянному контролю состояния у некоторых пациентов.[25][26] Часто необходимо пожизненное лечение, хотя некоторые случаи разрешаются через некоторое время и переходят в стойкую ремиссию.[26] Другие случаи, если их не лечить, со временем ухудшаются.[нужна цитата ]
Поведение
Избегание триггеров, которые ухудшают состояние, может помочь уменьшить начало розацеа, но само по себе обычно не приводит к ремиссии, за исключением легких случаев. Иногда рекомендуется вести дневник, чтобы помочь определить и уменьшить количество триггеров, связанных с едой и напитками.
Поскольку солнечный свет является обычным триггером, широко рекомендуется избегать чрезмерного пребывания на солнце. Некоторым людям с розацеа полезно ежедневное употребление солнцезащитный крем; другие предпочитают носить шляпы с широкими полями. Подобно солнечному свету, эмоциональный стресс также может вызвать розацеа. Людям, у которых развиваются инфекции век, необходимо регулярно соблюдать гигиену век.
Управление предзапускаемыми событиями, такими как длительное пребывание в прохладной окружающей среде, может напрямую влиять на промывку теплого помещения.[27]
Лекарства
Лекарства с хорошими доказательствами включают препараты местного действия. ивермектин и азелаиновая кислота кремы и бримонидин, и доксициклин и изотретиноин внутрь.[28] Меньше доказательств в пользу местного применения крема с метронидазолом и тетрациклин через рот.[28]
Считается, что метронидазол действует через противовоспалительные механизмы, в то время как азелаиновая кислота снижает выработку кателицидина. Пероральные антибиотики тетрациклин класс, такой как доксициклин, миноциклин и окситетрациклин также широко используются и, как считается, уменьшают папуло-пустулезные поражения за счет противовоспалительного действия, а не за счет их антибактериальных свойств.[10]
С помощью альфа-гидроксикислота пилинги могут помочь снять покраснение, вызванное раздражением, и уменьшить папулы и пустулы, связанные с розацеа.[29] Пероральные антибиотики могут помочь облегчить симптомы окулярной розацеа. Если папулы и пустулы сохраняются, то иногда может быть назначен изотретиноин.[30] Приливы и покраснение, которые обычно сопровождают розацеа, обычно лечат с помощью местного применения альфа-агонисты такие как бримонидин и реже оксиметазолин или же ксилометазолин.[10]
Лазер
Доказательства использования лазера и терапии интенсивным импульсным светом при розацеа недостаточны.[31]
Эпидемиология
Женщины, особенно в период менопаузы, чаще, чем мужчины, заболевают розацеа.[32] Те из Кавказский происхождение, особенно выходцы из Северной или Восточной Европы с очень бледной кожей, кажутся более пораженными.[33]
Смотрите также
Рекомендации
- ^ Песок, М; Песок, Д; Трандорф, К; Paech, V; Altmeyer, P; Бехара, ФГ (4 июня 2010 г.). «Кожные поражения носа». Медицина головы и лица. 6: 7. Дои:10.1186 / 1746-160X-6-7. ЧВК 2903548. PMID 20525327.
- ^ а б c d е ж грамм час я j k л м п о п q р Тюзюн Ю., Вольф Р., Кутлубай З., Каракуш О., Энгин Б. (февраль 2014 г.). «Розацеа и ринофима». Клиники дерматологии. 32 (1): 35–46. Дои:10.1016 / j.clindermatol.2013.05.024. PMID 24314376.
- ^ а б c d е ж грамм час я j k л «Вопросы и ответы о розацеа». www.niams.nih.gov. Апрель 2016 г. В архиве из оригинала 13 мая 2017 г.. Получено 5 июн 2017.
- ^ а б van Zuuren, EJ; Fedorowicz, Z (сентябрь 2015 г.). «Вмешательства при розацеа: сокращенный обновленный Кокрановский систематический обзор, включая оценки GRADE». Британский журнал дерматологии. 173 (3): 651–62. Дои:10.1111 / bjd.13956. PMID 26099423. S2CID 41303286.
- ^ «Лечение розацеа первого выбора». Prescrire International. 182: 126–128. Май 2017. В архиве из оригинала 10 сентября 2017 года.
- ^ Zouboulis, Christos C .; Katsambas, Andreas D .; Клигман, Альберт М. (2014). Патогенез и лечение акне и розацеа. Springer. п. XXV. ISBN 978-3-540-69375-8. В архиве из оригинала 10 сентября 2017 года.
- ^ Schachner, Lawrence A .; Хансен, Рональд С. (2011). Электронная книга по детской дерматологии. Elsevier Health Sciences. п. 827. ISBN 978-0-7234-3665-2. В архиве из оригинала 10 сентября 2017 года.
- ^ а б c d Рапини, Рональд П .; Болонья, Жан Л .; Йориццо, Джозеф Л. (2007). Дерматология: 2-томный набор. Сент-Луис: Мосби. ISBN 978-1-4160-2999-1.
- ^ а б Джеймс, Уильям; Бергер, Тимоти; Элстон, Дирк (2005). Болезни кожи Эндрюса: клиническая дерматология. (10-е изд.). Сондерс. Стр. 245. ISBN 0-7216-2921-0.
- ^ а б c d е ж Del Rosso JQ (октябрь 2014 г.). «Ведение кожного розацеа: акцент на новых медицинских методах лечения». Эксперт Opin Pharmacother. 15 (14): 2029–38. Дои:10.1517/14656566.2014.945423. PMID 25186025.
- ^ "Розацеа". DermNet, Новозеландское дерматологическое общество. В архиве из оригинала 7 декабря 2010 г.. Получено 3 февраля 2011.
- ^ а б Кенши Ямасаки; Анна Ди Нардо; Антонелла Бардан; Масамото Мураками; Такааки Отаке; Элвин Кода; Роберт А. Доршнер; Кристель Боннар; Паскаль Декарг; Ален Овнанян; Вера Б. Морхенн; Ричард Л. Галло (август 2007 г.). «Повышенная активность сериновой протеазы и кателицидина способствует воспалению кожи при розацеа». Природа Медицина. 13 (8): 975–80. Дои:10,1038 / нм 1616. PMID 17676051. S2CID 23470611.
- ^ Байма Б., Стичерлинг М. (2002). "Повторный визит к демодицидозу". Acta Dermato-Venereologica. 82 (1): 3–6. Дои:10.1080/000155502753600795. PMID 12013194.
- ^ а б Лейси Н., Делани С., Кавана К., Пауэлл ФК (2007). «Связанные с клещами бактериальные антигены стимулируют воспалительные клетки при розацеа» (PDF). Британский журнал дерматологии. 157 (3): 474–481. Дои:10.1111 / j.1365-2133.2007.08028.x. PMID 17596156. S2CID 8057780.
- ^ Элизабет Лазариду; Кристина Джаннопулу; Кристина Фотиаду; Евстратиос Вакирлис; Анастасия Тригони; Деметрис Иоаннидес (ноябрь 2010 г.). «Потенциальная роль микроорганизмов в развитии розацеа». JDDG: Journal der Deutschen Dermatologischen Gesellschaft. 9 (1): 21–25. Дои:10.1111 / j.1610-0387.2010.07513.x. PMID 21059171. S2CID 23494211.
- ^ name = "JAmAcadDermatol2004-Wilkin">Уилкин Дж, Даль М., Детмар М., Дрейк Л., Лян М.Х., Одом Р., Пауэлл Ф. (2004). «Стандартная система оценки розацеа: отчет экспертного комитета Национального общества розацеа по классификации и стадированию розацеа» (PDF). J Am Acad Dermatol. 50 (6): 907–12. Дои:10.1016 / j.jaad.2004.01.048. PMID 15153893. Архивировано из оригинал (Перепечатка PDF) 27 февраля 2007 г.
- ^ Селикер, Ханде; Токер, Эбру; Эргун, Тулин; Цинель, Лейла (2017). «Необычная форма глазного розацеа». Arquivos Brasileiros de Oftalmologia. 80 (6): 396–398. Дои:10.5935/0004-2749.20170097. ISSN 0004-2749. PMID 29267579.
- ^ Уилкин Дж, Даль М., Детмар М., Дрейк Л., Лян М.Х., Одом Р., Пауэлл Ф. (2004). «Стандартная система оценки розацеа: отчет экспертного комитета Национального общества розацеа по классификации и стадированию розацеа» (PDF). J Am Acad Dermatol. 50 (6): 907–12. Дои:10.1016 / j.jaad.2004.01.048. PMID 15153893. Архивировано из оригинал (Перепечатка в формате PDF) 27 февраля 2007 г.
- ^ Маркс, Джеймс Джи; Миллер, Джеффри (2006). Принципы дерматологии Lookingbill и Marks (4-е изд.). Elsevier Inc. ISBN 1-4160-3185-5.
- ^ «Как выглядит розацеа». Архивировано из оригинал 4 февраля 2013 г.. Получено 30 января 2013.
- ^ Янсен Т., Плевиг Г. (1998). «Клинические и гистологические варианты ринофимы, включая нехирургические методы лечения». Пластическая хирургия лица. 14 (4): 241–53. Дои:10.1055 / с-2008-1064456. PMID 11816064.
- ^ а б Vieira AC, Маннис MJ (декабрь 2013 г.). «Глазная розацеа: частое и часто пропускаемое». J Am Acad Dermatol. 69 (6 (Дополнение 1)): S36–41. Дои:10.1016 / j.jaad.2013.04.042. PMID 24229635.
- ^ а б c d е Фридберг и др. (2003). Дерматология Фитцпатрика в общей медицине. (6-е изд.). Макгроу-Хилл. ISBN 0-07-138076-0.
- ^ van Zuuren, EJ; Fedorowicz, Z; Тан, Дж; ван дер Линден, MMD; Аренц, БВМ; Картер, B; Чарланд, Л. (июль 2019 г.). «Вмешательства при розацеа на основе фенотипического подхода: обновленный систематический обзор, включая оценки GRADE». Британский журнал дерматологии. 181 (1): 65–79. Дои:10.1111 / bjd.17590. ЧВК 6850438. PMID 30585305.
- ^ а б c Ной Шейнфельд; Томас Берк (январь 2010 г.). «Обзор диагностики и лечения розацеа». Последипломная медицина. 122 (1): 139–43. Дои:10.3810 / PGM.2010.01.2107. PMID 20107297. S2CID 22914205. В архиве из оригинала от 5 января 2011 г.
- ^ а б Culp B, Scheinfeld N (январь 2009 г.). «Розацеа: обзор». P&T. 34 (1): 38–45. ЧВК 2700634. PMID 19562004.
- ^ Даль, Колин (2008). Практическое понимание розацеа - часть первая. Австралийские науки. Архивировано из оригинал 21 марта 2008 г.. Получено 27 августа 2008.
- ^ а б van Zuuren, EJ; Fedorowicz, Z; Картер, B; ван дер Линден, ММ; Чарланд, Л. (28 апреля 2015 г.). «Вмешательства при розацеа». Кокрановская база данных систематических обзоров. 4 (4): CD003262. Дои:10.1002 / 14651858.CD003262.pub5. ЧВК 6481562. PMID 25919144.
- ^ Tung, RC; Бергфельд, ВФ; Видимос, AT; Ремзи, Б.К. (2000). «Косметические процедуры на основе альфа-гидроксикислот. Рекомендации по ведению пациентов». Американский журнал клинической дерматологии. 1 (2): 81–8. Дои:10.2165/00128071-200001020-00002. PMID 11702315. S2CID 58337540.
- ^ Хотинг Э., Пол Э, Плевиг Г (декабрь 1986). «Лечение розацеа изотретиноином». Int J Dermatol. 25 (10): 660–3. Дои:10.1111 / j.1365-4362.1986.tb04533.x. PMID 2948928.
- ^ van Zuuren, EJ; Fedorowicz, Z; Картер, B; ван дер Линден, ММ; Чарланд, Л. (28 апреля 2015 г.). «Вмешательства при розацеа». Кокрановская база данных систематических обзоров (4): CD003262. Дои:10.1002 / 14651858.CD003262.pub5. ЧВК 6481562. PMID 25919144.
- ^ Тампаро, Кэрол (2011). Пятое издание: Болезни человеческого тела. Филадельфия: Компания Ф. А. Дэвиса. п. 184. ISBN 978-0-8036-2505-1.
- ^ «Понимание розацеа». Rosacea.org. 21 августа 2012 г.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |
- Розацеа в Керли
- Библиотека фотографий розацеа в Dermnet
- Вопросы и ответы о розацеа Из американского Национального института артрита и костно-мышечной и кожных заболеваний
