Дерматофит - Dermatophyte
Эта статья нужны дополнительные цитаты для проверка. (Декабрь 2008 г.) (Узнайте, как и когда удалить этот шаблон сообщения) |
Дерматофиты (из Греческий δέρμα дерма "кожа" (GEN δέρματος дерматос) и φυτόν фитон "растение")[1] являются общим ярлыком для группы из трех типов грибок который обычно вызывает кожные заболевания у животных и людей.[2] Эти анаморфные (бесполые или несовершенные грибы ) к родам плесени относятся: Микроспорум, Эпидермофитон и Трихофитон.[3] Эти три рода насчитывают около 40 видов. Виды, способные к половому размножению, относятся к телеоморфной род Артродермия, из Аскомикота (видеть Телеоморф, анаморф и голоморф для получения дополнительной информации об этом типе жизненного цикла грибов).
Дерматофиты вызывают инфекции кожи, волос и ногтей, получая питательные вещества из ороговевший материал.[4] Организмы колонизируют кератиновые ткани, вызывая воспаление, когда хозяин реагирует на побочные продукты метаболизма. Колонии дематофитов обычно ограничиваются неживым ороговевшим слоем эпидермис из-за их неспособности проникнуть в жизнеспособные ткани иммунокомпетентного хозяина. Вторжение действительно вызывает реакцию хозяина, варьирующуюся от легкой до тяжелой. Кислота протеиназы (протеазы),[5] эластаза, кератиназы, и другие протеиназы, как сообщается, действуют как вирулентность факторы. Кроме того, продукты этих ферментов разложения служат питательными веществами для грибов.[5] Развитие клеточного иммунитета коррелирует с гиперчувствительностью замедленного типа, а воспалительный ответ связан с клиническим излечением, тогда как отсутствие или дефект клеточного иммунитета предрасполагает хозяина к хронической или рецидивирующей дерматофитной инфекции.
Некоторые из этих кожных инфекций известны как стригущий лишай или же опоясывающий лишай (латинское слово, означающее «червь»), хотя заражение не происходит от червей.[3][6] Считается, что слово tinea (червь) используется для описания змееподобного появления дерматофита на коже.[6] Инфекции ногтей на ногах и пальцах рук называют онихомикоз. Дерматофиты обычно не проникают в живые ткани, а колонизируют внешний слой кожи. Иногда организмы вторгаются подкожные ткани, в результате чего керион разработка.
Типы инфекций
Инфекции, вызываемые дерматофитами, поражают поверхностную кожу, волосы и ногти, в названии используется слово «tinea», за которым следует латинский термин, обозначающий пораженную область.[3] Инфекция обычно проявляется в виде покраснения, уплотнения, зуда и шелушения. Дерматофитозы обычно возникают на влажных участках и кожных складках.[7] Степень заражения зависит от конкретного места заражения, вида грибка и воспалительной реакции хозяина.[7]
Хотя в некоторых случаях симптомы могут быть едва заметны, дерматофитозы могут вызывать «хронические прогрессирующие высыпания, которые длятся месяцы или годы, вызывая значительный дискомфорт и уродство». [7] Дерматофитозы обычно безболезненны и не опасны для жизни.[7]
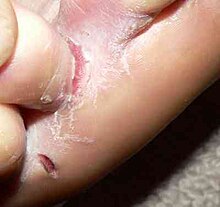
Tinea pedis или стопа спортсмена
Вопреки названию, tinea pedis поражает не только спортсменов. Tinea pedis поражает мужчин больше, чем женщин, и редко встречается у детей.[8][3] Даже в развитых странах опоясывающий лишай стопы является одним из самых распространенных грибковых поражений кожи.[8]
Инфекция видна между пальцами ног (межпальцевый рисунок)[9] и может распространяться на подошву стопы в виде мокасин. В некоторых случаях инфекция может прогрессировать в «пузырно-пузырчатую форму», при которой присутствуют небольшие пузыри, заполненные жидкостью.[9] Поражения могут сопровождаться шелушением, мацерацией (шелушением из-за влаги) и зудом.[3]
Более поздние стадии дерматофитии стопы могут включать гиперкератоз (утолщение кожи) подошв, а также бактериальную инфекцию (стрептококком и стафилококком) или целлюлит из-за трещин между пальцами ног.[3][10]
Еще одно проявление дерматофитии стоп, особенно у пожилых людей или людей с сосудистыми заболеваниями, сахарным диабетом или травмой ногтей, - онихомикоз ногтей на ногах.[3] Ногти становятся толстыми, обесцвеченными и ломкими, часто возникает онихолизис (безболезненное отделение ногтя от ногтевого ложа).[3]
Tinea cruris или зуд спортсмена
Чаще встречается у мужчин, чем у женщин. Tinea cruris может усугубляться потом и тесной одеждой (отсюда и термин «зуд спортсмена»).[3][9] Часто также поражаются ступни. Теория заключается в том, что сначала ноги заражаются от контакта с землей. Споры грибка переносятся в пах от царапин от нижнего белья или штанов. Инфекция часто распространяется от паха до кожи перианальной области и ягодичной щели.
Сыпь выглядит красной, чешуйчатой и пустулезной и часто сопровождается зудом. Tinea cruris следует дифференцировать от других подобных кожных заболеваний, таких как интертригинозный кандидоз, эритразма и псориаз.[3]
Телесный опоясывающий лишай или стригущий лишай тела

Поражения выглядят как круглые, красные, чешуйчатые пятна с четко очерченными выступающими краями, часто с центральным просветом и сильным зудом (обычно на туловище, конечностях, а также в других частях тела). Поражения можно спутать с контактным дерматитом, экземой и псориазом.[3]
Tinea faciei или стригущий лишай на лице
Красные пятна круглой или кольцевой формы могут появляться на небородых участках лица.[10] Этот тип дерматофитии может иметь незаметный вид, иногда известный как «зуб инкогнито». [10] Его можно ошибочно диагностировать при других состояниях, таких как псориаз, дискоидная волчанка и т. Д., И его можно усугубить при лечении иммунодепрессантами. актуальный стероид кремы.[11]
Опоясывающий лишай на голове или стригущий лишай кожи головы ("черная точка")
Дети в возрасте от 3 до 7 лет чаще всего заражаются тинеей на голове.[3] Trichophyton tonnsurans является наиболее частой причиной возникновения дерматомикоза у детей и основной причиной инфекций эндотрикса (внутренних волос). Trichophyton rubrum также очень частая причина фавус, форма дерматофитии, при которой на коже черепа видны корки.

Инфицированные стержни волос отламываются только у основания, оставляя черную точку прямо под поверхностью кожи, что может привести к алопеции.[3] Соскоб с этой остаточной черной точки даст лучший диагностический соскоб для микроскопического исследования. Многочисленные зеленые артроспоры можно будет увидеть под микроскопом внутри щетины сломанных стержней волос при 400-кратном увеличении. Tinea capitis нельзя лечить местно, и его необходимо лечить системно с помощью противогрибковых средств.[12]
Tinea manuum или стригущий лишай кистей рук
В большинстве случаев опоясывающий лишай, задействована только одна рука. Часто одновременно задействованы обе ноги, отсюда и поговорка «одна рука, две ноги».[13]
Онихомикоз, unguium tinea или стригущий лишай ногтя
Видеть Онихомикоз
Опоясывающий лишай инкогнито
Стригущий лишай, модифицированный кортикостероиды системного или местного действия, назначаемого при ранее существовавшей патологии или ошибочно назначаемого для лечения неправильно диагностированного опоясывающего лишая.
Патогенез
Для возникновения дерматофитозов грибок должен напрямую контактировать с кожей.[7] Вероятность заражения повышается, если целостность кожи нарушена, например, при незначительных повреждениях.[7]
Грибы используют различные протеиназы для заражения ороговевшего рогового слоя.[7] Некоторые исследования также предполагают, что класс белков, называемых LysM, покрывает стенки клеток грибов, чтобы помочь грибам избежать иммунного ответа клетки-хозяина.[7]
Течение инфекции варьируется в зависимости от случая и может определяться несколькими факторами, включая: «анатомическое расположение, степень увлажнения кожи, динамику роста и шелушения кожи, скорость и степень воспалительной реакции, а также вид заражения. . "[7]
Кольцевые очаги поражения дерматофитами возникают в результате роста грибов наружу.[3] Грибки распространяются центробежным образом в роговом слое, который представляет собой самый внешний ороговевший слой кожи.[3]
При инфекциях ногтей рост начинается через боковые или поверхностные ногтевые пластины, а затем продолжается по всему ногтю.[3] При инфекциях волос грибковая инвазия начинается на стержне волоса.[3]
Симптомы проявляются воспалительными реакциями, вызванными грибковыми антигенами.[3] Быстрое возобновление шелушения или шелушения кожи из-за воспаления ограничивает дерматофитозы, поскольку грибки выталкиваются из кожи.[7]
Дерматофитозы редко вызывают серьезные заболевания, так как грибковая инфекция, как правило, ограничивается поверхностными слоями кожи.[8] Инфекция имеет тенденцию к самовосстановлению, если рост грибка не превышает воспалительной реакции и скорость шелушения достаточна.[7] Однако если иммунный ответ недостаточен, инфекция может перейти в хроническое воспаление.[7]
Иммунная реакция
К счастью, дерматофитозы быстро переходят от воспалительной стадии к спонтанному заживлению, которое в значительной степени опосредовано клетками.[7] Грибки уничтожаются фагоцитами через окислительные пути как внутриклеточно, так и внеклеточно.[7] Т-клеточный ответ с использованием TH1 клетки, вероятно, ответственны за контроль инфекции.[7] Неясно, играют ли противогрибковые антитела, образующиеся в ответ на инфекцию, роль в иммунитете.[7]
Инфекция может стать хронической и широко распространенной, если у хозяина ослаблена иммунная система и он получает лечение, снижающее функцию Т-лимфоцитов.[7] Кроме того, видами, ответственными за хронические инфекции как у здоровых, так и у пациентов с ослабленным иммунитетом, как правило, являются Trichophyton rubrum; иммунный ответ имеет тенденцию быть гипореактивным.[7] Однако «клинические проявления этих инфекций в значительной степени обусловлены реакциями гиперчувствительности замедленного типа на эти агенты, а не прямым воздействием гриба на хозяина».[7]
Диагностика и идентификация
Обычно дерматофитные инфекции можно диагностировать по их внешнему виду.[3] Однако можно также провести подтверждающий экспресс-тест в офисе, который предполагает использование скальпеля для соскабливания образца поражения с ногтя, кожи или волосистой части головы и переноса его на слайд. Гидроксид калия (КОН) добавляется на предметное стекло, и образец исследуется под микроскопом, чтобы определить наличие гиф.[3] Следует проявлять осторожность при получении образца, так как могут возникнуть ложноотрицательные результаты, если пациент уже использует противогрибковые препараты, если образец слишком мал или если образец взят не с того места.[8]
Кроме того, обследование с помощью лампы Вуда (ультрафиолетовое излучение) может использоваться для диагностики определенных дерматофитов, которые флуоресцируют.[10] В случае возникновения вспышки болезни или если пациент плохо реагирует на терапию, иногда назначают посев на грибок.[3] Грибковые культуры также используются, когда рассматривается длительная пероральная терапия. [10]
Среду для культивирования грибов можно использовать для точной идентификации вида. Грибы имеют тенденцию хорошо расти при 25 градусах Цельсия на Сабуро агар от нескольких дней до нескольких недель.[7] В культуре характерна перегородка гифы можно увидеть вкраплениями среди эпителиальных клеток, а конидии может образовываться либо на гифах, либо на конидиеносцы.[7] Trichophytontonsurans, возбудитель tinea capitis (инфекция кожи головы), можно рассматривать как плотно упакованные артроспоры внутри сломанных стержней волос, соскобленных с закупоренных черных точек на коже черепа. Микроскопический морфология из микро- и макроконидии является наиболее надежным опознавательным знаком, но одновременно с хорошей подготовкой слайдов и спороношение в некоторых напряжения необходимы. Хотя небольшие микроконидии могут образовываться не всегда, более крупные макроконидии помогают идентифицировать вид грибка.[7]
Характеристики культуры, такие как текстура поверхности, топография и пигментация являются переменными, поэтому они являются наименее надежными критериями для идентификации. Клиническая информация, такая как внешний вид поражения, место расположения, географическое положение, история путешествий, контакты с животными и раса, также важны, особенно при идентификации редких видов, не вызывающих спорулы, таких как Трихофитон концентрический, Microsporum audouinii и Trichophyton schoenleinii.
Специальный агар называется Среда для тестирования дерматофитов (DTM) был разработан для выращивания и выявления дерматофитов.[14] Не глядя на колонию, гифы или макроконидии, можно определить дерматофит с помощью простого цветового теста. Образец (соскоб с кожи, ногтя или волос) помещают в культуральную среду DTM. Его инкубируют при комнатной температуре от 10 до 14 дней. Если грибок дерматофит, среда станет ярко-красной. Если грибок не является дерматофитом, изменения цвета не будет. При хранении более 14 дней ложноположительный результат может быть получен даже в случае недерматофитов. При желании образцы из DTM могут быть отправлены на определение вида.
Часто дерматофитная инфекция может напоминать другие воспалительные заболевания кожи или дерматит, что приводит к неправильной диагностике грибковых инфекций.[8]
Передача инфекции
Дерматофиты передаются при прямом контакте с инфицированным хозяином (человеком или животным).[3] или при прямом или косвенном контакте с инфицированной проливной кожей или волосами в таких фомитах, как одежда, расчески, щетки для волос, театральные сиденья, кепки, мебель, постельное белье, обувь,[15] носки,[15] полотенца, гостиничные коврики, полы для сауны, бани, раздевалок. Также передача может происходить при контакте с кожей.[3] В зависимости от вида организм может сохранять жизнеспособность в окружающей среде до 15 месяцев.
Хотя даже здоровые люди могут заразиться,[8] существует повышенная восприимчивость к инфекции, когда есть ранения кожи, такие как шрамы, ожоги, чрезмерная температура и влажность. Адаптация к росту на людях большинства геофильных видов привела к уменьшению потери споруляции, сексуальности и других характеристик, связанных с почвой.
Классификация
Дерматофиты классифицируются как антропофильный (люди), зоофильный (животные) или геофильный (почва) в соответствии с их нормальной средой обитания.
- Антропофильные дерматофиты ограничены человеческими хозяевами и вызывают легкое хроническое воспаление.
- Зоофильные организмы обнаруживаются в основном у животных и вызывают заметные воспалительные реакции у людей, контактирующих с инфицированными кошками, собаками, крупным рогатым скотом, лошадьми, птицами или другими животными. Инфекция также может передаваться через непрямой контакт с инфицированными животными, например через их волосы.[5] Затем следует быстрое прекращение заражения.
- Геофильные виды обычно извлекаются из почвы, но иногда заражают людей и животных. Они вызывают выраженную воспалительную реакцию, которая ограничивает распространение инфекции и может привести к спонтанному излечению, но может также оставить шрамы.
Половое размножение
Дерматофиты размножаются половым путем одним из двух способов: гетероталлизм или же гомоталлизм.[16] У гетероталлических видов взаимодействие двух особей с совместимыми типы вязки необходимы для половое размножение происходить. Напротив, гомоталлические грибы являются самофертильными и могут завершить половой цикл без партнера противоположного типа спаривания. Оба типа полового размножения включают: мейоз.
Частота видов
В Северной Америке и Европе девять наиболее распространенных видов дерматофитов:
- Trichophyton: рубрум, тонзуры, ментагрофиты, бородавки и шоенлени.[8]
- Microsporum: canis, audouinii и gypseum.[8]
- Эпидермофитон: floccosum[8]
- Около 76% видов дерматофитов, выделенных от человека, являются Trichophyton rubrum.
- 27% являются Trichophyton mentagrophytes
- 7% - это Trichophyton verrucosum
- 3% являются Trichophyton tonnsurans
- Нечасто изолированные (менее 1%) Epidermophyton floccosum, Microsporum audouinii, Microsporum canis, Microsporum equinum, Microsporum nanum, Microsporum versicolor, Trichophyton equinum, Trichophyton kanei, Trichophyton raubitschekii, и Trichophyton violaceum.[нужна цитата ]
Смешение видов у домашних и домашних животных совершенно разное (см. стригущий лишай подробнее).
Эпидемиология
Поскольку дерматофиты встречаются во всем мире, инфекции, вызываемые этими грибами, чрезвычайно распространены.[3]
Инфекции чаще возникают у мужчин, чем у женщин, поскольку преимущественно женский гормон, прогестерон, подавляет рост дерматофитных грибов.[3]
Лекарства
Общие лекарства от дерматофитных инфекций включают мази для местного применения.[3]
- Актуальные лекарства, такие как клотримазол, бутенафин, миконазол, и тербинафин.
- Системные препараты (пероральные), например флуконазол, гризеофульвин, тербинафин, и итраконазол.
При обширных поражениях кожи итраконазол и тербинафин могут ускорить заживление. Тербинафин предпочтительнее итраконазола из-за меньшего количества лекарственных взаимодействий.[3]
Уход
Tinea corpora (тело), tinea manus (руки), tinea cruris (пах), tinea pedis (стопа) и tinea facie (лицо) можно лечить местно.
Tinea unguum (ногти) обычно требует перорального лечения тербинафин, итраконизол или гризеофульвин. Гризеофульвин обычно не так эффективен, как тербинафин или итраконизол. Лак (Penlac) можно использовать ежедневно, но он неэффективен, если не сочетается с агрессивной обработкой пораженного ногтя.
Tinea capitis (скальп) необходимо лечить перорально, поскольку лекарство должно находиться глубоко в волосяных фолликулах, чтобы уничтожить грибок. Обычно гризеофульвин назначают перорально в течение 2–3 месяцев.[17] Клинически дозировка может быть вдвое больше рекомендованной из-за относительной устойчивости некоторых штаммов дерматофитов.
Tinea pedis обычно лечится местными лекарствами, такими как кетоконазол или же тербинафин, и таблетки, или с лекарствами, которые содержат миконазол, клотримазол, или же толпафтать.[17] Антибиотики могут потребоваться для лечения вторичных бактериальных инфекций, которые возникают помимо грибка (например, от царапин).
Tinea cruris (паховая область) должна быть максимально сухой.[3]
Смотрите также
Рекомендации
- ^ δέρμα, φυτόν. Лидделл, Генри Джордж; Скотт, Роберт; Греко-английский лексикон на Проект Персей.
- ^ "дерматофит " в Медицинский словарь Дорланда
- ^ а б c d е ж грамм час я j k л м п о п q р s т ты v ш Икс у z аа ab Кауфман, Кэрол А. (2018). Принципы внутренней медицины Харрисона. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл. ISBN 978-1-259-64403-0.
- ^ Мидгли, G; Мур, М. К .; Cook, J.C .; Фан, К. Г. (1994). «Микология заболеваний ногтей». Журнал Американской академии дерматологии. 31 (3 ч. 2): С68-74. Дои:10.1016 / s0190-9622 (08) 81272-8. PMID 8077512.
- ^ а б c Goldsmith, Lowell A .; Фитцпатрик, Томас Б. (2012). Дерматология Фитцпатрика в общей медицине (8-е изд.). Нью-Йорк: McGraw-Hill Medical. ISBN 9780071669047. OCLC 743275888.
- ^ а б Джеймсон, Дж. Ларри; Каспер, Деннис Л .; Fauci, Anthony S .; Хаузер, Стивен Л .; Лонго, Дэн Л .; Лоскальцо, Джозеф (2018-02-06). Принципы внутренней медицины Харрисона (Двадцатое изд.). Нью-Йорк. ISBN 9781259644047. OCLC 990065894.
- ^ а б c d е ж грамм час я j k л м п о п q р s т ты v Райан, Кеннет Дж. (2018). Шеррис Медицинская микробиология. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл. ISBN 978-1-259-85980-9.
- ^ а б c d е ж грамм час я Сотор, Кэрол; Гординский, Мария К. (2013). Клиническая дерматология. Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл. ISBN 978-0-07-176915-0.
- ^ а б c Гординский, Мария К .; Соутор, Кэрол (2013). Клиническая дерматология (1-е изд.). Нью-Йорк: McGraw-Hill Education / Lange Medical Books. ISBN 978-0071772969. OCLC 1002009246.
- ^ а б c d е Тости, А .; Пирачини, Б. М. (2003), «Дерматофитные инфекции», Европейский справочник по дерматологическому лечению, Springer Berlin Heidelberg, стр. 131–134, Дои:10.1007/978-3-662-07131-1_22, ISBN 9783642056574
- ^ "Tinea faciei | DermNet NZ".
- ^ «Tinea Capitis: история вопроса, патофизиология, этиология». 2019-11-09. Цитировать журнал требует
| журнал =(помощь) - ^ "Tinea manuum | DermNet NZ".
- ^ «Приготовленная BBL среда в пробирках и бутылках для обнаружения и предполагаемой идентификации дерматофитов. Тестовая среда для дерматофитов (DTM), модифицированная хлорамфениколом». Бектон, Дикинсон и компания. Получено 2008-12-07.
- ^ а б Аджелло Л., Гетц М.Э. (1954). «Восстановление дерматофитов с обуви и душевой кабины». J. Invest. Дерматол. 22 (1): 17–22. Дои:10.1038 / jid.1954.5. PMID 13118251.
- ^ Метин Б., Хейтман Дж. (Февраль 2017 г.). «Половое размножение у дерматофитов». Микопатология. 182 (1–2): 45–55. Дои:10.1007 / s11046-016-0072-х. ЧВК 5285299. PMID 27696123.
- ^ а б Degreef, H.J .; ДеДонкер, П. Р. (сентябрь 1994 г.). «Современная терапия дерматофитий». Журнал Американской академии дерматологии. 31 (3, часть 2): S25–30. Дои:10.1016 / S0190-9622 (08) 81263-7. ISSN 0190-9622. PMID 8077504.
