Аллергия - Allergy
| Аллергия | |
|---|---|
 | |
| Крапивница являются частым аллергическим симптомом | |
| Специальность | Иммунология |
| Симптомы | красные глаза, зудящая сыпь, насморк, одышка, припухлость, чихание[1] |
| Типы | Сенная лихорадка, пищевые аллергии, атопический дерматит, аллергическая астма, анафилаксия[2] |
| Причины | Генетический и факторы окружающей среды[3] |
| Диагностический метод | На основании симптомов кожный укол, анализ крови[4] |
| Дифференциальная диагностика | Пищевая непереносимость, пищевое отравление[5] |
| Профилактика | Раннее воздействие потенциальных аллергенов[6] |
| Уход | Избегайте известных аллергенов, лекарств, иммунотерапия аллергеном[7] |
| Медикамент | Стероиды, антигистаминные препараты, адреналин, стабилизаторы тучных клеток, антилейкотриены[7][8][9][10] |
| Частота | Общий[11] |
Аллергии, также известный как аллергические заболевания, являются рядом условий, вызванных гиперчувствительность из иммунная система к обычно безвредным веществам в окружающей среде.[12] Эти заболевания включают Сенная лихорадка, пищевые аллергии, атопический дерматит, аллергическая астма, и анафилаксия.[2] Симптомы могут включать: красные глаза, зудящая сыпь, чихание, а насморк, одышка, или опухоль.[1] Пищевая непереносимость и пищевое отравление это отдельные условия.[4][5]
Общий аллергены включают пыльца и некоторые продукты.[12] Металлы и другие вещества также могут вызывать проблемы.[12] Еда, укусы насекомых, и лекарства являются частыми причинами тяжелых реакций.[3] Их развитие связано как с генетическими, так и с экологическими факторами.[3] Основной механизм включает антитела иммуноглобулина Е (IgE), часть иммунной системы организма, связывающаяся с аллергеном, а затем с рецептор на тучные клетки или же базофилы где он вызывает выброс воспалительных химических веществ, таких как гистамин.[13] Диагноз обычно основывается на история болезни.[4] Дальнейшее тестирование кожа или кровь может быть полезна в определенных случаях.[4] Однако положительные тесты могут не означать, что имеется серьезная аллергия на рассматриваемое вещество.[14]
Раннее воздействие потенциальных аллергенов может быть защитным.[6] Лечение аллергии включает избегание известных аллергенов и использование таких лекарств, как стероиды и антигистаминные препараты.[7] При тяжелых реакциях - инъекции адреналин (адреналин) рекомендуется.[8] Иммунотерапия аллергенов, который постепенно подвергает людей воздействию все большего и большего количества аллергена, полезен при некоторых типах аллергии, таких как сенная лихорадка и реакции на укусы насекомых.[7] Его использование при пищевой аллергии неясно.[7]
Аллергии распространены.[11] В развитом мире около 20% людей страдают от аллергический ринит,[15] около 6% людей имеют хотя бы одну пищевую аллергию,[4][6] и около 20% имеют атопический дерматит в какой-то момент времени.[16] В зависимости от страны около 1–18% людей страдают астмой.[17][18] Анафилаксия встречается у 0,05–2% людей.[19] Похоже, что частота многих аллергических заболеваний растет.[8][20][21] Слово «аллергия» впервые было использовано Клеменс фон Пирке в 1906 г.[3]
Признаки и симптомы
| Пораженный орган | Общие признаки и симптомы |
|---|---|
| Нос | Отек носа слизистая оболочка (аллергический ринит ) насморк, чихание |
| Пазухи | Аллергический синусит |
| Глаза | Покраснение и зуд из конъюнктива (аллергический конъюнктивит, водянистый) |
| дыхательные пути | Чихание, кашель, бронхоспазм, хрипы и одышка, иногда откровенные приступы астма, в тяжелых случаях сужаются дыхательные пути из-за отека, известного как отек гортани |
| Уши | Ощущение полноты, возможно, боли и нарушения слуха из-за отсутствия евстахиева труба дренаж. |
| Кожа | Высыпания, Такие как экзема и крапивница (крапивница) |
| Желудочно-кишечный тракт | Боль в животе, вздутие живота, рвота, понос |
Многие аллергены, такие как пыль или пыльца, переносятся по воздуху. В этих случаях симптомы возникают в областях, контактирующих с воздухом, таких как глаза, нос и легкие. Например, аллергический ринит, также известный как сенная лихорадка, вызывает раздражение носа, чихание, зуд и покраснение глаз.[22] Вдыхаемые аллергены также могут привести к увеличению производства слизь в легкие, одышка, кашель и хрипы.[23]
Помимо этих окружающих аллергенов, аллергические реакции могут быть вызваны: еда, укусы насекомых, и реакции на лекарства подобно аспирин и антибиотики Такие как пенициллин. Симптомы пищевой аллергии включают: боль в животе, вздутие живота, рвота, понос, зудящий кожа и отек кожи при крапивнице. Пищевая аллергия редко вызывает респираторный (астматические) реакции, или ринит.[24] Укусы насекомых, еда, антибиотики, а некоторые лекарства могут вызывать системную аллергическую реакцию, которую также называют анафилаксия; могут быть затронуты несколько систем органов, включая пищеварительная система, то дыхательная система, а сердечно-сосудистая система.[25][26][27] В зависимости от степени тяжести анафилаксия может включать кожные реакции, бронхоспазм и др. припухлость, низкое кровяное давление, кома, и смерть. Этот тип реакции может быть спровоцирован внезапно, или начало может быть отложено. Природа анафилаксия может казаться, что реакция стихает, но может повторяться в течение определенного периода времени.[27]
Кожа
Вещества, попадающие на кожу, такие как латекс, также являются частыми причинами аллергических реакций, известных как контактный дерматит или экзема.[28] Кожные аллергии часто вызывают сыпь или отек и воспаление на коже, что известно как "благодать и обострение "реакции, характерной для крапивницы и отека Квинке".[29]
На укусы насекомых может возникнуть большая местная реакция (покраснение кожи размером более 10 см).[30] Это может длиться от одного до двух дней.[30] Эта реакция также может возникнуть после иммунотерапия.[31]
Причина
Факторы риска аллергии можно разделить на две общие категории, а именно: хозяин и относящийся к окружающей среде факторы.[32] Факторы хозяина включают наследственность, секс, раса, и возраст, причем наследственность, безусловно, самая важная. Однако в последнее время наблюдается рост числа аллергических заболеваний, которые нельзя объяснить только генетическими факторами. Четыре основных кандидата на экологию - это изменения в воздействии инфекционные заболевания в раннем детстве, окружающая среда загрязнение, уровни аллергенов и диетический изменения.[33]
Еда
Широкий выбор продуктов питания может вызывать аллергические реакции, но 90% аллергических реакций на продукты вызваны коровьими молоко, соя, яйца, пшеница, арахис, лесные орехи, рыбы, и моллюски.[34] Другой пищевые аллергии, затрагивающий менее 1 человека на 10 000 населения, может считаться «редким».[35] Использование гидролизованного молока детское питание по сравнению со стандартной молочной смесью для младенцев, похоже, не снижает риска.[36]
Самая распространенная пищевая аллергия у населения США - это чувствительность к ракообразные.[35] Хотя аллергия на арахис печально известна своей серьезностью, аллергия на арахис не самая распространенная пищевая аллергия у взрослых и детей. Тяжелые или опасные для жизни реакции могут быть вызваны другими аллергенами и чаще встречаются в сочетании с астмой.[34]
Уровень аллергии у взрослых и детей разный. Арахис иногда дети могут перерасти аллергию. От аллергии на яйца страдают от одного до двух процентов детей, но примерно две трети детей перерастают ее к 5 годам.[37] Чувствительность обычно к белкам белого цвета, а не к белкам. желток.[38]
Аллергия на молочный белок чаще всего встречается у детей.[39] Примерно 60% молочно-белковых реакций иммуноглобулин E -опосредованно, а остальные обычно относятся к воспаление толстой кишки.[40] Некоторые люди не могут переносить молоко от коз или овец, а также от коров, а многие также не могут переносить молочный такие продукты, как сыр. Примерно 10% детей с аллергией на молоко будут иметь реакцию на говядина. Говядина содержит небольшое количество белков, которых больше в коровьем молоке.[41] Непереносимость лактозы, обычная реакция на молоко, это вообще не форма аллергии, а скорее из-за отсутствия фермент в пищеварительный тракт.
Те, у кого дерево Орех аллергия может быть аллергической на один или несколько древесных орехов, включая орехи пекан, фисташки, кедровые орехи и грецкие орехи.[38] Также семена, включая семена кунжута и мак, содержат масла, в которых присутствует белок, который может вызвать аллергическую реакцию.[38]
Аллергены могут передаваться от одного продукта питания к другому через генная инженерия; однако генетическая модификация может также удалить аллергены. Было проведено мало исследований естественных колебаний концентрации аллергенов в неизмененных культурах.[42][43]
Латекс
Латекс может вызвать IgE-опосредованную кожную, респираторную и системную реакцию. Распространенность аллергии на латекс среди населения в целом составляет менее одного процента. В больничном исследовании 1 из 800 хирургических пациентов (0,125 процента) сообщил о чувствительности к латексу, хотя чувствительность среди медицинских работников выше - от семи до десяти процентов. Исследователи связывают этот более высокий уровень с воздействием на медицинских работников участков со значительными переносящимися по воздуху латексных аллергенов, таких как операционные, отделения интенсивной терапии и стоматологические кабинеты. Эта богатая латексом среда может вызвать повышенную чувствительность медицинских работников, которые регулярно вдыхают аллергенные белки.[44]
Наиболее частой реакцией на латекс является аллергический контактный дерматит, реакция гиперчувствительности замедленного типа, проявляющаяся в виде сухих покрытых коркой высыпаний. Эта реакция обычно длится 48–96 часов. Потоотделение или растирание области под перчаткой усугубляют поражение, что может привести к образованию язв.[44] Анафилактический реакции чаще всего возникают у чувствительных пациентов, которые подвергались воздействию латексных перчаток хирурга во время абдоминальной хирургии, но другие слизистая оболочка воздействия, например стоматологические процедуры, также могут вызывать системные реакции.[44]
Чувствительность к латексу и банану может вызвать перекрестную реакцию. Кроме того, люди с аллергией на латекс могут также иметь чувствительность к авокадо, киви и каштану.[45] Эти люди часто периоральный зуд и местный крапивница. Лишь изредка эти пищевые аллергии вызывают системные реакции. Исследователи подозревают, что перекрестная реактивность латекса с бананом, авокадо, киви и каштаном происходит потому, что белки латекса структурно гомологичный с некоторыми другими растительными белками.[44]
Лекарства
Около 10% людей сообщают, что у них аллергия на пенициллин; однако 90% оказалось не так.[46] Серьезные аллергии встречаются только у 0,03%.[46]
Укусы насекомых
Обычно насекомые которые вызывают аллергические реакции, являются либо жалящими насекомыми (осы, пчелы, шершни и муравьи ) или кусающих насекомых (комары, клещи ). Жалящие насекомые вводят в жертву яд, а кусающие насекомые обычно вводят яд. антикоагулянты.
Токсины, взаимодействующие с белками
Еще одна реакция на непищевой белок, контактный дерматит, вызванный урушиолом, возникает после контакта с Ядовитый плющ, восточный ядовитый дуб, западный ядовитый дуб, или же ядовитый сумах. Урушиол, который сам по себе не является белком, действует как гаптен и химически реагирует, связывается и изменяет форму интегральные мембранные белки на открытых клетках кожи. Иммунная система не распознает пораженные клетки как нормальные части тела, что вызывает Т-клетка -опосредованный иммунная реакция.[47] Из этих ядовитых растений сумах наиболее опасен.[48] В результате дерматологический ответ на реакцию между урушиолом и мембранными белками включает покраснение, отек, папулы, пузырьки, волдыри, и полосы.[49]
Оценки варьируются в зависимости от процента населения, у которого будет реакция иммунной системы. Примерно 25 процентов населения будет иметь сильный аллергический ответ на урушиол. Как правило, примерно у 80-90 процентов взрослых появляется сыпь, если они подвергаются воздействию 0,0050 миллиграммов (7,7×10−5 gr) очищенного урушиола, но некоторые люди настолько чувствительны, что достаточно лишь молекулярных следов на коже, чтобы вызвать аллергическую реакцию.[50]
Генетика
Аллергические заболевания сильно семейный: идентичные близнецы вероятны одни и те же аллергические заболевания примерно в 70% случаев; такая же аллергия возникает примерно в 40% случаев неидентичные близнецы.[51] У родителей-аллергиков больше шансов иметь детей-аллергиков,[52] и у этих детей аллергия, вероятно, будет более серьезной, чем у детей неаллергических родителей. Однако некоторые виды аллергии не совпадают. генеалогии; родители, страдающие аллергией на арахис могут иметь детей с аллергией на амброзия. Похоже, что вероятность развития аллергии высока. унаследованный и связаны с нарушениями в иммунной системе, но специфические аллерген не является.[52]
Риск аллергии сенсибилизация и развитие аллергии меняется с возрастом, причем наибольшему риску подвержены маленькие дети.[53] Несколько исследований показали, что уровень IgE наиболее высок в детстве и быстро падает в возрасте от 10 до 30 лет.[53] Пиковая распространенность сенной лихорадки наиболее высока у детей и молодых людей, а заболеваемость астмой - у детей до 10 лет.[54]
В целом, мальчики имеют более высокий риск развития аллергии, чем девочки.[52] хотя некоторые заболевания, а именно астма у молодых людей, чаще страдают женщины.[55] Эти различия между полами имеют тенденцию уменьшаться в зрелом возрасте.[52]
Этническая принадлежность может играть роль в некоторых аллергиях; однако расовые факторы было трудно отделить от влияния окружающей среды и изменений из-за миграция.[52] Было высказано предположение, что разные генетические локусы несут ответственность за астму, а именно, у людей Европейский, Латиноамериканец, Азиатский, и Африканский происхождение.[56]
Гипотеза гигиены
Аллергические заболевания вызваны несоответствующими иммунологическими ответами на безвредные антигены управляемый TH2 -опосредованный иммунный ответ. Много бактерии и вирусы вызвать TH1 -опосредованный иммунный ответ, который подавляет ответы TH2. Первый предложенный механизм действия гигиенической гипотезы заключался в том, что недостаточная стимуляция ветви TH1 иммунной системы приводит к сверхактивной ветви TH2, что, в свою очередь, приводит к аллергическим заболеваниям.[57] Другими словами, люди, живущие в слишком стерильной среде, не подвергаются воздействию достаточного количества патогенов, чтобы поддерживать работу иммунной системы. Поскольку наши тела эволюционировали, чтобы иметь дело с определенным уровнем таких патогенов, когда они не подвергаются воздействию этого уровня, иммунная система будет атаковать безвредные антигены, и, таким образом, обычно доброкачественные микробные объекты, такие как пыльца, вызовут иммунный ответ.[58]
Гипотеза гигиены была разработана, чтобы объяснить наблюдение, что Сенная лихорадка и экзема оба аллергических заболевания реже встречались у детей из многодетных семей, которые, как предполагается, подвергались большему воздействию инфекционных агентов через своих братьев и сестер, чем у детей из семей с одним ребенком. Гипотеза гигиены была тщательно исследована иммунологи и эпидемиологи и стал важной теоретической основой для изучения аллергических расстройств. Он используется для объяснения увеличения числа аллергических заболеваний, наблюдаемых с тех пор. индустриализация и более высокая заболеваемость аллергическими заболеваниями в более развитых странах. Гипотеза гигиены теперь расширилась и теперь включает воздействие симбиотических бактерий и паразитов как важных модуляторов развития иммунной системы, наряду с инфекционными агентами.
Эпидемиологические данные подтверждают гипотезу гигиены. Исследования показали, что различные иммунологические и аутоиммунные заболевания гораздо реже встречаются в развивающемся мире, чем в промышленно развитом мире, и что у иммигрантов в промышленно развитый мир из развивающихся стран все чаще развиваются иммунологические расстройства в зависимости от времени, прошедшего с момента прибытия в промышленно развитый мир.[59] Лонгитюдные исследования в странах третьего мира демонстрируют рост иммунологических расстройств по мере того, как страна становится более богатой и, как предполагается, становится чище.[60] Использование антибиотиков на первом году жизни связано с астмой и другими аллергическими заболеваниями.[61] Использование антибактериальных чистящих средств также было связано с более высокой частотой астма, как и рождение кесарево сечение а не вагинальные роды.[62][63]
Стресс
Хронический стресс может усугубить аллергические состояния. Это было связано с преобладающим ответом Т-хелпера 2 (TH2), вызванным подавлением интерлейкин 12 обоими автономная нервная система и гипоталамо-гипофизарно-надпочечниковая ось. Управление стрессом у очень восприимчивых людей может улучшить симптомы.[64]
Другие факторы окружающей среды
Между странами существуют различия в количестве людей, страдающих аллергией. Аллергические заболевания чаще встречаются у промышленно развитый страны, чем в странах, которые являются более традиционными или сельскохозяйственный, а также более высокий уровень аллергических заболеваний в городской население против деревенский популяций, хотя эти различия становятся менее выраженными.[65] Исторически сложилось так, что деревья, посаженные в городских районах, были преимущественно мужскими, чтобы не засорять семена и фрукты, но высокое соотношение мужских деревьев приводит к высокому количеству пыльцы.[66]
Изменения в воздействии микроорганизмы является еще одним правдоподобным объяснением в настоящее время увеличения атопическая аллергия.[33] Воздействие эндотоксина снижает выделение воспалительного цитокины Такие как TNF-α, IFNγ, интерлейкин-10, и интерлейкин-12 из лейкоцитов (лейкоциты ), которые обращаются в кровь.[67] Определенное обнаружение микробов белки, известный как Толл-подобные рецепторы, находящиеся на поверхности клеток тела, также считаются вовлеченными в эти процессы.[68]
Кишечные черви и подобные паразиты присутствуют в неочищенной питьевой воде в развивающихся странах и присутствовали в воде в развитых странах до тех пор, пока не стали обычным явлением. хлорирование и очистка питьевой воды.[69] Недавние исследования показали, что некоторые общие паразиты, Такие как кишечные черви (например., анкилостомы ), выделяют химические вещества в стенку кишечника (и, следовательно, в кровоток), которые подавлять иммунная система и предотвращает нападение паразита на организм.[70] Это дает начало новому взгляду на теорию гигиенической гипотезы: совместная эволюция человека и паразитов привела к созданию иммунной системы, которая правильно функционирует только в присутствии паразитов. Без них иммунная система становится неуравновешенной и сверхчувствительной.[71] В частности, исследования показывают, что аллергия может совпадать с отсроченным возникновением Кишечная флора в младенцы.[72] Однако исследования, подтверждающие эту теорию, противоречат некоторым исследованиям, проведенным в Китае и США. Эфиопия показывающий рост аллергии у людей, инфицированных кишечными глистами.[65] Клинические испытания были начаты для проверки эффективности определенных глистов при лечении некоторых аллергий.[73] Может оказаться, что термин «паразит» окажется неуместным, и на самом деле он стал неожиданным. симбиоз на работе.[73] Для получения дополнительной информации по этой теме см. Гельминтозная терапия.
Патофизиология
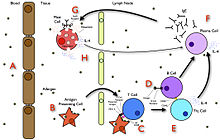

Острая реакция

На ранних стадиях аллергии реакция гиперчувствительности I типа на аллерген встречается впервые и представлена профессионалом. антигенпрезентирующая клетка вызывает реакцию иммунной клетки, называемой ТЧАС2 лимфоцита; подмножество Т-клетки которые производят цитокин называется интерлейкин-4 (Ил-4). НаборЧАС2 клетки взаимодействуют с другими лимфоциты называется В-клетки, роль которого - выработка антител. В сочетании с сигналами, обеспечиваемыми IL-4, это взаимодействие стимулирует B-клетку к началу производства большого количества определенного типа антител, известных как IgE. Секретируемый IgE циркулирует в крови и связывается с IgE-специфическим рецептором (своего рода Рецептор Fc называется FcεRI ) на поверхности других видов иммунных клеток, называемых тучные клетки и базофилы, которые оба участвуют в острой воспалительной реакции. На этом этапе клетки, покрытые IgE, становятся сенсибилизированными к аллергену.[33]
Если позже происходит воздействие того же аллергена, он может связываться с молекулами IgE, удерживаемыми на поверхности тучных клеток или базофилов. Сшивание рецепторов IgE и Fc происходит, когда более одного комплекса рецепторов IgE взаимодействуют с одной и той же аллергенной молекулой и активируют сенсибилизированную клетку. Активированные тучные клетки и базофилы подвергаются процессу, называемому дегрануляция, во время которого они выпускают гистамин и другие воспалительные химические медиаторы (цитокины, интерлейкины, лейкотриены, и простагландины ) из их гранулы в окружающие ткани, вызывая несколько системных эффектов, таких как расширение сосудов, слизистый секреция, нерв стимуляция и гладкая мышца сокращение. Это приводит к ринорея, зуд, одышка и анафилаксия. В зависимости от индивидуума, аллергена и способа введения симптомы могут быть общесистемными (классическая анафилаксия) или локализованы в определенных системах организма; астма локализуется в дыхательной системе, а экзема - в дерма.[33]
Поздняя фаза ответа
После того, как химические медиаторы острой реакции утихают, часто могут возникать реакции поздней фазы. Это связано с миграцией других лейкоциты Такие как нейтрофилы, лимфоциты, эозинофилы и макрофаги на исходный сайт. Реакция обычно наблюдается через 2–24 часа после первоначальной реакции.[74] Цитокины из тучных клеток могут играть роль в сохранении долгосрочных эффектов. Ответы на поздней фазе астма немного отличаются от тех, что наблюдаются при других аллергических реакциях, хотя они все еще вызваны высвобождением медиаторов из эозинофилов и все еще зависят от активности TЧАС2 кл.[75]
Аллергический контактный дерматит
Несмотря на то что аллергический контактный дерматит называется «аллергической» реакцией (которая обычно относится к гиперчувствительности I типа), ее патофизиология на самом деле включает реакцию, которая более точно соответствует гиперчувствительность IV типа реакция.[76] При гиперчувствительности IV типа происходит активация некоторых типов Т-клетки (CD8 +), которые разрушают клетки-мишени при контакте, а также активируются макрофаги которые производят гидролитический ферменты.
Диагностика

Эффективное лечение аллергических заболеваний зависит от способности поставить точный диагноз.[77] Тест на аллергию может помочь подтвердить или исключить аллергию.[78][79] Правильный диагноз, консультирование и рекомендации по избеганию, основанные на достоверных результатах теста на аллергию, уменьшают частоту появления симптомов и потребность в лекарствах, а также улучшают качество жизни.[78] Для оценки наличия аллерген-специфических антител IgE можно использовать два разных метода: кожный укол или аллергия. анализ крови. Рекомендуются оба метода, и они имеют одинаковую диагностическую ценность.[79][80]
Кожные прик-тесты и анализы крови одинаково рентабельны, а экономические данные показывают, что оба теста были рентабельными по сравнению с отсутствием теста.[78] Кроме того, ранняя и более точная диагностика снижает расходы за счет сокращения количества консультаций, направлений к специалистам вторичной медицинской помощи, постановки неправильного диагноза и неотложной госпитализации.[81]
Аллергия со временем претерпевает динамические изменения. Регулярные аллергологические тесты на соответствующие аллергены предоставляют информацию о том, можно ли и как изменить лечение пациента, чтобы улучшить его здоровье и качество жизни. Ежегодное тестирование часто используется для определения того, переросла ли аллергия на молоко, яйца, сою и пшеницу, а интервал тестирования увеличивается до 2–3 лет на аллергию на арахис, древесные орехи, рыбу и ракообразных.[79] Результаты последующего тестирования могут помочь в принятии решения относительно того, безопасно ли и когда вводить или повторно вводить аллергенную пищу в рацион.[82]
Кожные уколы


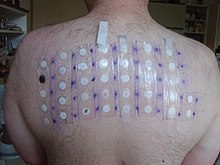
Кожное тестирование также известен как «прокол» и «прокол» из-за серии крошечных проколов или уколов, сделанных в коже пациента. Небольшое количество подозреваемых аллергенов и / или их выдержки (например, пыльца, трава, белки клещей, экстракт арахиса) вводятся в участки кожи, отмеченные ручкой или красителем (чернила / краситель следует тщательно выбирать, чтобы не вызвать аллергическую реакцию). Небольшое пластиковое или металлическое приспособление используется для прокола или укола кожи. Иногда аллергены вводятся «внутрикожно» в кожу пациента с помощью иглы и шприца. Общие области для тестирования включают внутреннюю часть предплечья и спину.
Если у пациента аллергия на это вещество, то видимая воспалительная реакция обычно возникает в течение 30 минут. Эта реакция будет варьироваться от легкого покраснения кожи до полностью выраженного покраснения. улей (называемые «волдыри и вспышки») у более чувствительных пациентов, похожие на укус комара. Интерпретация результатов кожного укола обычно проводится аллергологами по шкале тяжести, где +/– означает пограничную реактивность, а 4+ - большая реакция. Все чаще аллергологи измеряют и регистрируют диаметр волдыря и вспышки. Интерпретация хорошо подготовленными аллергологами часто руководствуется соответствующей литературой.[83] Некоторые пациенты могут полагать, что они определили свою собственную аллергическую чувствительность на основании наблюдений, но кожная проба, как оказалось, намного лучше, чем наблюдение пациента, для выявления аллергии.[84]
Если серьезная опасная для жизни анафилактическая реакция привела пациента для обследования, некоторые аллергологи предпочтут первичный анализ крови перед проведением кожного укола. Кожные пробы могут не подходить, если у пациента широко распространенное кожное заболевание или если он принимал антигистаминные препараты за последние несколько дней.
Патч-тестирование
Патч-тестирование - это метод, используемый для определения того, вызывает ли конкретное вещество аллергическое воспаление кожи. Он проверяет отсроченные реакции. Он используется для выяснения причины кожной аллергии или контактный дерматит. На спину накладывают липкие пластыри, обычно обрабатываемые рядом обычных аллергических химических веществ или сенсибилизаторов кожи. Затем кожу исследуют на предмет возможных местных реакций, по крайней мере, дважды, обычно через 48 часов после наложения пластыря и еще раз через два или три дня.
Анализ крови
Аллергия анализ крови это быстро и просто, и его может заказать лицензированный поставщик медицинских услуг (например, врач-аллерголог) или терапевт. В отличие от кожного укола, анализ крови можно проводить независимо от возраста, состояния кожи, лекарств, симптомов, активности заболевания и беременности. Взрослые и дети любого возраста могут сдать анализ крови на аллергию. Для младенцев и очень маленьких детей один укол иглой для анализа крови на аллергию часто более щадящий, чем несколько уколов кожи.
Анализ крови на аллергию доступен в большинстве лаборатории. Образец крови пациента отправляется в лабораторию для анализа, а результаты отправляются обратно через несколько дней. В одном образце крови можно обнаружить несколько аллергенов. Анализы крови на аллергию очень безопасны, так как человек не контактирует с какими-либо аллергенами во время процедуры тестирования.
Тест измеряет концентрацию специфических IgE антитела в крови. Количественный Результаты теста на IgE увеличивают возможность ранжирования того, как различные вещества могут влиять на симптомы. Практическое правило заключается в том, что чем выше значение антител IgE, тем больше вероятность появления симптомов. Низкие уровни аллергенов, которые сегодня не вызывают симптомов, не могут помочь предсказать развитие симптомов в будущем. Количественный анализ крови на аллергию может помочь определить, на что у пациента аллергия, помочь предсказать и проследить развитие болезни, оценить риск серьезной реакции и объяснить перекрестная реактивность.[85][86]
Низкий уровень общего IgE не позволяет исключить сенсибилизация к часто вдыхаемым аллергенам.[87] Статистические методы, Такие как Кривые ROC, расчеты прогнозной ценности и отношения правдоподобия были использованы для изучения взаимосвязи различных методов тестирования друг с другом. Эти методы показали, что пациенты с высоким уровнем общего IgE имеют высокую вероятность аллергической сенсибилизации, но часто требуется дальнейшее исследование с помощью тестов на аллергические реакции на специфические антитела IgE к тщательно подобранным аллергенам.
Лабораторные методы измерения специфических антител IgE для тестирования на аллергию включают: иммуноферментный анализ (ELISA или EIA),[88] радиоаллергосорбентный тест (РАСТ)[88] и флуоресцентный фермент иммуноанализ (FEIA).[89]
Другое тестирование
Контрольное испытание: Контрольное тестирование - это когда небольшие количества предполагаемого аллергена попадают в организм орально, через ингаляцию или другими путями. За исключением тестирования пищевой и лекарственной аллергии, испытания выполняются редко. Когда выбирается этот тип тестирования, он должен проходить под тщательным наблюдением аллерголог.
Отборочные / контрольные тесты: Этот метод тестирования чаще всего используется с продуктами питания или лекарствами. Пациенту с подозрением на аллерген рекомендуется изменить свою диету, чтобы полностью избегать этого аллергена в течение определенного времени. Если у пациента наблюдается значительное улучшение, ему можно «бросить вызов» повторным введением аллергена, чтобы увидеть, воспроизводятся ли симптомы.
Ненадежные тесты: Существуют и другие методы тестирования на аллергию, которые ненадежны, в том числе: прикладная кинезиология (тестирование на аллергию через расслабление мышц), цитотоксичность тестирование, автоинъекция мочи, кожа титрование (Метод Ринкеля), а также провокационное и нейтрализующее (подкожное) тестирование или сублингвальная провокация.[90]
Дифференциальная диагностика
Прежде чем можно будет подтвердить диагноз аллергического заболевания, необходимо рассмотреть другие возможные причины имеющихся симптомов.[91] Вазомоторный ринит, например, это одно из многих заболеваний, которые имеют общие симптомы с аллергическим ринитом, что подчеркивает необходимость профессиональной дифференциальной диагностики.[92] Однажды диагноз астма, ринит, анафилаксия, или другое аллергическое заболевание, существует несколько методов выявления возбудителя этой аллергии.
Профилактика
Раннее употребление арахисовых продуктов может снизить риск аллергии, если только кормление грудью в течение, по крайней мере, первых нескольких месяцев жизни может снизить риск дерматит.[93][94] Нет убедительных доказательств того, что диета матери во время беременность или грудное вскармливание влияет на риск.[93] Также нет доказательств того, что отсроченное введение определенных продуктов полезно.[93] Раннее воздействие потенциальных аллергенов на самом деле может быть защитным.[6]
Добавки рыбьего жира во время беременности связаны с меньшим риском.[94] Добавки с пробиотиками во время беременности или младенчества могут помочь предотвратить атопический дерматит.[95][96]
Управление
Лечение аллергии обычно включает в себя предотвращение того, что вызывает аллергию, и прием лекарств для улучшения симптомов.[7] Иммунотерапия аллергенов может быть полезен при некоторых типах аллергии.[7]
Медикамент
Некоторые лекарства могут использоваться для блокирования действия медиаторов аллергии или для предотвращения активации клеток и дегрануляция процессы. К ним относятся антигистаминные препараты, глюкокортикоиды, адреналин (адреналин), стабилизаторы тучных клеток, и антилейкотриеновые агенты распространенные методы лечения аллергических заболеваний.[97] Антихолинергические средства, противоотечные средства, и другие соединения, которые, как считается, ухудшают эозинофил хемотаксис, также широко используются. Хотя редко, серьезность анафилаксия часто требует адреналин инъекции, а если медицинская помощь недоступна, устройство, известное как автоинжектор адреналина может быть использовано.[27]
Иммунотерапия

Аллерген иммунотерапия полезен при аллергии на окружающую среду, аллергии на укусы насекомых и астме.[7][98] Его польза от пищевой аллергии неясна и поэтому не рекомендуется.[7] Иммунотерапия включает в себя воздействие на людей все большего и большего количества аллергена с целью изменить реакцию иммунной системы.[7]
Мета-анализы показали, что инъекции аллергенов под кожу эффективны при лечении аллергического ринита у детей.[99][100] и при астме.[98] Положительные эффекты могут сохраняться в течение многих лет после прекращения лечения.[101] Как правило, он безопасен и эффективен при аллергическом рините и конъюнктивит, аллергические формы астмы и жалящие насекомые.[102]
Доказательства также подтверждают использование сублингвальная иммунотерапия от ринита и астмы, но менее сильного.[101] При сезонной аллергии польза невелика.[103] В этой форме аллерген вводится под язык, и люди часто предпочитают его инъекциям.[101] Иммунотерапия не рекомендуется как самостоятельное лечение астмы.[101]
Альтернативная медицина
Экспериментальное лечение, потенцированная ферментами десенсибилизация (EPD), применяется на протяжении десятилетий, но не считается эффективным.[104] EPD использует разведения аллергена и фермента, бета-глюкуронидаза, которому Т-регуляторные лимфоциты должны реагировать, отдавая предпочтение десенсибилизации или понижающей регуляции, а не сенсибилизации. EPD также был опробован для лечения аутоиммунные заболевания но доказательства не показывают эффективности.[104]
Обзор не обнаружил эффективности гомеопатическое лечение и никакой разницы по сравнению с плацебо. Авторы пришли к выводу, что, основываясь на тщательных клинических испытаниях всех типов гомеопатии для лечения детских и подростковых заболеваний, нет убедительных доказательств, подтверждающих использование гомеопатического лечения.[105]
Согласно Национальный центр дополнительного и комплексного здоровья, США, есть достаточно убедительные доказательства того, что орошение носа физиологическим раствором и белокопытник эффективны по сравнению с другими Альтернативная медицина препараты, для которых научные данные являются слабыми, отрицательными или отсутствуют, такие как мед, иглоукалывание, омега-3, пробиотики, астрагал, капсаицин, экстракт виноградных косточек, пикногенол, кверцетин, спирулина, крапива двудомная, тиноспора или гудучи.[106][107]
Эпидемиология
Аллергические заболевания - сенная лихорадка и астма - увеличились в западный мир за последние 2–3 десятилетия.[108] По оценкам, рост аллергической астмы и других атопических расстройств в промышленно развитых странах начался в 1960-х и 1970-х годах, а дальнейший рост наблюдался в 1980-х и 1990-х годах.[109] хотя некоторые предполагают, что с 1920-х годов наблюдается неуклонный рост сенсибилизации.[110] Количество новых случаев атопии в год в развивающихся странах в целом оставалось намного ниже.[109]
| Тип аллергии | Соединенные Штаты | объединенное Королевство[111] |
|---|---|---|
| Аллергический ринит | 35,9 миллиона[112] (около 11% населения[113]) | 3,3 миллиона (около 5,5% населения[114]) |
| Астма | 10 миллионов страдают аллергической астмой (около 3% населения). Распространенность астмы увеличилась на 75% с 1980 по 1994 год. Распространенность астмы на 39% выше в афро-американцы чем в Европейцы.[115] | 5,7 млн (около 9,4%). У шестилетних и семилетних астма увеличилась с 18,4% до 20,9% за пять лет, в то же время этот показатель снизился с 31% до 24,7% у 13-14-летних. |
| Атопическая экзема | Около 9% населения. В период с 1960 по 1990 год распространенность среди детей увеличилась с 3% до 10%.[116] | 5,8 млн (около 1% тяжелые). |
| Анафилаксия | Не менее 40 смертей в год из-за яда насекомых. Около 400 смертей из-за анафилаксии пенициллина. Около 220 случаев анафилаксии и 3 смерти в год связаны с аллергией на латекс.[117] По оценкам, 150 человек ежегодно умирают от анафилаксии из-за пищевой аллергии.[118] | В период с 1999 по 2006 год произошло 48 случаев смерти среди людей в возрасте от пяти месяцев до 85 лет. |
| Яд насекомого | Около 15% взрослых имеют легкие локализованные аллергические реакции. Системные реакции возникают у 3% взрослых и менее 1% детей.[119] | Неизвестный |
| Лекарственная аллергия | Анафилактические реакции на пенициллин вызывают 400 смертей в год. | Неизвестный |
| Пищевые аллергии | Около 6% детей в возрасте до 3 лет и 3,5–4% всего населения США.[нужна цитата ] Арахис и / или древесный орех (например, грецкий орех ) аллергией страдают около трех миллионов американцев, или 1,1% населения.[118] | 5–7% младенцев и 1-2% взрослых. С 2001 по 2005 год наблюдался рост аллергии на арахис на 117,3%; по оценкам, этим заболеванием страдают 25 700 человек в Англии. |
| Множественная аллергия (астма, экзема и аллергический ринит вместе) | Неизвестный | 2,3 миллиона (около 3,7%), с 2001 по 2005 гг. Распространенность увеличилась на 48,9%.[120] |
Изменение частоты
Хотя генетические факторы определяют предрасположенность к атопическому заболеванию, увеличивается атопия произошли в течение слишком короткого периода времени, чтобы их можно было объяснить генетическим изменением в популяции, что указывает на изменения окружающей среды или образа жизни.[109] Было выявлено несколько гипотез, объясняющих эту повышенную скорость; повышенное воздействие постоянных аллергенов из-за смены жилья и увеличения времени, проведенного в помещении, а также изменения чистоты или гигиены, которые привели к снижению активации общего механизма иммунного контроля, в сочетании с изменениями в питании, ожирением и снижением физических нагрузок.[108] В гипотеза гигиены поддерживает[121] что высокий уровень жизни и гигиенические условия снижают риск заражения детей. Считается, что снижение количества бактериальных и вирусных инфекций в раннем возрасте уводит созревающую иммунную систему от ТЧАС Ответы типа 1, ведущие к безудержному TЧАС2 ответа, допускающие усиление аллергии.[71][122]
Changes in rates and types of infection alone however, have been unable to explain the observed increase in allergic disease, and recent evidence has focused attention on the importance of the gastrointestinal microbial environment. Evidence has shown that exposure to food and фекально-оральный патогены, такие как гепатит А, Toxoplasma gondii, и Helicobacter pylori (which also tend to be more prevalent in developing countries), can reduce the overall risk of atopy by more than 60%,[123] and an increased rate of parasitic infections has been associated with a decreased prevalence of asthma.[124] It is speculated that these infections exert their effect by critically altering TЧАС1 / тЧАС2 regulation.[125] Important elements of newer hygiene hypotheses also include exposure to endotoxins, воздействие на домашние питомцы and growing up on a farm.[125]
История
Some symptoms attributable to allergic diseases are mentioned in ancient sources.[126] Particularly, three members of the Roman Династия Юлиев-Клавдиев (Август, Клавдий и Британик ) are suspected to have a family history of атопия.[126][127] The concept of "allergy" was originally introduced in 1906 by the Венский педиатр Клеменс фон Пирке, after he noticed that patients who had received injections of horse serum or smallpox vaccine usually had quicker, more severe reactions to second injections.[128] Pirquet called this phenomenon "allergy" from the Древнегреческий слова ἄλλος аллос meaning "other" and ἔργον эргон meaning "work".[129]
All forms of hypersensitivity used to be classified as allergies, and all were thought to be caused by an improper activation of the immune system. Later, it became clear that several different болезнь mechanisms were implicated, with the common link to a disordered activation of the immune system. In 1963, a new classification scheme was designed by Филип Гелл и Robin Coombs that described four types of реакции гиперчувствительности, known as Type I to Type IV hypersensitivity.[130] With this new classification, the word аллергия, sometimes clarified as a true allergy, was restricted to type I hypersensitivities (also called immediate hypersensitivity), which are characterized as rapidly developing reactions involving IgE antibodies.[131]
A major breakthrough in understanding the mechanisms of allergy was the discovery of the antibody class labeled immunoglobulin E (IgE). IgE was simultaneously discovered in 1966–67 by two independent groups:[132] Ишизака 's team at the Children's Asthma Research Institute and Hospital in Denver, Colorado,[133] and by Gunnar Johansson and Hans Bennich in Uppsala, Sweden.[134] Their joint paper was published in April 1969.[135]
Диагностика
Radiometric assays include the radioallergosorbent test (RAST test) method, which uses IgE-binding (anti-IgE) antibodies labeled with радиоактивные изотопы for quantifying the levels of IgE antibody in the blood.[136] Other newer methods use colorimetric or fluorescence-labeled technology in the place of radioactive isotopes.[нужна цитата ]
The RAST methodology was invented and marketed in 1974 by Pharmacia Diagnostics AB, Uppsala, Sweden, and the acronym RAST is actually a brand name. In 1989, Pharmacia Diagnostics AB replaced it with a superior test named the ImmunoCAP Specific IgE blood test, which uses the newer fluorescence-labeled technology.[нужна цитата ]
American College of Allergy Asthma and Immunology (ACAAI) and the American Academy of Allergy Asthma and Immunology (AAAAI) issued the Joint Task Force Report "Pearls and pitfalls of allergy diagnostic testing" in 2008, and is firm in its statement that the term RAST is now obsolete:
The term RAST became a colloquialism for all varieties of (in vitro allergy) tests. This is unfortunate because it is well recognized that there are well-performing tests and some that do not perform so well, yet they are all called RASTs, making it difficult to distinguish which is which. For these reasons, it is now recommended that use of RAST as a generic descriptor of these tests be abandoned.[14]
The new version, the ImmunoCAP Specific IgE blood test, is the only specific IgE assay to receive Управление по контролю за продуктами и лекарствами approval to quantitatively report to its detection limit of 0.1kU/l.[нужна цитата ]
Medical specialty
An allergist is a physician specially trained to manage and treat allergies, астма and the other allergic diseases.In the United States physicians holding certification by the American Board of Allergy and Immunology (ABAI) have successfully completed an accredited educational program and evaluation process, including a proctored examination to demonstrate knowledge, skills, and experience in patient care in allergy and immunology.[137] Becoming an allergist/immunologist requires completion of at least nine years of training. After completing medical school and graduating with a medical degree, a physician will undergo three years of training in медицина внутренних органов (to become an internist) or педиатрия (to become a pediatrician). Once physicians have finished training in one of these specialties, they must pass the exam of either the Американский совет педиатрии (ABP), the Американский остеопатический педиатрический совет (AOBP), the Американский совет внутренней медицины (ABIM), or the Американский остеопатический совет внутренней медицины (AOBIM). Internists or pediatricians wishing to focus on the sub-specialty of allergy-immunology then complete at least an additional two years of study, called a fellowship, in an allergy/immunology training program. Allergist/immunologists listed as ABAI-certified have successfully passed the certifying examination of the ABAI following their fellowship.[138]
In the United Kingdom, allergy is a subspecialty of Общая медицина или же педиатрия. After obtaining postgraduate exams (MRCP или же MRCPCH ), a doctor works for several years as a специалист-регистратор before qualifying for the Генеральный Медицинский Совет specialist register. Allergy services may also be delivered by иммунологи. 2003 г. Королевский колледж врачей report presented a case for improvement of what were felt to be inadequate allergy services in the UK.[139] В 2006 г. Дом лордов convened a subcommittee. It concluded likewise in 2007 that allergy services were insufficient to deal with what the Lords referred to as an "allergy epidemic" and its social cost; it made several recommendations.[140]
Исследование
Low-allergen foods are being developed, as are improvements in skin prick test predictions; evaluation of the атопия patch test; in wasp sting outcomes predictions and a rapidly disintegrating epinephrine tablet, and anti-Ил-5 for eosinophilic diseases.[141]
Аэробиология is the study of the biological particles passively dispersed through the air. One aim is the prevention of allergies due to pollen.[142][143]
Смотрите также
Рекомендации
- ^ а б «Экологическая аллергия: симптомы». НИАИД. 22 апреля 2015 г. Архивировано с оригинал 18 июня 2015 г.. Получено 19 июн 2015.
- ^ а б «Виды аллергических заболеваний». НИАИД. 29 мая 2015. Архивировано с оригинал 17 июня 2015 г.. Получено 17 июн 2015.
- ^ а б c d Kay AB (2000). "Overview of 'allergy and allergic diseases: with a view to the future'". Британский медицинский бюллетень. 56 (4): 843–64. Дои:10.1258/0007142001903481. PMID 11359624.
- ^ а б c d е Национальный институт аллергии и инфекционных заболеваний (июль 2012 г.). "Пищевая аллергия - обзор" (PDF). Архивировано из оригинал (PDF) 5 марта 2016 г.
- ^ а б Bahna SL (декабрь 2002 г.). «Аллергия на коровье молоко против непереносимости коровьего молока». Анналы аллергии, астмы и иммунологии. 89 (6 Дополнение 1): 56–60. Дои:10.1016 / S1081-1206 (10) 62124-2. PMID 12487206.
- ^ а б c d Sicherer SH, Sampson HA (February 2014). «Пищевая аллергия: эпидемиология, патогенез, диагностика и лечение». Журнал аллергии и клинической иммунологии. 133 (2): 291–307, quiz 308. Дои:10.1016 / j.jaci.2013.11.020. PMID 24388012.
- ^ а б c d е ж грамм час я j "Allergen Immunotherapy". 22 апреля 2015 г. Архивировано с оригинал 17 июня 2015 г.. Получено 15 июн 2015.
- ^ а б c Simons FE (October 2009). "Anaphylaxis: Recent advances in assessment and treatment" (PDF). Журнал аллергии и клинической иммунологии. 124 (4): 625–36, quiz 637–38. Дои:10.1016/j.jaci.2009.08.025. PMID 19815109. Архивировано из оригинал (PDF) 27 июня 2013 г.
- ^ Finn, DF; Walsh, JJ (September 2013). "Twenty-first century mast cell stabilizers". Британский журнал фармакологии. 170 (1): 23–37. Дои:10.1111/bph.12138. ЧВК 3764846. PMID 23441583.
- ^ May, JR; Dolen, WK (December 2017). "Management of Allergic Rhinitis: A Review for the Community Pharmacist". Клиническая терапия. 39 (12): 2410–19. Дои:10.1016/j.clinthera.2017.10.006. PMID 29079387.
- ^ а б "Allergic Diseases". НИАИД. 21 мая 2015. Архивировано с оригинал 18 июня 2015 г.. Получено 20 июн 2015.
- ^ а б c McConnell, Thomas H. (2007). Природа болезни: патология для медицинских профессий. Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс. п. 159. ISBN 978-0-7817-5317-3.
- ^ "How Does an Allergic Response Work?". НИАИД. 21 апреля 2015 г. Архивировано с оригинал 18 июня 2015 г.. Получено 20 июн 2015.
- ^ а б Cox L, Williams B, Sicherer S, Oppenheimer J, Sher L, Hamilton R, Golden D (December 2008). "Pearls and pitfalls of allergy diagnostic testing: report from the American College of Allergy, Asthma and Immunology/American Academy of Allergy, Asthma and Immunology Specific IgE Test Task Force". Анналы аллергии, астмы и иммунологии. 101 (6): 580–92. Дои:10.1016/S1081-1206(10)60220-7. PMID 19119701.
- ^ Wheatley LM, Togias A (January 2015). "Clinical practice. Allergic rhinitis". Медицинский журнал Новой Англии. 372 (5): 456–63. Дои:10.1056/NEJMcp1412282. ЧВК 4324099. PMID 25629743.
- ^ Thomsen SF (2014). "Atopic dermatitis: natural history, diagnosis, and treatment". ISRN Allergy. 2014: 354250. Дои:10.1155/2014/354250. ЧВК 4004110. PMID 25006501.
- ^ "Global Strategy for Asthma Management and Prevention: Updated 2015" (PDF). Global Initiative for Asthma. 2015. стр. 2. Архивировано из оригинал (PDF) on 17 October 2015.
- ^ "Global Strategy for Asthma Management and Prevention" (PDF). Global Initiative for Asthma. 2011. pp. 2–5. Архивировано из оригинал (PDF) on July 2016.
- ^ Leslie C. Grammer (2012). Patterson's Allergic Diseases (7-е изд.). ISBN 978-1-4511-4863-3.
- ^ Anandan C, Nurmatov U, van Schayck OC, Sheikh A (February 2010). "Is the prevalence of asthma declining? Systematic review of epidemiological studies". Аллергия. 65 (2): 152–67. Дои:10.1111/j.1398-9995.2009.02244.x. PMID 19912154. S2CID 19525219.
- ^ Pongdee, Thanai. "Increasing Rates of Allergies and Asthma". Американская академия аллергии, астмы и иммунологии.
- ^ Бопе, Эдвард Т .; Rakel, Robert E. (2005). Conn's Current Therapy. Филадельфия: W.B. Компания Сондерс. п. 880. ISBN 978-0-7216-3864-5.
- ^ Holgate ST (March 1998). "Asthma and allergy--disorders of civilization?". QJM. 91 (3): 171–84. Дои:10.1093/qjmed/91.3.171. PMID 9604069.
- ^ Rusznak C, Davies RJ (February 1998). "ABC of allergies. Diagnosing allergy". BMJ. 316 (7132): 686–89. Дои:10.1136/bmj.316.7132.686. ЧВК 1112683. PMID 9522798.
- ^ Golden DB (May 2007). "Insect sting anaphylaxis". Клиники иммунологии и аллергии Северной Америки. 27 (2): 261–72, vii. Дои:10.1016/j.iac.2007.03.008. ЧВК 1961691. PMID 17493502.
- ^ Schafer JA, Mateo N, Parlier GL, Rotschafer JC (April 2007). "Penicillin allergy skin testing: what do we do now?". Фармакотерапия. 27 (4): 542–5. Дои:10.1592/phco.27.4.542. PMID 17381381. S2CID 42870541.
- ^ а б c Tang AW (October 2003). «Практическое руководство по анафилаксии». Американский семейный врач. 68 (7): 1325–32. PMID 14567487.
- ^ Brehler R, Kütting B (April 2001). "Natural rubber latex allergy: a problem of interdisciplinary concern in medicine". Архивы внутренней медицины. 161 (8): 1057–64. Дои:10.1001/archinte.161.8.1057. PMID 11322839.
- ^ Muller BA (March 2004). «Крапивница и ангионевротический отек: практический подход». Американский семейный врач. 69 (5): 1123–28. PMID 15023012.
- ^ а б Ludman SW, Boyle RJ (2015). "Stinging insect allergy: current perspectives on venom immunotherapy". Journal of Asthma and Allergy. 8: 75–86. Дои:10.2147/JAA.S62288. ЧВК 4517515. PMID 26229493.
- ^ Slavin, ed. by Raymond G.; Reisman, Robert E. (1999). Expert guide to allergy and immunology. Philadelphia: American College of Physicians. п. 222. ISBN 978-0-943126-73-9.CS1 maint: дополнительный текст: список авторов (связь)
- ^ Grammatikos AP (2008). "The genetic and environmental basis of atopic diseases". Анналы медицины. 40 (7): 482–95. Дои:10.1080/07853890802082096. PMID 18608118. S2CID 188280.
- ^ а б c d Джейнвей, Чарльз; Пол Трэверс; Марк Уолпорт; Марк Шломчик (2001). Immunobiology; Пятое издание. New York and London: Garland Science. pp. e–book. ISBN 978-0-8153-4101-7. В архиве from the original on 28 June 2009.
- ^ а б "Asthma and Allergy Foundation of America". Архивировано из оригинал 6 октября 2012 г.. Получено 23 декабря 2012.
- ^ а б Maleki, Soheilia J; Беркс, А. Уэсли; Helm, Ricki M. (2006). Food Allergy. Блэквелл Паблишинг. С. 39–41. ISBN 978-1-55581-375-8.
- ^ Boyle RJ, Ierodiakonou D, Khan T, Chivinge J, Robinson Z, Geoghegan N, Jarrold K, Afxentiou T, Reeves T, Cunha S, Trivella M, Garcia-Larsen V, Leonardi-Bee J (March 2016). "Hydrolysed formula and risk of allergic or autoimmune disease: systematic review and meta-analysis". BMJ. 352: i974. Дои:10.1136/bmj.i974. ЧВК 4783517. PMID 26956579.
- ^ Järvinen KM, Beyer K, Vila L, Bardina L, Mishoe M, Sampson HA (July 2007). "Specificity of IgE antibodies to sequential epitopes of hen's egg ovomucoid as a marker for persistence of egg allergy". Аллергия. 62 (7): 758–65. Дои:10.1111/j.1398-9995.2007.01332.x. PMID 17573723. S2CID 23540584.
- ^ а б c Sicherer 63
- ^ Maleki, Burks & Helm 2006, стр.41
- ^ "World Allergy Organization". В архиве из оригинала 14 апреля 2015 г.. Получено 13 апреля 2015.
- ^ Sicherer 64
- ^ Herman EM (May 2003). "Genetically modified soybeans and food allergies". Журнал экспериментальной ботаники. 54 (386): 1317–19. Дои:10.1093/jxb/erg164. PMID 12709477. В архиве из оригинала от 30 сентября 2013 г.
- ^ Panda R, Ariyarathna H, Amnuaycheewa P, Tetteh A, Pramod SN, Taylor SL, Ballmer-Weber BK, Goodman RE (February 2013). "Challenges in testing genetically modified crops for potential increases in endogenous allergen expression for safety". Аллергия. 68 (2): 142–51. Дои:10.1111/all.12076. PMID 23205714. S2CID 13814194.
- ^ а б c d Sussman GL, Beezhold DH (January 1995). "Allergy to latex rubber". Анналы внутренней медицины. 122 (1): 43–46. Дои:10.7326/0003-4819-122-1-199501010-00007. PMID 7985895. S2CID 22549639.
- ^ Fernández de Corres L, Moneo I, Muñoz D, Bernaola G, Fernández E, Audicana M, Urrutia I (January 1993). "Sensitization from chestnuts and bananas in patients with urticaria and anaphylaxis from contact with latex". Анналы аллергии. 70 (1): 35–39. PMID 7678724.
- ^ а б Гонсалес-Эстрада А., Радойич С. (май 2015 г.). «Аллергия на пенициллин: практическое руководство для врачей». Cleveland Clinic Journal of Medicine. 82 (5): 295–300. Дои:10.3949 / ccjm.82a.14111. PMID 25973877. S2CID 6717270.
- ^ С. Майкл Хоган. Западный ядовитый дуб: Toxicodendron diversilobum В архиве 21 July 2009 at the Wayback Machine. GlobalTwitcher, ed. Nicklas Stromberg. 2008. Retrieved 30 April 2010.
- ^ Киллер, Харриет Л. (1900). Наши местные деревья и как их идентифицировать. Нью-Йорк: Сыновья Чарльза Скрибнера. pp. 94–96; Frankel, Edward, PhD Poison Ivy, Poison Oak, Poison Sumac and Their Relatives; Pistachios, Mangoes and Cashews. The Boxwood Press. Pacific Grove, CA. 1991 г. ISBN 978-0-940168-18-3.
- ^ DermAtlas -1892628434
- ^ Armstrong W.P.; Epstein W.L. (1995). "Poison oak: more than just scratching the surface". Herbalgram. 34: 36–42. цитируется в «Архивная копия». В архиве из оригинала от 6 октября 2015 г.. Получено 6 октября 2015.CS1 maint: заархивированная копия как заголовок (связь)
- ^ Galli SJ (February 2000). "Allergy". Текущая биология. 10 (3): R93–5. Дои:10.1016/S0960-9822(00)00322-5. PMID 10679332. S2CID 215506771.
- ^ а б c d е De Swert LF (February 1999). "Risk factors for allergy". European Journal of Pediatrics. 158 (2): 89–94. Дои:10.1007/s004310051024. PMID 10048601. S2CID 10311795.
- ^ а б Croner S (November 1992). "Prediction and detection of allergy development: influence of genetic and environmental factors". Журнал педиатрии. 121 (5 Pt 2): S58–63. Дои:10.1016/S0022-3476(05)81408-8. PMID 1447635.
- ^ Jarvis D, Burney P (1997). "Epidemiology of atopy and atopic disease". In Kay AB (ed.). Allergy and allergic diseases. 2. Лондон: Blackwell Science. pp. 1208–24.
- ^ Anderson HR, Pottier AC, Strachan DP (July 1992). "Asthma from birth to age 23: incidence and relation to prior and concurrent atopic disease". Грудная клетка. 47 (7): 537–42. Дои:10.1136/thx.47.7.537. ЧВК 463865. PMID 1412098.
- ^ Barnes KC, Grant AV, Hansel NN, Gao P, Dunston GM (January 2007). "African Americans with asthma: genetic insights". Proceedings of the American Thoracic Society. 4 (1): 58–68. Дои:10.1513/pats.200607-146JG. ЧВК 2647616. PMID 17202293. В архиве from the original on 22 July 2011.
- ^ Folkerts G, Walzl G, Openshaw PJ (March 2000). "Do common childhood infections 'teach' the immune system not to be allergic?". Иммунология сегодня. 21 (3): 118–20. Дои:10.1016/S0167-5699(00)01582-6. PMID 10777250.
- ^ "The Hygiene Hypothesis". Edward Willett. 30 января 2013 г. В архиве из оригинала 30 апреля 2013 г.. Получено 30 мая 2013.
- ^ Gibson PG, Henry RL, Shah S, Powell H, Wang H (September 2003). "Migration to a western country increases asthma symptoms but not eosinophilic airway inflammation". Детская пульмонология. 36 (3): 209–15. Дои:10.1002/ppul.10323. PMID 12910582. S2CID 29589706.. Retrieved 6 July 2008.
- ^ Addo-Yobo EO, Woodcock A, Allotey A, Baffoe-Bonnie B, Strachan D, Custovic A (February 2007). "Exercise-induced bronchospasm and atopy in Ghana: two surveys ten years apart". PLOS Медицина. 4 (2): e70. Дои:10.1371/journal.pmed.0040070. ЧВК 1808098. PMID 17326711.
- ^ Marra F, Lynd L, Coombes M, Richardson K, Legal M, Fitzgerald JM, Marra CA (March 2006). "Does antibiotic exposure during infancy lead to development of asthma?: a systematic review and metaanalysis". Грудь. 129 (3): 610–18. Дои:10.1378/chest.129.3.610. PMID 16537858.
- ^ Thavagnanam S, Fleming J, Bromley A, Shields MD, Cardwell CR (April 2008). "A meta-analysis of the association between Caesarean section and childhood asthma". Clinical and Experimental Allergy. 38 (4): 629–33. Дои:10.1111/j.1365-2222.2007.02780.x. PMID 18352976. S2CID 23077809.
- ^ Zock JP, Plana E, Jarvis D, Antó JM, Kromhout H, Kennedy SM, Künzli N, Villani S, Olivieri M, Torén K, Radon K, Sunyer J, Dahlman-Hoglund A, Norbäck D, Kogevinas M (October 2007). "The use of household cleaning sprays and adult asthma: an international longitudinal study". Американский журнал респираторной медицины и реанимации. 176 (8): 735–41. Дои:10.1164/rccm.200612-1793OC. ЧВК 2020829. PMID 17585104.
- ^ Dave ND, Xiang L, Rehm KE, Marshall GD (February 2011). "Stress and allergic diseases". Клиники иммунологии и аллергии Северной Америки. 31 (1): 55–68. Дои:10.1016/j.iac.2010.09.009. ЧВК 3264048. PMID 21094923.
- ^ а б Cooper PJ (2004). "Intestinal worms and human allergy". Иммунология паразитов. 26 (11–12): 455–67. Дои:10.1111/j.0141-9838.2004.00728.x. PMID 15771681. S2CID 23348293.
- ^ Ogren, Thomas Leo (29 April 2015). "Botanical Sexism Cultivates Home-Grown Allergies". Scientific American. Получено 18 января 2020.
- ^ Braun-Fahrländer C, Riedler J, Herz U, Eder W, Waser M, Grize L, Maisch S, Carr D, Gerlach F, Bufe A, Lauener RP, Schierl R, Renz H, Nowak D, von Mutius E (September 2002). "Environmental exposure to endotoxin and its relation to asthma in school-age children". Медицинский журнал Новой Англии. 347 (12): 869–77. Дои:10.1056/NEJMoa020057. PMID 12239255.
- ^ Garn H, Renz H (2007). "Epidemiological and immunological evidence for the hygiene hypothesis". Иммунобиология. 212 (6): 441–52. Дои:10.1016/j.imbio.2007.03.006. PMID 17544829.
- ^ Macpherson CN, Gottstein B, Geerts S (April 2000). "Parasitic food-borne and water-borne zoonoses". Revue Scientifique et Technique. 19 (1): 240–58. Дои:10.20506/rst.19.1.1218. PMID 11189719.
- ^ Carvalho EM, Bastos LS, Araújo MI (October 2006). "Worms and allergy". Иммунология паразитов. 28 (10): 525–34. Дои:10.1111/j.1365-3024.2006.00894.x. PMID 16965288. S2CID 12360685.
- ^ а б Yazdanbakhsh M, Kremsner PG, van Ree R (April 2002). "Allergy, parasites, and the hygiene hypothesis". Наука. 296 (5567): 490–94. Bibcode:2002Sci...296..490Y. CiteSeerX 10.1.1.570.9502. Дои:10.1126/science.296.5567.490. PMID 11964470.
- ^ Emanuelsson C, Spangfort MD (May 2007). "Allergens as eukaryotic proteins lacking bacterial homologues". Молекулярная иммунология. 44 (12): 3256–60. Дои:10.1016/j.molimm.2007.01.019. PMID 17382394.
- ^ а б Falcone FH, Pritchard DI (April 2005). "Parasite role reversal: worms on trial". Тенденции в паразитологии. 21 (4): 157–60. Дои:10.1016/j.pt.2005.02.002. PMID 15780835.
- ^ Grimbaldeston MA, Metz M, Yu M, Tsai M, Galli SJ (December 2006). «Эффекторная и потенциальная иммунорегуляторная роль тучных клеток в IgE-ассоциированных приобретенных иммунных ответах». Текущее мнение в иммунологии. 18 (6): 751–60. Дои:10.1016 / j.coi.2006.09.011. PMID 17011762.
- ^ Holt PG, Sly PD (October 2007). «Цитокины Th2 в ответе поздней фазы астмы». Ланцет. 370 (9596): 1396–98. Дои:10.1016 / S0140-6736 (07) 61587-6. PMID 17950849. S2CID 40819814.
- ^ Martín A, Gallino N, Gagliardi J, Ortiz S, Lascano AR, Diller A, Daraio MC, Kahn A, Mariani AL, Serra HM (August 2002). "Early inflammatory markers in elicitation of allergic contact dermatitis". BMC Dermatology. 2: 9. Дои:10.1186/1471-5945-2-9. ЧВК 122084. PMID 12167174.
- ^ Portnoy JM; и другие. (2006). "Evidence-based Allergy Diagnostic Tests". Текущие отчеты об аллергии и астме. 6 (6): 455–61. Дои:10.1007/s11882-006-0021-8. PMID 17026871. S2CID 33406344.
- ^ а б c NICE Diagnosis and assessment of food allergy in children and young people in primary care and community settings, 2011
- ^ а б c Boyce JA, Assa'ad A, Burks AW, Jones SM, Sampson HA, Wood RA, et al. (Декабрь 2010 г.). «Рекомендации по диагностике и лечению пищевой аллергии в США: отчет экспертной группы, спонсируемой NIAID». Журнал аллергии и клинической иммунологии. 126 (6 Прил.): S1–58. Дои:10.1016 / j.jaci.2010.10.007. ЧВК 4241964. PMID 21134576.
- ^ Cox L (2011). "Overview of Serological-Specific IgE Antibody Testing in Children". Детская аллергия и иммунология. 11 (6): 447–53. Дои:10.1007/s11882-011-0226-3. PMID 21947715. S2CID 207323701.
- ^ "CG116 Food allergy in children and young people: costing report". Национальный институт здравоохранения и клинического совершенства. 23 февраля 2011. Архивировано с оригинал 17 января 2012 г.
- ^ "Guidelines for the Diagnosis and Management of Food Allergy in the United States: Summary of the NIAID-Sponsored Expert Panel Report" (PDF). НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. 2010. 11-7700.
- ^ Verstege A, Mehl A, Rolinck-Werninghaus C, Staden U, Nocon M, Beyer K, Niggemann B, et al. (Сентябрь 2005 г.). "The predictive value of the skin prick test weal size for the outcome of oral food challenges". Clinical and Experimental Allergy. 35 (9): 1220–26. Дои:10.1111/j.1365-2222.2005.2324.x. PMID 16164451. S2CID 38060324.
- ^ Li JT, Andrist D, Bamlet WR, Wolter TD (November 2000). "Accuracy of patient prediction of allergy skin test results". Анналы аллергии, астмы и иммунологии. 85 (5): 382–84. Дои:10.1016/S1081-1206(10)62550-1. PMID 11101180.
- ^ Yunginger JW, Ahlstedt S, Eggleston PA, Homburger HA, Nelson HS, Ownby DR, et al. (June 2000). "Quantitative IgE antibody assays in allergic diseases". Журнал аллергии и клинической иммунологии. 105 (6): 1077–84. Дои:10.1067/mai.2000.107041. PMID 10856139.
- ^ Sampson HA (May 2001). "Utility of food-specific IgE concentrations in predicting symptomatic food allergy". Журнал аллергии и клинической иммунологии. 107 (5): 891–96. Дои:10.1067/mai.2001.114708. PMID 11344358.
- ^ Kerkhof M, Dubois AE, Postma DS, Schouten JP, de Monchy JG (September 2003). "Role and interpretation of total serum IgE measurements in the diagnosis of allergic airway disease in adults". Аллергия. 58 (9): 905–11. Дои:10.1034/j.1398-9995.2003.00230.x. PMID 12911420. S2CID 34461177.
- ^ а б "Blood Testing for Allergies". WebMD. В архиве from the original on 4 June 2016. Получено 5 июн 2016.
- ^ Khan FM, Ueno-Yamanouchi A, Serushago B, Bowen T, Lyon AW, Lu C, Storek J (January 2012). "Basophil activation test compared to skin prick test and fluorescence enzyme immunoassay for aeroallergen-specific Immunoglobulin-E". Allergy, Asthma, and Clinical Immunology. 8 (1): 1. Дои:10.1186/1710-1492-8-1. ЧВК 3398323. PMID 22264407.
- ^ "Allergy Diagnosis". В архиве from the original on 11 August 2010.The Online Allergist. Retrieved 25 October 2010.
- ^ Allergic and Environmental Asthma в eMedicine –Includes discussion of differentials
- ^ Wheeler PW, Wheeler SF (September 2005). "Vasomotor rhinitis". Американский семейный врач. 72 (6): 1057–62. PMID 16190503. Архивировано из оригинал 21 августа 2008 г.
- ^ а б c Greer, Frank R.; Sicherer, Scott H .; Burks, A. Wesley (April 2019). «Влияние раннего диетического вмешательства на развитие атопического заболевания у младенцев и детей: роль ограничения питания матери, грудного вскармливания, гидролизованных смесей и сроков введения аллергенных дополнительных продуктов питания». Педиатрия. 143 (4): e20190281. Дои:10.1542 / пед.2019-0281. PMID 30886111.
- ^ а б Garcia-Larsen V, Ierodiakonou D, Jarrold K, Cunha S, Chivinge J, Robinson Z, Geoghegan N, Ruparelia A, Devani P, Trivella M, Leonardi-Bee J, Boyle RJ (February 2018). "Diet during pregnancy and infancy and risk of allergic or autoimmune disease: A systematic review and meta-analysis". PLOS Медицина. 15 (2): e1002507. Дои:10.1371/journal.pmed.1002507. ЧВК 5830033. PMID 29489823.
- ^ Pelucchi C, Chatenoud L, Turati F, Galeone C, Moja L, Bach JF, La Vecchia C (May 2012). "Probiotics supplementation during pregnancy or infancy for the prevention of atopic dermatitis: a meta-analysis". Эпидемиология. 23 (3): 402–14. Дои:10.1097/EDE.0b013e31824d5da2. PMID 22441545. S2CID 40634979.
- ^ Sinn, John KH; Osborn, David A. (2007). Osborn, David (ed.). "Prebiotics in infants for prevention of allergy and food hypersensitivity". Кокрановская база данных систематических обзоров (2). Дои:10.1002/14651858.CD006474. ISSN 1465-1858.
- ^ Frieri M (June 2018). "Mast Cell Activation Syndrome". Клинические обзоры по аллергии и иммунологии. 54 (3): 353–65. Дои:10.1007/s12016-015-8487-6. PMID 25944644. S2CID 5723622.
- ^ а б Abramson MJ, Puy RM, Weiner JM (August 2010). "Injection allergen immunotherapy for asthma". Кокрановская база данных систематических обзоров (8): CD001186. Дои:10.1002/14651858.CD001186.pub2. PMID 20687065.
- ^ Penagos M, Compalati E, Tarantini F, Baena-Cagnani R, Huerta J, Passalacqua G, Canonica GW (August 2006). "Efficacy of sublingual immunotherapy in the treatment of allergic rhinitis in pediatric patients 3 to 18 years of age: a meta-analysis of randomized, placebo-controlled, double-blind trials". Анналы аллергии, астмы и иммунологии. 97 (2): 141–48. Дои:10.1016/S1081-1206(10)60004-X. PMID 16937742.
- ^ Calderon MA, Alves B, Jacobson M, Hurwitz B, Sheikh A, Durham S (January 2007). "Allergen injection immunotherapy for seasonal allergic rhinitis". Кокрановская база данных систематических обзоров (1): CD001936. Дои:10.1002/14651858.CD001936.pub2. ЧВК 7017974. PMID 17253469.
- ^ а б c d Canonica GW, Bousquet J, Casale T, Lockey RF, Baena-Cagnani CE, Pawankar R, et al. (Декабрь 2009 г.). "Sub-lingual immunotherapy: World Allergy Organization Position Paper 2009" (PDF). Аллергия. 64 Suppl 91: 1–59. Дои:10.1111/j.1398-9995.2009.02309.x. PMID 20041860. S2CID 10420738. Архивировано из оригинал (PDF) 12 ноября 2011 г.
- ^ Rank MA, Li JT (September 2007). "Allergen immunotherapy". Труды клиники Мэйо. 82 (9): 1119–23. Дои:10.4065/82.9.1119. PMID 17803880.
- ^ Di Bona D, Plaia A, Leto-Barone MS, La Piana S, Di Lorenzo G (August 2015). "Efficacy of Grass Pollen Allergen Sublingual Immunotherapy Tablets for Seasonal Allergic Rhinoconjunctivitis: A Systematic Review and Meta-analysis". JAMA Internal Medicine. 175 (8): 1301–09. Дои:10.1001/jamainternmed.2015.2840. PMID 26120825.
- ^ а б Terr AI (2004). "Unproven and controversial forms of immunotherapy". Clinical Allergy and Immunology. 18: 703–10. PMID 15042943.
- ^ Altunç U, Pittler MH, Ernst E (January 2007). «Гомеопатия при детских и подростковых недугах: систематический обзор рандомизированных клинических исследований». Труды клиники Мэйо. 82 (1): 69–75. CiteSeerX 10.1.1.456.5352. Дои:10.4065/82.1.69. PMID 17285788.
- ^ «Архивная копия». В архиве из оригинала 2 июля 2016 г.. Получено 3 июля 2016.CS1 maint: заархивированная копия как заголовок (связь)
- ^ «Архивная копия». 11 апреля 2013 г. В архиве из оригинала 5 июля 2016 г.. Получено 3 июля 2016.CS1 maint: заархивированная копия как заголовок (связь)
- ^ а б Platts-Mills TA, Erwin E, Heymann P, Woodfolk J (2005). "Is the hygiene hypothesis still a viable explanation for the increased prevalence of asthma?". Аллергия. 60 Suppl 79: 25–31. Дои:10.1111/j.1398-9995.2005.00854.x. PMID 15842230. S2CID 36479898.
- ^ а б c Bloomfield SF, Stanwell-Smith R, Crevel RW, Pickup J (April 2006). "Too clean, or not too clean: the hygiene hypothesis and home hygiene". Clinical and Experimental Allergy. 36 (4): 402–25. Дои:10.1111/j.1365-2222.2006.02463.x. ЧВК 1448690. PMID 16630145.
- ^ Isolauri E, Huurre A, Salminen S, Impivaara O (July 2004). "The allergy epidemic extends beyond the past few decades". Clinical and Experimental Allergy. 34 (7): 1007–10. Дои:10.1111/j.1365-2222.2004.01999.x. PMID 15248842. S2CID 33703088.
- ^ "Chapter 4: The Extent and Burden of Allergy in the United Kingdom". House of Lords – Science and Technology – Sixth Report. 24 июля 2007 г. В архиве из оригинала 14 октября 2010 г.. Получено 3 декабря 2007.
- ^ "AAAAI – rhinitis, sinusitis, hay fever, stuffy nose, watery eyes, sinus infection". Архивировано из оригинал 18 июля 2011 г.. Получено 3 декабря 2007.
- ^ Based on an estimated population of 303 million in 2007 U.S. POPClock В архиве 16 мая 2012 г. Wayback Machine. Бюро переписи населения США.
- ^ Based on an estimated population of 60.6 million UK population grows to 60.6 million В архиве 2 December 2002 at the Веб-архив правительства Великобритании
- ^ "AAAAI – asthma, allergy, allergies, prevention of allergies and asthma, treatment for allergies and asthma". Архивировано из оригинал 18 июля 2011 г.. Получено 3 декабря 2007.
- ^ "AAAAI – skin condition, itchy skin, bumps, red irritated skin, allergic reaction, treating skin condition". Архивировано из оригинал 30 ноября 2010 г.. Получено 3 декабря 2007.
- ^ "AAAAI – anaphylaxis, cause of anaphylaxis, prevention, allergist, anaphylaxis statistics". Архивировано из оригинал 30 ноября 2010 г.. Получено 3 декабря 2007.
- ^ а б "AAAAI – food allergy, food reactions, anaphylaxis, food allergy prevention". Архивировано из оригинал 30 марта 2010 г.. Получено 3 декабря 2007.
- ^ "AAAAI – stinging insect, allergic reaction to bug bite, treatment for insect bite". Архивировано из оригинал 30 марта 2010 г.. Получено 3 декабря 2007.
- ^ Simpson CR, Newton J, Hippisley-Cox J, Sheikh A (November 2008). "Incidence and prevalence of multiple allergic disorders recorded in a national primary care database". Журнал Королевского медицинского общества. 101 (11): 558–63. Дои:10.1258/jrsm.2008.080196. ЧВК 2586863. PMID 19029357.
- ^ Strachan DP (November 1989). "Hay fever, hygiene, and household size". BMJ. 299 (6710): 1259–60. Дои:10.1136/bmj.299.6710.1259. ЧВК 1838109. PMID 2513902.
- ^ Renz H, Blümer N, Virna S, Sel S, Garn H (2006). "The immunological basis of the hygiene hypothesis". Allergy and Asthma in Modern Society: A Scientific Approach. Химическая иммунология и аллергия. 91. С. 30–48. Дои:10.1159/000090228. ISBN 978-3-8055-8000-7. PMID 16354947.
- ^ Matricardi PM, Rosmini F, Riondino S, Fortini M, Ferrigno L, Rapicetta M, Bonini S (February 2000). "Exposure to foodborne and orofecal microbes versus airborne viruses in relation to atopy and allergic asthma: epidemiological study". BMJ. 320 (7232): 412–17. Дои:10.1136/bmj.320.7232.412. ЧВК 27285. PMID 10669445.
- ^ Masters S, Barrett-Connor E (1985). "Parasites and asthma--predictive or protective?". Epidemiologic Reviews. 7: 49–58. Дои:10.1093/oxfordjournals.epirev.a036285. PMID 4054238.
- ^ а б Sheikh A, Strachan DP (June 2004). "The hygiene theory: fact or fiction?". Текущее мнение в области отоларингологии и хирургии головы и шеи. 12 (3): 232–36. Дои:10.1097/01.moo.0000122311.13359.30. PMID 15167035. S2CID 37297207.
- ^ а б Kürşat Epöztürk; Şefik Görkey (2018). "Were Allergic Diseases Prevalent in Antiquity?". Asthma Allergy Immunol. Дои:10.21911/aai.406. Получено 22 сентября 2018.
- ^ Ring J. (August 1985). "1st description of an "atopic family anamnesis" in the Julio-Claudian imperial house: Augustus, Claudius, Britannicus". Hautarzt. 36 (8): 470–71. PMID 3899999.
- ^ Clemens Peter Pirquet von Cesenatico в Кто это назвал?
- ^ Von Pirquet C (1906). "Allergie". Munch Med Wochenschr. 53 (5): 388–90. PMID 20273584. Перепечатано в Von Pirquet C (1946). "Allergie". Анналы аллергии. 4 (5): 388–90. PMID 20273584.
- ^ Gell PG, Coombs RR (1963). Clinical Aspects of Immunology. Лондон: Блэквелл.
- ^ Szebeni, Janos (8 May 2007). The Complement System: Novel Roles in Health and Disease. Springer Science & Business Media. п. 361. ISBN 978-1-4020-8056-2.
- ^ Stanworth DR (1993). "The discovery of IgE". Аллергия. 48 (2): 67–71. Дои:10.1111/j.1398-9995.1993.tb00687.x. PMID 8457034. S2CID 36262710.
- ^ Ishizaka K, Ishizaka T, Hornbrook MM (July 1966). "Physico-chemical properties of human reaginic antibody. IV. Presence of a unique immunoglobulin as a carrier of reaginic activity". Журнал иммунологии. 97 (1): 75–85. PMID 4162440.
- ^ Johansson SG, Bennich H. Immunological studies of an atypical (myeloma) immunoglobulin" Иммунология 1967; 13:381–94.
- ^ Ishizaka, Teruko; Ishizaka, Kimishige; Johansson, S. Gunnar O.; Bennich, Hans (1 April 1969). "Histamine Release from Human Leukocytes by Anti-λE Antibodies". Журнал иммунологии. 102 (4): 884–92. Получено 29 февраля 2016.
- ^ Ten RM, Klein JS, Frigas E (August 1995). "Allergy skin testing". Труды клиники Мэйо. 70 (8): 783–84. Дои:10.4065/70.8.783. PMID 7630219.
- ^ "ABAI: American Board of Allergy and Immunology". В архиве из оригинала 20 июля 2011 г.. Получено 5 августа 2007.
- ^ "AAAAI – What is an Allergist?". В архиве из оригинала 30 ноября 2010 г.. Получено 5 августа 2007.
- ^ Королевский колледж врачей (2003 г.). Allergy: the unmet need. London: Royal College of Physicians. ISBN 978-1-86016-183-4. PDF версия В архиве 28 ноября 2007 г. Wayback Machine (1.03 MB)
- ^ House of Lords – Science and Technology Committee (2007). Allergy – HL 166-I, 6th Report of Session 2006–07 – Volume 1: Report. London: TSO (The Stationery Office). ISBN 978-0-10-401149-2. В архиве из оригинала от 29 марта 2017 г.
- ^ Sicherer SH, Leung DY (June 2007). "Advances in allergic skin disease, anaphylaxis, and hypersensitivity reactions to foods, drugs, and insects". Журнал аллергии и клинической иммунологии. 119 (6): 1462–69. Дои:10.1016/j.jaci.2007.02.013. PMID 17412401.
- ^ Galán, C., Smith, M., Thibaudon, M., Frenguelli, G., Oteros, J., Gehrig, R., ... & EAS QC Working Group. (2014). Pollen monitoring: minimum requirements and reproducibility of analysis. Aerobiologia, 30(4), 385–395.
- ^ Oteros J, Galán C, Alcázar P, Domínguez-Vilches E (January 2013). "Quality control in bio-monitoring networks, Spanish Aerobiology Network". Наука об окружающей среде в целом. 443: 559–65. Bibcode:2013ScTEn.443..559O. Дои:10.1016/j.scitotenv.2012.11.040. PMID 23220389.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |