Антидиабетические препараты - Anti-diabetic medication - Wikipedia
Лекарства, применяемые при диабете относиться сахарный диабет путем изменения уровень глюкозы в крови. За исключением инсулин, экзенатид, лираглутид и прамлинтид, все они вводятся перорально и поэтому также называются пероральные гипогликемические средства или же пероральные антигипергликемические средства. Существуют разные классы противодиабетических препаратов, и их выбор зависит от характера диабета, возраста и состояния человека, а также других факторов.
Сахарный диабет 1 типа заболевание, вызванное недостатком инсулина. Инсулин должен использоваться при типе 1, который необходимо вводить инъекционно.
Сахарный диабет 2 типа это заболевание инсулинорезистентности клеток. Сахарный диабет 2 типа - наиболее распространенный тип диабета. Лечение включает (1) агенты, которые увеличивают количество инсулина, секретируемого поджелудочной железой, (2) агенты, повышающие чувствительность органов-мишеней к инсулину, и (3) агенты, снижающие скорость абсорбции глюкозы из желудочно-кишечного тракта.
Несколько групп лекарств, в основном принимаемых внутрь, эффективны при типе 2, часто в комбинации. Терапевтическая комбинация при типе 2 может включать инсулин, не обязательно потому, что пероральные агенты полностью не работают, но в поисках желаемой комбинации эффектов. Большим преимуществом инъекционного инсулина при типе 2 является то, что хорошо образованный пациент может корректировать дозу или даже принимать дополнительные дозы, когда уровень глюкозы в крови измеряется пациентом, обычно с помощью простого глюкометра, по мере необходимости по измеренному количеству сахара. в крови.
Инсулин
Обычно назначают инсулин подкожно, либо инъекциями, либо инсулиновая помпа. В настоящее время ведутся исследования других способов введения. В отделениях неотложной помощи инсулин также можно вводить внутривенно. Инсулины обычно характеризуются скоростью, с которой они метаболизируются в организме, что дает различное время пика и продолжительность действия.[1] Инсулины более быстрого действия быстро достигают пика и впоследствии метаболизируются, в то время как инсулины длительного действия, как правило, имеют более продолжительное время пика и остаются активными в организме в течение более значительных периодов времени.[2]
Примеры инсулинов быстрого действия (время пика ~ 1 час) включают:
- Инсулин лиспро (Хумалог)
- Инсулин аспарт (Новолог)
- Инсулин глулизин (Апидра)
Примеры инсулинов короткого действия (время пиковой нагрузки от 2 до 4 часов) включают:
- Обычный инсулин (Хумулин Р, Новолин Р)
- Подскажите инсулин цинк (Семиленте)
Примеры инсулинов средней продолжительности действия (время пика между 4-10 часами) включают:
- Изофан-инсулин, нейтральный протамин Хагедорна (НПХ) (Хумулин N, Новолин N)
- Инсулин цинк (Ленте)
Примеры инсулинов длительного действия (продолжительность ~ 24 часа, часто без пика) включают:
- Инсулин цинка пролонгированного действия (Ультраленте)
- Инсулин гларгин (Лантус)
- Инсулин детемир (Левемир)
- Инсулин деглудек (Тресиба)
Инсулин деглудек иногда классифицируют отдельно как инсулин «сверхдлительного» действия из-за его продолжительности действия около 42 часов по сравнению с 24 часами для большинства других препаратов инсулина длительного действия.[2]
Большинство антидиабетических средств противопоказано беременным, при которых предпочтение отдается инсулину.[3]
Ванадий
В большинстве исследований соединений ванадия использовались соли ванадия, в основном сульфат ванадила Сообщалось о побочных эффектах, ограничивающих дозу, при терапевтических дозах. Одно органическое соединение ванадия, бис (этилмальтолато) оксованадий (IV), имело улучшенную эффективность по сравнению с сульфатом ванадила и было выбрано для фаз 1 и 2 клинических испытаний.[4]
Сенсибилизаторы
Сенсибилизаторы инсулина решают основную проблему диабета 2 типа - резистентность к инсулину.
Бигуаниды
Бигуаниды уменьшать печеночный выход глюкозы и увеличение поглощения глюкозы периферией, включая скелетные мышцы. Хотя его следует применять с осторожностью пациентам с нарушением функции печени или почка функция метформин, бигуанид, стал наиболее часто используемым средством от диабета 2 типа у детей и подростков. Среди распространенных диабетических препаратов метформин - единственный широко применяемый пероральный препарат, не вызывающий увеличения веса.
Типичное снижение гликированный гемоглобин (A1C) значения для метформина составляют 1,5–2,0%.
- Метформин (Глюкофаж) может быть лучшим выбором для пациентов с сердечной недостаточностью,[5] но его следует временно прекратить перед любой рентгенографической процедурой, предполагающей внутривенное йодированный контраст, так как пациенты подвергаются повышенному риску лактоацидоз.
- Фенформин (DBI) использовался с 1960-х по 1980-е годы, но был отменен из-за риска возникновения лактоацидоза.[6]
- Буформин также был отменен из-за риска лактоацидоза.[7]
Метформин обычно является препаратом первой линии, используемым для лечения диабета 2 типа. Как правило, его назначают при первоначальном диагнозе в сочетании с физическими упражнениями и потерей веса, в отличие от того, что было раньше, когда его прописывали после того, как диета и упражнения не дали результатов. Существует как немедленное высвобождение, так и препараты с пролонгированным высвобождением, обычно предназначенные для пациентов, испытывающих желудочно-кишечный побочные эффекты. Он также доступен в сочетании с другими пероральными лекарствами от диабета.
Тиазолидиндионы
Тиазолидиндионы (TZD ), также известные как «глитазоны», связываются с PPARγ, тип ядерного регуляторного белка, участвующего в транскрипции генов, регулирующих метаболизм глюкозы и жиров. Эти PPAR действуют на элементы, реагирующие на пролиферацию пероксисом (PPRE).[8] PPRE влияют на гены, чувствительные к инсулину, которые усиливают выработку мРНК инсулинозависимых ферментов. Конечный результат - лучшее использование глюкозы клетками.
Типичные сокращения гликированный гемоглобин (A1C) значения 1,5–2,0%. Вот несколько примеров:
- Росиглитазон (Avandia): Европейское агентство по лекарствам в сентябре 2010 г. рекомендовал прекратить продажу этого препарата на рынке ЕС из-за повышенного риска сердечно-сосудистых заболеваний.[9]
- Пиоглитазон (Actos): остается на рынке, но также ассоциируется с повышенным риском сердечно-сосудистых заболеваний.[10]
- Троглитазон (Резулин): использовался в 1990-х годах, изъят из-за гепатит и риск повреждения печени.[11]
Многочисленные ретроспективные исследования вызвали опасения по поводу безопасности розиглитазона, хотя установлено, что эта группа в целом благотворно влияет на диабет. Наибольшую озабоченность вызывает увеличение числа тяжелых сердечных приступов у пациентов, принимающих его. Исследование ADOPT показало, что начальная терапия препаратами этого типа может предотвратить прогрессирование заболевания,[12] как и испытание DREAM.[13] В Американская ассоциация клинических эндокринологов (AACE), который предоставляет руководящие принципы клинической практики по лечению диабета, сохраняет тиазолидиндионы в качестве рекомендованных препаратов первой, второй или третьей линии для лечения сахарного диабета 2 типа, согласно их резюме за 2019 год, по сравнению с сульфонилмочевиной и ингибиторами α-глюкозидазы. Однако они менее предпочтительны, чем агонисты GLP-1 или ингибиторы SGLT2, особенно у пациентов с сердечно-сосудистыми заболеваниями (которые лираглутид, эмпаглифлозин, и канаглифлозин одобрены для лечения FDA).[14]
Обеспокоенность по поводу безопасности розиглитазона возникла после публикации ретроспективного метаанализа в Медицинский журнал Новой Англии.[15] С тех пор было опубликовано значительное количество публикаций, и Управление по контролю за продуктами и лекарствами панель[16] с некоторыми противоречиями проголосовали 20: 3 за то, что доступные исследования «подтверждают сигнал о вреде», но проголосовали 22: 1 за сохранение препарата на рынке. Мета-анализ не был подтвержден промежуточным анализом исследования, предназначенного для оценки проблемы, а в нескольких других отчетах не удалось завершить спор. Эти слабые доказательства побочных эффектов привели к сокращению использования розиглитазона, несмотря на его важные и устойчивые эффекты на гликемический контроль.[17] Исследования безопасности продолжаются.
Напротив, по крайней мере одно крупное проспективное исследование PROactive 05 показало, что пиоглитазон может снизить общую частоту сердечных приступов у людей с диабетом 2 типа, у которых уже был сердечный приступ.[18]
Активаторы Lyn киназы
В LYN активатор киназы толимидон Сообщалось, что он усиливает передачу сигналов инсулина способом, отличным от глитазонов.[19] Соединение продемонстрировало положительные результаты в клиническом исследовании фазы 2а с участием 130 пациентов с диабетом.[20]
Секретагоги
Секретагоги препараты, которые увеличивают выработку инсулина из поджелудочная железа.
Сульфонилмочевины
Сульфонилмочевины были первыми широко применяемыми пероральными противогликемическими препаратами. Они есть инсулин секретагоги, запускающего высвобождение инсулина путем ингибирования KАТФ канал поджелудочной железы бета-клетки. В Северной Америке продается восемь типов этих таблеток, но не все они остаются доступными. Сейчас чаще используются препараты «второго поколения». Они более эффективны, чем препараты первого поколения, и имеют меньше побочных эффектов. Все может вызвать увеличение веса.
Текущие руководства по клинической практике от AACE Оцените препараты сульфонилмочевины (а также глиниды) ниже всех других классов противодиабетических препаратов с точки зрения предлагаемого использования в качестве препаратов первого, второго или третьего ряда - это включает бромокриптин, секвестрант желчных кислот Колесевелам, ингибиторы α-глюкозидазы, TZD (глитазоны) и Ингибиторы ДПП-4 (глиптины).[14] Однако низкая стоимость большинства сульфонилмочевины, особенно с учетом их значительной эффективности в снижении уровня глюкозы в крови, делает их более приемлемым вариантом для многих пациентов - ни ингибиторов SGLT2, ни агонистов GLP-1, классов, наиболее одобренных рекомендациями AACE. после метформина, в настоящее время доступны как дженерики.
Сульфонилмочевины сильно связываются с белки плазмы. Сульфонилмочевины полезны только при диабете 2 типа, поскольку они стимулируют эндогенное высвобождение инсулина. Лучше всего они работают с пациентами старше 40 лет, страдающими сахарным диабетом менее десяти лет. Их нельзя использовать при диабете 1 типа или диабете беременных. Их можно безопасно использовать с метформином или глитазонами. Основной побочный эффект: гипогликемия.
Типичные сокращения гликированный гемоглобин (A1C) значения для сульфонилмочевины второго поколения составляют 1,0–2,0%.
- Агенты первого поколения
- Агенты второго поколения
Средства, не содержащие сульфонилмочевины
Меглитиниды
Меглитиниды помогают поджелудочной железе вырабатывать инсулин и часто называются «секретарями короткого действия». Они действуют на те же калиевые каналы, что и сульфонилмочевины, но в другом месте связывания.[21] Закрывая калиевые каналы бета-клеток поджелудочной железы, они открывают кальциевые каналы, тем самым увеличивая секрецию инсулина.[22]
Их принимают во время еды или незадолго до нее, чтобы повысить инсулиновую реакцию на каждый прием пищи. Если пропускается прием пищи, пропускается и прием лекарства.
Типичные сокращения гликированный гемоглобин (A1C) значения 0,5–1,0%.
Побочные реакции включают увеличение веса и гипогликемию.
Ингибиторы альфа-глюкозидазы
Ингибиторы альфа-глюкозидазы являются «таблетками от диабета», но не технически гипогликемическими средствами, потому что они не имеют прямого воздействия на секрецию инсулина или чувствительность. Эти агенты замедляют переваривание крахмала в тонком кишечнике, так что глюкоза из крахмала пищи попадает в кровоток медленнее, и может более эффективно компенсироваться нарушением инсулиновой реакции или чувствительности. Эти агенты эффективны сами по себе только на самых ранних стадиях нарушенной толерантности к глюкозе, но может быть полезен в сочетании с другими агентами в диабет 2 типа.
Типичные сокращения гликированный гемоглобин (A1C) значения 0,5–1,0%.
Эти лекарства редко используются в Соединенных Штатах из-за серьезности их побочных эффектов (метеоризм и вздутие живота). Их чаще выписывают в Европе. Они действительно могут вызвать потерю веса за счет снижения количества метаболизируемого сахара.
Аналоги пептидов
Эта секция нужны дополнительные цитаты для проверка. (Январь 2016) (Узнайте, как и когда удалить этот шаблон сообщения) |
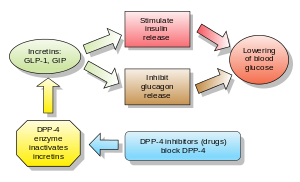
Инъекционные инкретин-миметики
Инкретины инсулин секретагоги. Двумя основными молекулами-кандидатами, которые соответствуют критериям инкретина, являются: глюкагоноподобный пептид-1 (GLP-1) и желудочный ингибирующий пептид (глюкозозависимый инсулинотропный пептид, GIP). И GLP-1, и GIP быстро инактивируются ферментом. дипептидилпептидаза-4 (ДПП-4).
Аналоги и агонисты глюкагоноподобных пептидов для инъекций
Агонисты глюкагоноподобного пептида (GLP) связываются с мембранным рецептором GLP.[22] Как следствие, высвобождение инсулина из бета-клеток поджелудочной железы увеличивается. Эндогенный GLP имеет период полураспада всего несколько минут, поэтому аналог GLP не будет практичным. По состоянию на 2019 год AACE перечисляет агонисты GLP-1 вместе с ингибиторами SGLT2 в качестве наиболее предпочтительных антидиабетических средств после метформина. Лираглутид в частности, может считаться препаратом первой линии для пациентов с диабетом и сердечно-сосудистыми заболеваниями, поскольку он получил одобрение FDA для снижения риска серьезных неблагоприятных сердечно-сосудистых событий у пациентов с диабетом 2 типа.[14][23]
- Эксенатид (также Exendin-4, продаваемый как Byetta) является первым GLP-1 агонист, одобренный для лечения диабет 2 типа. Эксенатид - не аналог GLP, а скорее агонист GLP.[24][25] Эксенатид имеет только 53% гомологии с GLP, что увеличивает его устойчивость к деградации DPP-4 и продлевает период полураспада.[26] Типичные сокращения A1C значения 0,5–1,0%.
- Лираглутид, аналог человека для приема один раз в день (гомология 97%), был разработан Ново Нордиск под торговой маркой Виктоза. Продукт одобрен Европейское агентство по лекарствам (EMEA) 3 июля 2009 г. и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) 25 января 2010 г.[27][28][29][30][31][32]
- Таспоглутид в настоящее время проходит III фазу клинических испытаний с Хоффман-Ла Рош.
- Ликсисенатид (Lyxumia) Санофи Авентис
- Семаглутид (Ozempic) (устная версия - Rybelsus)
- Дулаглутид (Трулицити ) - один раз в неделю
Эти агенты также могут вызывать снижение перистальтики желудка, что является причиной общего побочного эффекта тошноты и, вероятно, является механизмом потери веса.
Аналоги желудочных ингибиторов пептидов
Ингибиторы дипептидилпептидазы-4
Аналоги GLP-1 приводили к потере веса и имели больше побочных эффектов со стороны желудочно-кишечного тракта, в то время как в целом ингибиторы DPP-4 не влияли на вес и повышали риск инфекций и головной боли, но оба класса, по-видимому, представляют собой альтернативу другим противодиабетическим препаратам. Однако при использовании ингибиторов DPP-4 с сульфонилмочевиной наблюдались увеличение веса и / или гипогликемия; влияние на долгосрочное здоровье и уровень заболеваемости до сих пор неизвестны.[33]
Ингибиторы дипептидилпептидазы-4 (ДПП-4) увеличить концентрацию в крови инкретин GLP-1 путем ингибирования его деградации с помощью дипептидилпептидаза-4.
Примеры:
- вилдаглиптин (Galvus) Утверждено ЕС в 2008 г.
- ситаглиптин (Januvia) одобрено FDA в октябре 2006 г.
- саксаглиптин (Onglyza) Утверждено FDA в июле 2009 г.
- линаглиптин (Tradjenta) Утверждено FDA 2 мая 2011 г.
- алоглиптин
- септаглиптин
- Тенелиглиптин
- Гемиглиптин: Земигло
Ингибиторы ДПП-4 пониженный гемоглобин A1C значения на 0,74%, что сопоставимо с другими противодиабетическими препаратами.[34]
Результат одного РКИ с участием 206 пациентов в возрасте 65 лет и старше (средний исходный уровень HgbA1c составлял 7,8%), получавших 50 или 100 мг / сут Ситаглиптин было показано снижение HbA1c на 0,7% (комбинированный результат обеих доз).[35] Совокупный результат 5 РКИ с участием 279 пациентов в возрасте 65 лет и старше (средний исходный уровень HbA1c 8%), получавших 5 мг / сут Саксаглиптин было показано, что снижает HbA1c на 0,73%.[36] Комбинированный результат 5 РКИ с участием 238 пациентов в возрасте 65 лет и старше (средний исходный HbA1c 8,6%), получавших 100 мг / сут Вилдаглиптин было показано, что снижает HbA1c на 1,2%.[37] Другой набор из 6 комбинированных РКИ с участием Алоглиптин (одобрено FDA в 2013 г.) было показано, что снижает HbA1c на 0,73% у 455 пациентов в возрасте 65 лет и старше, получавших 12,5 или 25 мг / сут препарата.[38]
Аналоги амилина для инъекций
Амилин аналоги-агонисты замедляют опорожнение желудка и подавляют глюкагон. У них есть все действия инкретинов, кроме стимуляции секреции инсулина. По состоянию на 2007 год[Обновить], прамлинтид является единственным клинически доступным аналогом амилина. Как и инсулин, он вводится подкожная инъекция. Наиболее частым и тяжелым побочным эффектом прамлинтида является: тошнота, который возникает чаще всего в начале лечения и постепенно уменьшается. Типичное снижение значений A1C составляет 0,5–1,0%.
Гликозурики
Ингибиторы SGLT-2 блокируют повторный захват глюкозы почечными канальцами, способствуя потере глюкозы с мочой. Это вызывает как легкую потерю веса, так и легкое снижение уровня сахара в крови с небольшим риском гипогликемии.[39] Пероральные препараты могут быть доступны отдельно или в комбинации с другими агентами.[40] Наряду с агонистами GLP-1 они считаются предпочтительными вторыми или третьими агентами для диабетиков 2-го типа, субоптимально контролируемых одним метформином, в соответствии с последними руководящими принципами клинической практики.[14] Поскольку их принимают внутрь, а не вводят (как агонисты GLP-1), пациенты, противник инъекций может предпочесть эти агенты первым. Их можно рассматривать как первую линию у пациентов с диабетом и сердечно-сосудистыми заболеваниями, особенно сердечная недостаточность, поскольку эти препараты снижают риск госпитализации пациентов с такими сопутствующими заболеваниями.[41] Однако, поскольку они не доступны в качестве дженериков, стоимость может ограничивать их применимость для многих пациентов.
Примеры включают:
Побочные эффекты ингибиторов SGLT-2 напрямую связаны с механизмом их действия; к ним относятся повышенный риск: кетоацидоз, инфекция мочеиспускательного канала, кандидозный вульвовагинит, и гипогликемия.[42]
Сравнение
В следующей таблице сравниваются некоторые распространенные противодиабетические средства, обобщающие классы, хотя могут быть существенные различия в отдельных препаратах каждого класса. Когда в таблице проводится сравнение, такое как «более низкий риск» или «более удобный», сравнение проводится с другими препаратами в таблице.
| Сравнение антидиабетических препаратов[43][44] | ||||
|---|---|---|---|---|
| Класс препарата[44] | Механизм действия[3] | Преимущества[44] | Недостатки[44] | |
| Сульфонилмочевины (глибурид, глимепирид, глипизид ) | Стимулирование высвобождения инсулина поджелудочной железой бета-клетки подавляя KАТФ канал |
|
| |
| Метформин | Действует на печень, уменьшая глюконеогенез и вызывая снижение резистентность к инсулину через увеличение АМПК сигнализация. |
|
| |
| Ингибиторы альфа-глюкозидазы (акарбоз, миглитол, фоглибоза ) | Подавляют переваривание углеводов в тонком кишечнике, ингибируя ферменты, расщепляющие полисахариды. |
|
| |
| Тиазолидиндионы (Пиоглитазон, Росиглитазон ) | Уменьшите инсулинорезистентность путем активации PPAR-γ в жире и мышцах |
|
| |
| Ингибиторы SGLT2 | ||||
Универсальный
Многие противодиабетические препараты доступны в виде дженериков. К ним относятся:[45]
- Сульфонилмочевины - глимепирид, глипизид, глибурид
- Бигуаниды - метформин
- Тиазолидиндионы (Tzd) - пиоглитазон, дженерик Actos
- Ингибиторы альфа-глюкозидазы - Акарбоза
- Меглитиниды - натеглинид
- Комбинация сульфонилмочевины и метформина - известных под родовыми названиями двух препаратов.
Нет дженериков для ингибиторы дипептидилпептидазы-4 (Янувия, Онглаза) и другие комбинации.
Рекомендации
- ^ Сахарный диабет, Элвин С. Пауэрс в Принципах внутренней медицины Харрисона, 18-е издание, глава 345, ISBN 978-0071748896
- ^ а б Доннер, Томас; Sarkar, Sudipa (2000), Feingold, Kenneth R .; Анавальт, Брэдли; Бойс, Элисон; Хрусос, Джордж (ред.), «Инсулин - фармакология, режимы лечения и принципы интенсивной инсулиновой терапии», Эндотекст, MDText.com, Inc., PMID 25905175, получено 16 ноября, 2019
- ^ а б c d Записи в таблице взяты со страницы 185 в: Элизабет Д Агабеги; Агабеги, Стивен С. (2008). Шаг вперед к медицине (серия Step-Up). Хагерствон, доктор медицины: Липпинкотт Уильямс и Уилкинс. ISBN 978-0-7817-7153-5.
- ^ Кранс, Дебби С.; ЛаРи, Генри; Кардифф, Габриэль; Познер, Барри И. (2019). «Глава 8. Разработка ванадия как противодиабетического или противоракового препарата: клиническая и историческая перспектива». В Сигеле, Астрид; Фрайзингер, Ева; Sigel, Roland K. O .; Карвер, Пегги Л. (приглашенный редактор) (ред.). Основные металлы в медицине: терапевтическое использование и токсичность ионов металлов в клинике. Ионы металлов в науках о жизни. 19. Берлин: de Gruyter GmbH. С. 203–230. Дои:10.1515/9783110527872-014. ISBN 978-3-11-052691-2. PMID 30855109.
- ^ Eurich; Макалистер, ФА; Блэкберн, Д. Ф.; Маджумдар, SR; Цуюки, RT; Варни, Дж; Джонсон, Дж. А. (2007). «Польза и вред противодиабетических средств у пациентов с диабетом и сердечной недостаточностью: систематический обзор». BMJ (под ред. Клинических исследований). 335 (7618): 497. Дои:10.1136 / bmj.39314.620174.80. ЧВК 1971204. PMID 17761999.
- ^ Фимогнари; Pastorelli, R; Incalzi, РА (2006). «Фенформин-индуцированный лактоацидоз у пожилого пациента с диабетом: повторяющаяся драма (фенформин и лактоацидоз)». Уход за диабетом. 29 (4): 950–1. Дои:10.2337 / diacare.29.04.06.dc06-0012. PMID 16567854. В архиве с оригинала от 9 декабря 2012 г.
- ^ Вердонк; Сангстер, B; Van Heijst, AN; Де Гроот, G; Маес, РА (1981). «Концентрация буформина при фатальном лактоацидозе». Диабетология. 20 (1): 45–6. Дои:10.1007 / BF01789112. PMID 7202882.
- ^ «диабетинсулин PPAR». www.healthvalue.net. В архиве из оригинала 3 марта 2016 г.. Получено 6 мая, 2018.
- ^ Европейское агентство по лекарственным средствам, «Европейское агентство по лекарственным средствам рекомендует приостановить действие Avandia, Avandamet и Avaglim» В архиве 3 февраля 2014 г. Wayback Machine, EMA, 23 сентября 2009 г.
- ^ Линкофф AM, Вольски К., Николлс С.Дж., Ниссен С.Е. (сентябрь 2007 г.). «Пиоглитазон и риск сердечно-сосудистых событий у пациентов с сахарным диабетом 2 типа: метаанализ рандомизированных исследований». JAMA. 298 (10): 1180–8. Дои:10.1001 / jama.298.10.1180. PMID 17848652.
- ^ Хинтертхюр, Адам (1 октября 2008 г.). «Наркотики, снятые с производства: неудачные блокбастеры, фальсификация с целью убийства, фатальный надзор». Проводные новости. В архиве с оригинала 4 декабря 2008 г.. Получено 21 июня, 2009.
- ^ Хаффнер, Стивен М. (2007). "Экспертная колонка - Исследование результатов лечения диабета (ADOPT)". Medscape. Получено 21 сентября, 2007.
- ^ Ганьон, Луиза (2007). «МЕЧТА: росиглитазон эффективен в профилактике диабета». Medscape. В архиве с оригинала 2 декабря 2008 г.. Получено 21 сентября, 2007.
- ^ а б c d Гарбер, Алан Дж .; Abrahamson, Martin J .; Barzilay, Joshua I .; Блондинка, Лоуренс; Bloomgarden, Zachary T .; Буш, Майкл А .; Дагого-Джек, Сэмюэл; DeFronzo, Ralph A .; Эйнхорн, Даниэль; Fonseca, Vivian A .; Гарбер, Джеффри Р. (январь 2019 г.). «Согласованное заявление Американской ассоциации клинических эндокринологов и Американского колледжа эндокринологов по комплексному алгоритму лечения диабета 2 типа - Резюме 2019 г.». Эндокринная практика. 25 (1): 69–100. Дои:10.4158 / cs-2018-0535. ISSN 1530-891X. PMID 30742570.
- ^ Ниссен; Вольски, К. (2007). «Влияние розиглитазона на риск инфаркта миокарда и смерти от сердечно-сосудистых причин». Медицинский журнал Новой Англии. 356 (24): 2457–71. Дои:10.1056 / NEJMoa072761. PMID 17517853. Сложить резюме – Ассошиэйтед Пресс (21 мая 2007 г.).
- ^ Вуд, Шелли (31 июля 2007 г.). «Консультативные группы FDA признают наличие сигнала о риске, связанном с применением розиглитазона, но не рекомендуют его отменить». Heartwire. В архиве из оригинала 18 марта 2014 г.. Получено 21 сентября, 2007.
- ^ Аджан; Грант, П.Дж. (2008). «Сердечно-сосудистая безопасность розиглитазона». Экспертное заключение о безопасности лекарственных средств. 7 (4): 367–76. Дои:10.1517/14740338.7.4.367. PMID 18613801. S2CID 73109231.
- ^ Эрдманн; Дорманди, JA; Шарбоннель, B; Масси-Бенедетти, М; Moules, IK; Skene, AM; Проактивные, следователи (2007). «Влияние пиоглитазона на рецидив инфаркта миокарда у 2445 пациентов с диабетом 2 типа и перенесенным инфарктом миокарда: результаты исследования PROactive (PROactive 05)». Журнал Американского колледжа кардиологии. 49 (17): 1772–80. Дои:10.1016 / j.jacc.2006.12.048. PMID 17466227.
- ^ Мюллер Г., Вид С., Фрик В. (июль 2000 г.). «Перекрестная связь нерецепторных тирозинкиназ pp125 (FAK) и pp59 (Lyn) с инсулино-миметической передачей сигналов в адипоцитах». Молекулярная и клеточная биология. 20 (13): 4708–4723. Дои:10.1128 / mcb.20.13.4708-4723.2000. ЧВК 85892. PMID 10848597.
- ^ «Melior Pharmaceuticals объявляет о положительных результатах фазы 2A исследования диабета 2 типа». businesswire.com. 13 июня 2016 г. В архиве с оригинала 12 августа 2017 г.. Получено 6 мая, 2018.
- ^ Ренделл (2004). «Успехи в диабете тысячелетия: лекарственная терапия диабета 2 типа». MedGenMed: Medscape General Medicine. 6 (3 Прил.): 9. ЧВК 1474831. PMID 15647714.
- ^ а б «Помогает поджелудочной железе производить инсулин». HealthValue. В архиве из оригинала 27 сентября 2007 г.. Получено 21 сентября, 2007.
- ^ «Виктоза (лираглутид) одобрен для снижения риска трех основных неблагоприятных сердечно-сосудистых событий у пациентов с диабетом 2 типа». Drugs.com. Получено 16 ноября, 2019.
- ^ Брионес; Баджадж, М. (2006). «Эксенатид: агонист рецептора GLP-1 в качестве новой терапии сахарного диабета 2 типа». Мнение эксперта по фармакотерапии. 7 (8): 1055–64. Дои:10.1517/14656566.7.8.1055. PMID 16722815. S2CID 43740629.
- ^ Гальвиц (2006). «Эксенатид при диабете 2 типа: лечебные эффекты в клинических исследованиях и данных исследований на животных». Международный журнал клинической практики. 60 (12): 1654–61. Дои:10.1111 / j.1742-1241.2006.01196.x. PMID 17109672.
- ^ Цветкович; Плоскер, ГЛ (2007). «Эксенатид: обзор его использования у пациентов с сахарным диабетом 2 типа (в качестве дополнения к метформину и / или сульфонилмочевине)». Наркотики. 67 (6): 935–54. Дои:10.2165/00003495-200767060-00008. PMID 17428109.
- ^ «Ново Нордиск подает документы на одобрение регулирующих органов на лираглутид как в США, так и в Европе». В архиве с оригинала 15 декабря 2017 г.. Получено 23 января, 2018. Май 2008 г.
- ^ «Архивная копия». В архиве из оригинала от 23 июля 2010 г.. Получено 9 февраля, 2010.CS1 maint: заархивированная копия как заголовок (связь) «Лираглутид обеспечивает значительно лучший контроль глюкозы, чем инсулин гларгин, в исследовании фазы 3» июнь 2007 г.
- ^ «Архивная копия». В архиве из оригинала 5 февраля 2009 г.. Получено 9 февраля, 2010.CS1 maint: заархивированная копия как заголовок (связь) «Клиническое исследование показывает, что лираглутид снижает уровень сахара в крови, вес и артериальное давление у пациентов с диабетом 2 типа», июнь 2008 г.
- ^ «Лираглутид - противодиабетический препарат нового поколения». В архиве с оригинала 18 июня 2010 г.. Получено 9 февраля, 2010.
- ^ «Архивная копия». Архивировано из оригинал 9 января 2010 г.. Получено 9 февраля, 2010.CS1 maint: заархивированная копия как заголовок (связь) Итоги продления срока действия LEAD 6 за октябрь 2008 г.
- ^ «Архивная копия». В архиве из оригинала 29 января 2010 г.. Получено 9 февраля, 2010.CS1 maint: заархивированная копия как заголовок (связь) Январь 2009
- ^ Национальная служба прописывания (1 августа 2010 г.). «Ингибиторы дипептидилпептидазы-4 (« глиптины ») при сахарном диабете 2 типа». РАДАР.[постоянная мертвая ссылка ]
- ^ Амори Р. Э., Лау Дж., Питтас А. Г. (2007). «Эффективность и безопасность инкретиновой терапии при диабете 2 типа: систематический обзор и метаанализ». JAMA. 298 (2): 194–206. Дои:10.1001 / jama.298.2.194. PMID 17622601.
- ^ Барзилей, N; Махони Э.М.; Го Х (2009). «Ситаглиптин хорошо переносится и приводит к быстрому повышению уровня глюкозы в крови в первые дни монотерапии у пациентов в возрасте 65 лет и старше с СД2». Сахарный диабет. 58: 587.
- ^ Дусе, Дж; Чакра, А; Maheux, P; Лу, Дж; Харрис, S; Розенсток, Дж (апрель 2011 г.). «Эффективность и безопасность саксаглиптина у пожилых пациентов с сахарным диабетом 2 типа». Текущие медицинские исследования и мнения. 27 (4): 863–9. Дои:10.1185/03007995.2011.554532. PMID 21323504. S2CID 206965817.
- ^ Pratley, RE; Розенсток, Дж; Пи-Суньер, FX; Банерджи, Массачусетс; Schweizer, A; Кутюрье, А; Dejager, S (декабрь 2007 г.). «Ведение диабета 2 типа у пожилых пациентов, не получавших лечения: преимущества и риски монотерапии вилдаглиптином». Уход за диабетом. 30 (12): 3017–22. Дои:10.2337 / dc07-1188. PMID 17878242.
- ^ Pratley, RE; Макколл, Т; Флек, PR; Уилсон, Калифорния; Мекки, Q (ноябрь 2009 г.). «Использование алоглиптина у пожилых людей: объединенный анализ исследований фазы 2 и 3». Журнал Американского гериатрического общества. 57 (11): 2011–9. Дои:10.1111 / j.1532-5415.2009.02484.x. PMID 19793357.
- ^ Дитрих, Э; Пауэлл, Дж; Тейлор, младший (ноябрь 2013 г.). «Канаглифлозин: новый вариант лечения диабета 2 типа». Дизайн, разработка и терапия лекарств. 7: 1399–1408. Дои:10.2147 / DDDT.S48937. ЧВК 3840773. PMID 24285921.
- ^ Исследования, Центр оценки лекарственных средств и. «Безопасность и доступность лекарств - ингибиторы натрия-глюкозного котранспортера-2 (SGLT2)». www.fda.gov. В архиве с оригинала 29 ноября 2016 г.. Получено 26 августа, 2017.
- ^ "Своевременно". www.uptodate.com. Получено 16 ноября, 2019.
- ^ «Ингибиторы SGLT2 (глифлозины) - лекарственные средства, пригодность, преимущества и побочные эффекты». В архиве с оригинала 27 августа 2017 г.. Получено 26 августа, 2017.
- ^ Cambon-Thomsen, A .; Rial-Sebbag, E .; Кнопперс, Б. М. (2007). «Тенденции в этических и правовых рамках использования биобанков человека». Европейский респираторный журнал. 30 (2): 373–382. Дои:10.1183/09031936.00165006. PMID 17666560. адаптировано из таблицы 2, которая включает перечень вопросов
- ^ а б c d Потребительские отчеты Health Best Buy Drugs. «Лекарства от орального диабета: лечение диабета 2 типа» (PDF). Лучшая покупка лекарств. Потребительские отчеты: 20. В архиве (PDF) из оригинала 27 февраля 2013 г.. Получено 18 сентября, 2012., который цитирует
- Агентство медицинских исследований и качества (Март 2011 г.). «Лекарства от орального диабета для взрослых с диабетом 2 типа. Обновленная информация» (PDF). Сравнительный обзор эффективности. номер 27 (AHRQ Pub. No. 11 – EHC038–1). Архивировано из оригинал (PDF) 27 сентября 2013 г.. Получено 28 ноября, 2012.
- Bennett, W. L .; Maruthur, N.M .; Singh, S .; Segal, J. B .; Wilson, L.M .; Chatterjee, R .; Marinopoulos, S. S .; Пухан, М. А .; Ranasinghe, P .; Блок, Л .; Николсон, В. К .; Hutfless, S .; Bass, E. B .; Болен, С. (2011). «Сравнительная эффективность и безопасность лекарств от диабета 2 типа: обновленная информация, включающая новые лекарства и комбинации двух препаратов». Анналы внутренней медицины. 154 (9): 602–613. Дои:10.7326/0003-4819-154-9-201105030-00336. ЧВК 3733115. PMID 21403054.
- ^ «Лекарства от орального диабета для лечения диабета 2 типа, сравнивающие эффективность, безопасность и цену» (PDF). В архиве (PDF) с оригинала 15 июня 2013 г.. Получено 17 июля, 2013.
дальнейшее чтение
- Лебовиц, Гарольд Э. (2004). Терапия сахарного диабета и связанных с ним заболеваний (4-е изд.). Александрия, Вирджиния: Американская диабетическая ассоциация. ISBN 978-1-58040-187-6.
- Адамс, Майкл Ян; Голландия, Норман Норвуд (2003). Основные концепции фармакологии. Энглвуд Клиффс, Нью-Джерси: Prentice Hall. ISBN 978-0-13-089329-1.
